Симптомы и причины дисбактериоза влагалища. Как вылечить дисбактериоз (баквагиноз, кандидоз). Эксклюзивно для сайта svetulka.ru
Дисбактериоз влагалища – нарушение микрофлоры урогенитального тракта. Влагалищная микрофлора – это сложная система взаимодействия большого количества различных микроорганизмов. Они делятся на облигатные (полезные бактерии и условные патогены), факультативные (индивидуальное носительство определенных бактерий) и транзиторные (не характерные для данной среды бактерии, занесенные извне).
В норме влагалище преимущественно населяют лактобактерии (палочки Додерляйна). Небольшое количество микрофлоры приходится на бифидобактерии, непатогенные стафилококки и стрептококки, кишечную палочку и энтерококки. У некоторых женщин могут также присутствовать дрожжи (грибки), гарднереллы и другие анаэробные микроорганизмы.
Состав флоры влагалища определяется возрастом женщины, ее иммунитетом, гормональным статусом, фазой менструального цикла и даже климатом, в котором она находится. Здоровая микрофлора способствует созданию такого уровня pH, при котором условно-патогенные микроорганизмы не в состоянии размножиться и дать рост.
Но при неблагоприятных факторах баланс нарушается, условно-патогенные микроорганизмы начинают преобладать над лактобактериями, что приводит к появлению неприятных симптомов и при отсутствии лечения грозит воспалительными процессами в малом тазу.
Причины дисбактериоза влагалища
Причиной развития дисбактериоза влагалища является совокупность факторов, негативно сказывающихся на интимном здоровье женщины.
В их число входят:
- дисбактериоз кишечника
- изменение гормонального фона (при беременности, менопаузе, после аборта или родов)
- прием антибиотиков
- нарушение правил интимной гигиены (пренебрежение ими или наоборот чрезмерное использование парфюмированных средств)
- частое ношение прокладок
- снижение иммунитета (переохлаждение, простудное или инфекционное заболевание и др.)
- стресс
- смена климата
- активная половая жизнь без предохранения
- смена полового партнера
- заболевания органов малого таза (половые инфекции, эрозия и пр.)
- атрофические процессы на слизистой половых органов
- ношение нижнего белья из синтетики
- применение некоторых лекарственных средств (кортикостероидов и цитостатиков)
Симптомы дисбактериоза влагалища
Дисбактериоз влагалища является состоянием, когда патогенная микрофлора начинает преобладать над полезной и от того, какие именно бактерии стали размножаться больше положенного, зависит симптоматика патологического процесса. Когда во влагалище происходит обильный рост гарднерелл и другой анаэробной флоры, можно говорить о наличии у пациентки бактериального вагиноза.
В мазке на флору он обозначается словами «ключевые клетки». Симптомы баквагиноза довольно специфичны: это в первую очередь обильные бело-серые выделения из влагалища с неприятным запахом тухлой рыбы, иногда сопровождающиеся жжением и зудом, в том числе, и в мочеиспускательном канале. Выделения усиливаются после полового акта и менструации.
Если причиной дисбактериоза является размножение грибковой флоры, в особенности рода кандида, принято говорить о кандидозе влагалища. Симптомы кандидоза проявляются обильными выделениями с творожистым содержимым, сильным зудом во влагалище, а также жжением и раздражением слизистой оболочки половых органов.
При преобладании кокковой флоры во влагалище снижается количество лактобактерий, и возрастает количество кишечной палочки, стафилококков, стрептококков, клебсиелл и других условно-патогенных микроорганизмов. Особых проявлений такой дисбактериоз не имеет.
Женщина может заподозрить неладное, когда эти бактерии проникают в уретру и мочевой пузырь, вызывая уретрит и цистит (жжение при мочеиспускании, рези и боли в лобке), либо в матку и маточные трубы, провоцируя такие серьезные заболевания, как сальпингоофорит и эндометрит, проявляющиеся повышением температуры тела, гнойными выделениями, сильными болями внизу живота.
Как было сказано выше, микрофлора может нарушаться из-за наличия у женщины половой инфекции (хламидии, уреаплазмы, микоплазмы, трихомонады и др.). Инфекция меняет кислотность влагалища, способствуя развитию воспаления, в связи с чем микрофлора еще больше нарушается.
Диагностика дисбактериоза влагалища
Чтобы определить, какая именно бактерия вызвала дисбактериоз влагалища, необходимо пройти ряд диагностических процедур, включающих осмотр гинеколога, взятия мазка на флору, бакпосева выделений. При подозрении на наличие половой инфекции также берется мазок из цервикального канала на ЗППП (половые инфекции).
Мазок на флору позволит определить наличие воспалительного процесса в уретре, влагалище или на шейке матки, диагностировать ключевые клетки и грибки, установить тип флоры, населяющей влагалище – палочковая, смешанная или кокковая. При наличии кокковой флоры берется бакпосев.
Он показывает рост таких бактерий, как стафилококки, стрептококки, кишечная палочка, клебсиелла, протей, гарднерелла и пр. Огромным преимуществом данного исследования является не только определение возбудителя заболевания, степени его роста, но и выявление чувствительности к антибактериальным препаратам и бактериофагам.
Лечение дисбактериоза влагалища
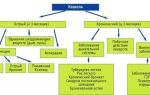
Как только определены бактерии, которые стали причиной появления дисбактериоза влагалища, пациентке назначается лечение, которое состоит из нескольких важных этапов:
1. Подавление патогенных бактерий во влагалище.
2. Население влагалища полезной микрофлорой, нормализация уровня pH.
3. Укрепление иммунитета слизистой оболочки половых органов.
Для устранения болезнетворных бактерий назначаются препараты, подавляющие размножение инфекции. Они могут быть как системными, так и местными в зависимости от возбудителя.
Если дисбактериоз влагалища связан с половой инфекцией, назначаются антибиотики широкого спектра действия (Вильпрафен, Юнидокс, Таваник и др.
) и вагинальные свечи с антибактериальным компонентом (Гексикон, Полижинакс и др.).
Лечиться от заболевания, передающегося половым путем, необходимо вместе с половым партнером, иначе в дальнейшем произойдет перезаражение.
Также антибиотики могут понадобиться при выявлении большого титра условно-патогенных бактерий (более 10 в 4 кое/мл) или если дисбактериоз перешел в более грозные заболевания, такие как цистит, аднексит, пиелонефрит и пр.
В остальных случаях бывает достаточно местного лечения вагинальными суппозиториями.
Свечи помогут подавить размножение патогенов, устранить воспалительный процесс, нормализовать работу слизистых оболочек и подкорректировать состояние микрофлоры.
Баквагиноз (гарднереллез) лечится такими свечами, как Нео-пенотран, Бетадин, Тержинан, Флуомизин.
При сильно выраженных симптомах или хронической рецидивирующей инфекции врач может прописать в дополнение к свечам таблетки Далацин, Трихопол или Орнидазол.
Дисбактериоз, вызванный размножением грибков рода кандида (молочницей), никогда не лечится антибиотиками. Для лечения кандидоза назначается курс противогрибковых суппозиториев, таких как Пимафуцин, Ливарол, Кандид б6. При постоянных обострениях рекомендуется также принимать таблетки Пимафуцин или капсулы Энтерол. Они помогут подавить размножение грибковой флоры в кишечнике.
Тем, у кого дисбактериоз влагалища обусловлен ростом таких условно-патогенных микроорганизмов, как кишечная палочка, энтерококки, стафилококки и пр.
, назначаются свечи Полижинакс, Гексикон, Эльжина, Гиналгин.
При осложненном течении или переходе дисбиоза в такие заболевания, как цистит, сальпингоофорит, требуются системные препараты для приема внутрь, чаще всего сильнодействующие антибиотики.
Иногда гинекологи прописывают пациенткам тампоны с такими лекарственными средствами, как Хлорофиллипт, Диоксидин, спринцевания Мирамистином, Малавитом, Тантум розой. Недостатком данного метода является невозможность соблюдения полной стерильности при изготовлении самодельных тампонов и неудобство в использовании.
Следующим этапом является восстановление микрофлоры влагалища и кишечника с помощью заселения его лакто- и бифидобактериями. Для этих целей перорально применяются такие препараты, как Нормофлорины, Бифиформ, Хилак-Форте. Они способствуют усилению защитных сил организма, поддерживая слизистую оболочку органов ЖКТ.
Обязательно назначаются вагинальные свечи с полезными бактериями, призванные нормализовать кислотность влагалищной среды. Наиболее популярные из них: Ацилакт, Бифидумбактериин, Лактожиналь, Фемилекс, Лактонорм. Курс применения составляет не менее 10-14 дней.
Быстро и эффективно заселяют влагалищную микрофлору капсулы Вагилак. Не смотря на то, что они употребляются перорально, лактобактерии, содержащиеся в препарате, способны проникать во влагалище через стенки кишечника и активно там размножаться, создавая на слизистой специальную защитную пленку.
С помощью данных действий необходимая концентрация кисломолочных бактерий восстанавливается, и баланс бактерий в урогенитальном тракте приходит в норму. Но, к сожалению, дисбактериоз очень любит возвращаться и чтобы не допустить его, необходимо немного помочь своему организму.
Для этих целей рекомендуется поддержание местного иммунитета такими препаратами, как спрей Эпиген интим, Панавир, суппозитории с иммуномодулирующими свойствами – Галавит, Генферон, Полиоксидоний. Они помогут простимулировать иммунитет, защитить слизистые оболочки половых органов от размножения вредоносных бактерий и избежать рецидивов заболевания.
Многие интересуются, нужно ли лечить полового партнера, если у женщины выявлен дисбактериоз влагалища. Обычно лечение половому партнеру не назначается, т.к. дисбиоз — нарушение влагалищной флоры и половым путем это не передается. Тем не менее, при хроническом упорном течении инфекции иногда лечиться приходиться и половому партнеру.
Влияет ли дисбактериоз влагалища на способность зачатия
Достоверно известно, что нарушение флоры, сопровождающееся снижением количества лактобактерий во влагалище, может влиять на способность к зачатию.
Почему из-за нехватки лактобактерий во влагалище не получается забеременеть? Для успешного оплодотворения яйцеклетки важное значение имеет активность и подвижность сперматозоидов.
Если их способность к передвижению снижается, шансы забеременеть у женщины тоже сводятся к минимуму.
Помимо мужских факторов на активность сперматозоидов оказывает влияние в том числе кислотно-щелочной баланс женских половых органов (pH). Если он смещается в кислую сторону, сперматозоиды могут потерять способность к передвижению и даже погибнуть.
За поддержание естественного физиологического уровня кислотности во влагалище ответственны лактобактерии, составляющие около 95% всей вагинальной флоры. При их достаточном количестве во влагалище создаются благоприятные условия для оплодотворения. Нарушение микрофлоры может привести к проблемам с зачатием.
Поэтому при планировании беременности женщинам необходимо вылечить дисбактериоз влагалища.
Профилактика развития дисбактериоза влагалища
Успех лечения дисбиоза — профилактика. Чтобы закрепить результат, необходимо соблюдать некоторые рекомендации.
В первую очередь, нужно тщательно следить за интимной гигиеной: принимать душ хотя бы 1-2 раза в день, в том числе после дефекации (при невозможности воспользоваться влажной туалетной бумагой), использовать только специальные средства для подмывания (подробнее о самых лучших гелях для интимной гигиены).
Большую роль играет ведение упорядоченной половой жизни и предохранение барьерными методами со случайными партнерами.
Стоит чаще бывать на свежем воздухе, избегать застойных процессов в малом тазу, занимаясь активными видами спорта.
Женщинам, склонным к частым рецидивам нарушения микрофлоры влагалище в течение года после лечения нужно сдавать мазок и бакпосев каждые 3 месяца и в случае подозрительных изменений сразу принимать меры.
Лучшие гели для интимной гигиеныСамые эффективные и популярные гели для интимной гигиены. Почему нельзя подмываться обычным мылом.
Препараты для восстановления флоры влагалищаСамые эффективные свечи и таблетки от дисбактериоза влагалища и после приема антибиотиков.
Кишечная палочка в мазке у женщинКишечная палочка в мазке у женщин: симптомы, лечение, профилактика. Кишечная палочка при беременности.
Источник: http://www.svetulka.ru/s1/x1/disbakterioz-vlagalischa-simptomy-i-lechenie/
Дисбактериоз влагалища
Лечением данного заболевания занимается Гинеколог
Нужна дополнительная информация?
Спасибо за обращение. Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты проконсультируют Вас.
Спасибо за обращение. Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Нажимая на кнопку, вы даете согласие на обработку своих персональных данных
Спасибо за обращение. Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Дисбиоз (дисбактериоз) влагалища — это нарушение нормальной микрофлоры влагалища. Этим заболеванием в той или иной степени страдает большая часть женщин. Чаще всего проявления его незначительны, но иногда дисбиоз влагалища приводит к очень серьезным проблемам. Вагинальный дисбиоз, или дисбактериоз влагалища — это наиболее точный термин, он как раз и переводится как нарушение микрофлоры влагалища.Частными случаями дисбоза влагалища являются бактериальный вагиноз (гарднереллеза) и кандидоз («молочница»). В первом случае нарушение микрофлоры влагалища связано с чрезмерным размножением бактерии гарднерелла (Gardnerella vaginalis), во втором с преобладанием грибов рода Кандида. Однако традиционно женщины, да и многие врачи называют «молочницей» любые выделения из влагалища, толком не разобравшись в их природе. В норме во влагалище у женщины обитает так называемая нормальная микрофлора. Она состоит примерно на 90% из лактобактерий (так называемых палочек Дедерляйна), чуть меньше чем на 10% — из бифидобактерий, и меньше 1% составляют так называемые «ключевые клетки влагалища». К ним относятся гарднерелла, мобилункус, грибы рода кандида, лептотрикс и некоторые другие бактерии.Нормальная микрофлора находится в постоянном равновесии между собой и с окружающей средой. Она не допускает появление никакой другой инфекции, и не допускает изменение соотношения возбудителей, живущих во влагалище в норме.
При нарушении микрофлоры изменяется равновесие между бактериями-нормальными обитателями влагалища. При этом снижается количество лакто- и бифидобактерий и увеличивается количество какого-то другого возбудителя.
Этим другим возбудителем может быть одна из ключевых клеток (тогда развиваются гарднереллез, кандидоз и т.д.
), может быть одна из половых инфекций (трихомониаз, хламидиоз), или же может быть любой сапрофитный возбудитель (кишечная палочка, протей, стрептококки, стафилококки и т.д.).
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 172-01-33
Симптомы дисбактериоза влагалища
При развитии дисбиоза появляются выделения из влагалища беловато-желтоватой окраски с неприятным запахом. Больше никакими симптомами дисбактериоз влагалища сам по себе не проявляется, все остальные симптомы (зуд, нарушения мочеиспускания, боли) связаны уже с его осложнениями.
Причин дисбиоза влагалища существует великое множество. Едва ли не любое воздействие на организм женщины может привести к нарушению микрофлоры. Перечислим лишь некоторые факторы.
- переохлаждение организма. Как однократное сильное переохлаждение, так и постоянное замерзание. Все это ведет к снижению общего и местного иммунитета, что сказывается и на вагинальной микрофлоре.
- изменения и нарушения гормонального фона. Сюда можно отнести нерегулярную половую жизнь, беременность, роды, аборты, любые виды нарушений цикла, половое созревание, предклимакс и климакс и т.д.
- смена климатической зоны. Случаются обострения дисбиоза влагалища во время поездок в теплые страны.
- стрессы, как однократный сильный стресс, так и хроническая стрессовая ситуация.
- беспорядочная половая жизнь, большое количество половых партнеров, пренебрежение средствами контрацепции.
- любые инфекционно-воспалительные заболевания органов малого таза.
- инфекции передающиеся половым путем.
- лечение антибиотиками, особенно продолжительное или многократное.
- заболевания кишечника, хронические проблемы со стулом, дисбактериоз кишечника. Микрофлора влагалища очень тесно связана с микрофлорой кишечника.
- неправильное использование тампонов при месячных. Тампоны следует менять строго каждые 2 часа и днем, и ночью. Это достаточно неудобно, но иначе во влагалище создаются хорошие условия для роста инфекции.
Разумеется, все эти факторы приводят к нарушению микрофлоры влагалища далеко не всегда. Иммунная система поддерживает нормальную микрофлору, и помогает ей восстанавливаться в случае незначительного нарушения. Однако всех этих факторов так много, встречаются они так часто, что в большинстве случаев дисбактериоз влагалища у женщины все-таки развивается. Нахождение во влагалище большого количества патогенных бактерий рано или поздно вызовет воспаление стенки влагалища и воспаление шейки матки — тех органов, с которыми они находятся в постоянном контакте. Это проявляется резким увеличением количества выделений из влагалища, появлением неприятных ощущений в половых органах (зуд, резь, жжение, боль) и болей во время полового акта. Одним из первых симптомов воспаления нередко становится отсутствие достаточного количества смазки во время полового акта.
Кроме того, бактерии из влагалища постоянно инфицируют матку, что может привести к развитию эндометрита, и придатки матки, с перспективой развития аднексита. Также при дисбиозе влагалища идет постоянное инфицирование мочеиспускательного канала и мочевого пузыря, что может привести к появлению симптомов уретрита и цистита.
- общий мазок на флору,
- ПЦР-диагностика половых инфекций,
- посев выделений из влагалища,
- специальное исследование микрофлоры влагалища.
Мазок дает общее представление о состоянии микрофлоры влагалища и позволяет выявить степень нарушения и выраженности воспалительного процесса.
Диагностика половых инфекций и посев позволяют выяснить, за счет каких именно возбудителей произошло нарушение микрофлоры, а также определить чувствительность бактерий к антибиотикам.
Без этих анализов никогда нельзя начинать антибактериальную терапию.
Лечение дисбактериоза влагалища
В «СМ-Клиника» применяется комплексный подход к лечению дисбактериоза влагалища, включающий в себя несколько этапов:
- устранение или подавление бактерий, находящихся во влагалище.
- население нормальной микрофлоры влагалища.
- восстановление иммунитета стенки влагалища с тем, чтобы она снова взяла под свой контроль вагинальную микрофлору.
Подавление нарушенной микрофлоры
Если дисбиоз влагалища связан с половой инфекцией, то задачей лечения является полное устранение возбудителя заболевания, передающегося половым путем (ЗППП) из организма женщины. В этом случае лечение обязательно включает в себя курс антибактериальной терапии, одновременно или после которой проводятся все прочие мероприятия.
Если речь о половых инфекциях не идет, то прием антибиотиков не является обязательным компонентом лечения. Как правило, в этом случае используется или очень короткий курс антибактериальной терапии (3-5 дней), либо лечения антибиотиками вовсе не проводится.
Значительно эффективнее бывает применение местных процедур. Они позволяют сочетать в себе одновременно все задачи лечения — и подавление патогенной флоры, и население нормальных обитателей влагалища, и местную иммунокоррекцию.
Применение антисептиков при местных процедурах значительно более эффективно, нежели использование антибиотиков.
Спектр действия антисептиков шире, а резистентности (невосприимчивости) к ним у бактерий практически никогда не возникает.
Население нормальной микрофлоры влагалища
Это самая главная часть лечения. Все остальные мероприятия проводятся лишь для того, чтобы создать условия для приживления и роста нормальной флоры.
Население нормальной микрофлоры влагалища проводится большей частью во второй стадии курса, когда обитавший во влагалище возбудитель максимально подавлен.
Для этого применяются массивные дозы эубиотиков (препаратов, содержащие живые бактерии) как общего, так и местного действия.
Применение для восстановления микрофлоры влагалища одних лишь эубиотиков неоправданно и как правило бесполезно.
Пока во влагалище женщины живет в большом количестве, скажем, кишечная палочка, женщина может съесть килограмм лактобактерий, но ни одна из них не приживется во влагалище.
Обязательно нужно сначала подавить ту бактерию (или бактерии), которые вызвали заболевание, а лишь потом населять нормальную микрофлору влагалища.
Восстановление иммунитета стенки влагалища
Иммунная система вагинальной стенки контролирует микрофлору влагалища, не позволяя расти другим бактериям. Нарушение микрофлоры влагалища всегда связано со снижением иммунитета его стенки. Поэтому местная иммунокоррекция обязательно должна являться частью лечения, иначе все прочие мероприятия окажутся неэффективными.
В простых случаях для иммунокоррекции можно ограничиться применением местных иммуномодуляторов. При запущенных формах заболевания восстановление иммунитета требует более серьезных мероприятий, а иногда в очень сложных ситуациях курс иммуномодулирующей терапии следует проводить перед всем остальным лечением.
Как правило лечение дисбиоза влагалища занимает 3 недели. Перед этим пациентка тщательно обследуется, при необходимости обследуется и ее половой партнер. После лечения проводится контрольный осмотр и делаются контрольные анализы. Если никаких симптомов болезни не обнаруживается, то лечение можно считать оконченным и в дальнейшем лишь заниматься профилактикой дисбиоза влагалища.
Профилактика нарушения микрофлоры влагалища
Всем пациенткам, прошедшим курс восстановления микрофлоры влагалища, желательнопосещать клинику каждые 3 месяца в течение 1 года после лечения. Во время этих посещений женщина рассказывает о своем состоянии, проводится осмотр, при необходимости берутся анализы.
Это позволяет оценить состояние микрофлоры влагалища, проследить изменения по сравнению с моментом окончания лечения.
Если обнаруживается тенденция к нарушению микрофлоры, то проводится небольшой профилактический курс лечения.
Восстановить микрофлору влагалища на начальных этапах ее нарушения достаточно просто.
Если в течение первого года после лечения никаких проблем не отмечается, дальнейшие наблюдения проводятся реже, раз в полгода-год. Такая схема позволяет оценить и проконтролировать тенденции к рецидиву заболевания и не допустить его развития вновь.
Наши преимущества:
Более 22 ведущих гинекологов
Все специалисты в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за обращение. Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Источник: https://www.smclinic.ru/diseases/d/disbakterioz-vlagalishcha/
Дисбактериоз влагалища: причины, симптомы, лечение
Воспаления влагалища
11.04.2018
12.6 тыс.
8.5 тыс.
9 мин.
Дисбактериоз влагалища представляет собой нарушение микрофлоры с увеличением количества патогенных бактерий. Сопровождается нехарактерными выделениями, неприятным запахом и зудом.
Лечение проводится в несколько этапов и включает: подавление роста инфекционных агентов, заселение нормальной микрофлорой и стабилизацию иммунитета.
В зависимости от возбудителя могут быть назначены противовирусные или антибактериальные препараты.
Дисбактериоз влагалища представляет собой невоспалительное инфекционное заболевание, характеризующееся заменой нормальной микрофлоры на ассоциации анаэробных бактерий.
Болезнь имеет широкое распространение: диагноз ставится 21-33% всех женщин, которые приходят с жалобами на прием к гинекологу. В зависимости от степени выраженности наблюдается яркая или смазанная симптоматика. Болезнь нередко носит рецидивирующий характер. По классификации не относится к венерическим заболеваниям.
В просвете влагалища рост грибковой и бактериальной микрофлоры происходит постоянно.
В норме этот процесс не представляет угрозы для здоровья женщины — он находится под постоянным контролем гормонального фона, иммунной системы и полезной микрофлоры.
Основную часть последней составляют лактобактерии (палочки Додерлейна). Их доля в норме должна быть около 95%. Они создают кислую среду, которая делает невозможным размножение других бактерий.
Если происходит сбой в системе контроля, меняется влагалищная слизь и уменьшается количество палочек Додерлейна, создаются условия, благоприятные для размножения патогенной микрофлоры.
Причиной развития патологии не может стать отдельный микроорганизм. Дисбактериоз формируется в результате влияния ассоциации микробов. Чаще всего патогенными агентами выступают:
- микоплазмы;
- мобилункус;
- гарднереллы.
Они относятся к роду анаэробных бактерий, то есть не нуждаются в кислороде для роста и развития.
Различают внешние и внутренние причины, которые приводят к преобладанию патогенной микрофлоры и развитию дисбактериоза влагалища. Внутренние описаны в таблице:
| Причина | Описание |
| Менопауза | Снижение выработки эстрогена в организме приводит к подавлению роста и размножения молочнокислых бактерий |
| Беременность | Под воздействием увеличивающегося количества прогестерона происходит уменьшение роста лактобактерий. Иммунная система женщины ослабевает: это необходимо для того, чтобы организм не отверг плод как чужеродный |
| Атрофия влагалища | Процессы атрофии слизистой оболочки способствуют нарушению микрофлоры |
| Дисбактериоз кишечника | Нарушение микрофлоры кишечника приводит к дисбактериозу в области влагалища |
| Другие | Гормональные расстройства, полипы, кисты, врожденные нарушения анатомической структуры влагалища, пороки развития половой системы, заболевания поджелудочной и щитовидной железы |
Внешние причины:
| Причина | Описание |
| Антибиотики | Патология возникает при их бесконтрольном длительном приеме. Антибиотики не обладают избирательным действием и разрушают любую бактериальную флору |
| Лечебные препараты | Подобный эффект могут спровоцировать препараты из группы антимикотиков, цитостатиков, а также прохождение радиотерапии. Патология развивается вследствие значительного снижения иммунной защиты |
| Интимная гигиена | Недостаточная интимная гигиена или, наоборот, слишком тщательная, в том числе спринцевание, использование антибактериального мыла или средств со щелочным pH |
| Деформация мышц влагалища | Возникает после родов или хирургического вмешательства |
| Наличие во влагалище инородных тел | Гигиенические тампоны, диафрагмы, внутриматочной спирали |
| Другие | Смена постоянного партнера, использование средств со спермицидами, ведение активной половой жизни, наличие воспаления в репродуктивной системе |
Отдельно стоит отметить нарушение деятельности иммунной системы. Причин, которые к этому приводят, может быть множество (инфекционные и неинфекционные воспаления, экзогенные и эндогенные факторы). Любое воздействие может стать пусковым механизмом для развития дисбактериоза.
Симптомы заболевания могут варьироваться в значительной степени. Женщина отмечает следующие признаки, которые могут указывать на наличие патологических процессов:
- Выделения из половых путей. Они могут быть как скудными, так и обильными, часто обладают неприятным запахом, который проявляется сильнее после половой близости или во время менструации. Запах тухлой рыбы или аммиака возникает по причине активной жизнедеятельности патогенной флоры, в частности гарднереллы. На раннем этапе выделения будут иметь сероватый оттенок.
- Зуд. Данный симптом часто может отсутствовать, но многие женщины ощущают его во время менструации.
- Болезненные ощущения во время половой близости.
- Чувство жжения и рези во время мочеиспускания.
- Возможно слипание малых половых губ из-за гнойных выделений.
Цвет выделений, характерный для вагиноза
Когда патологический процесс существует на протяжении длительного времени, симптомы становятся более выраженными:
- Выделения начинают менять консистенцию: становятся более тягучими, похожими на творожную массу.
- Их цвет приобретает зеленый оттенок.
- Выделения распределяются по стенкам влагалища равномерно, становятся липкими, увеличивается их количество (до 20 мл в сутки).
- Если присоединяется патогенная флора, повышается риск формирования бактериального вагиноза. Появляется умеренный зуд в районе вульвы. Возможно нарушение процесса опорожнения мочевого пузыря: мочеиспускание становится частым, болезненным.
- Признаки воспалительного процесса могут не наблюдаться: слизистая не изменяется, имеет розоватый оттенок, кольпоскопия не дает положительных результатов.
У одних женщин признаки дисбактериоза влагалища сохраняются на протяжении длительного времени, другие замечают какие-либо изменения периодически, только под влиянием неблагоприятных факторов.
Диагностика дисбактериоза относится к компетенции гинеколога. Он собирает анамнез, выясняет жалобы пациентки. Во время осмотра визуализирует выделения на стенках вагины. Они могут иметь сероватый или белый оттенок.
Обязательно необходимо взять забор мазка из влагалища. Он позволяет увидеть клетки эпителия, к которым прикреплены патогенные бактерии. В норме их быть не должно.
Кроме того, в образце будут преобладать эпителиоциты над лейкоцитами и наблюдаться уменьшенное количество палочек Додерлейна.
При помощи специальной тест-полоски определяется кислотность среды. Значение более 4,5 указывает на присутствие дисбактериоза. Еще один признак — возникновение запаха тухлой рыбы при добавлении в бели калиевой щелочи.
Диагноз ставится, если присутствуют три положительных критерия из четырех:
- 1. Запах тухлой рыбы при реакции с белями.
- 2. Визуализация специфических выделений при осмотре.
- 3. Наличие ключевых клеток в мазке.
- 4. Кислотность выше 4,5.
Если имеются показания, женщину отправляют на консультацию к смежным специалистам. Это могут быть: гастроэнтеролог, венеролог, эндокринолог и другие.
Для лечения применяется комплексный подход, который включает в себя несколько этапов:
- 1. Подавление жизнедеятельности патогенных бактерий.
- 2. Заселение нормальной микрофлорой.
- 3. Восстановление иммунитета для нормализации микрофлоры.
Если дисбиоз связан с наличием половой инфекции, основной задачей является устранение возбудителя ЗППП из организма пациентки. В этом случае обязательно назначается курс антибактериальной терапии, одновременно с которой проводятся другие лечебные мероприятия.
Если половые инфекции отсутствуют, прием антибиотиков не является обязательным компонентом терапии. Значительно эффективнее применять местные антисептики: спектр их действия шире, а резистентности бактерий к ним практически не возникает.
Лечение дисбактериоза осуществляется следующими препаратами, описанными в таблице:
| Тип препаратов | Описание |
| Таблетки | Чаще всего назначают Трихопол с действующим веществом метронидазолом. Это лекарство позволяет ликвидировать анаэробные бактерии. Также могут быть назначены Клиндамицин, Тинидазол, Орнидазол. Продолжительность лечения — не более 10 дней |
| Суппозитории | Возможных побочных эффектов от приема препаратов внутрь можно избежать, если использовать лекарства местно. Назначают такие вагинальные свечи, как Трихопол, Нео-Пенотран, Клион-Д, Флагил, Клиндацин. Могут быть использованы тампоны с нанесением на них крема или геля: Метрогил-гель, Розекс, Розамет, Далацин |
| Витаминотерапия | Во время лечения антибактериальными препаратами показан прием витамина C в повышенной дозировке: это способствует активации иммунитета, снижает проницаемость сосудов |
| Влагалищные инсталляции | На протяжении недели один раз в день вводят во влагалище тампоны, смоченные в борной или молочной кислоте с концентрацией 2%. Это позволяет создать кислую среду, которая препятствует размножению анаэробных бактерий |
| Антигистаминные средства | Часто в дополнение к общему лечению назначают антигистаминные средства: Супрастин, Тавегил, Цетрин. Особенно они необходимы, если проводится терапия антибиотиками |
Заселение нормальной микрофлорой проводится со второй стадии курса лечения, когда максимально подавлен патогенный возбудитель. Для этого применяются высокие дозы эубиотиков (препаратов с живыми бактериями) как общего, так и местного действия (Линекс, Бифидумбактерин).
Применение одних эубиотиков неоправданно и даже бесполезно. Необходимо сначала подавить инфекцию, которая вызвала заболевание, и только потом корректировать микрофлору влагалища.
Иммунная система влагалищной стенки контролирует микрофлору, не позволяя расти другим бактериями. Нарушение микрофлоры всегда связано со снижением иммунитета стенки, поэтому местная иммунокоррекция должна быть частью терапии, иначе остальные мероприятия могут оказаться неэффективными.
В простых случаях можно ограничиться применением иммуномодуляторов местно. Если форма болезни запущенная, восстановление иммунитета требует более серьезных препаратов.
В сложных случаях иммуномодулирующая терапия проводится в самом начале лечения. Могут применяться биопрепараты для интравагинального введения. Используются суппозитории Бификол, Бифидумбактерин, Лактожиналь, Ацилакт.
Курс лечения ими составляет не более 10 дней.
Как правило, терапия заболевания занимает около 3 недель. Перед этим пациентка обследуется, при необходимости обследование назначается и половому партнеру. После окончания терапии проводится контрольный осмотр, делаются анализы. Если симптомов дисбиоза не обнаруживается, лечение можно считать законченным и заниматься в дальнейшем профилактикой.
Средства народной медицины разрешается использовать как дополнение к основному лечению после консультации со специалистом.
Эффективным средством для лечения и профилактики вагиноза являются следующие ванны:
- Щелочная. В литре воды растворяют ложку соды, добавляют 50 капель раствора йода, выливают в ванну с теплой водой. Принимать ее нужно по 30 минут ежедневно.
- С прополисной настойкой. Заливают прополис медицинским спиртом в пропорции 1:10, настаивают 5 суток, на 5 л воды добавлять по 2 ст. л.
- С отваром дубовой коры. 200 г дубовой коры заливают холодной водой, настаивают 3 часа, кипятят смесь и выливают в ванну с теплой водой. Принимать ее следует по 15-20 минут 2-3 раза в неделю.
Для спринцевания подходят травы с антисептическим действием. К ним относятся:
- ромашка;
- шалфей;
- календула;
- зверобой.
Необходимо залить 1 ст. л. травы стаканом горячей воды, остудить и процедить. Процедуры проводят утром и вечером.
Чтобы приготовить отвар из сбора разных растений, в равных долях смешивают шалфей, дубовую кору, тысячелистник, заливают смесь холодной водой и настаивают в течение 4 часов.
Наиболее популярны следующие рецепты:
- Одну айву и 2 яблока вместе с кожурой натереть на терке. 2 стакана вишни растереть, мелко порезать зубчик чеснока и один лимон, вынув косточки. Все ингредиенты смешать и залить водой, через полчаса процедить настой. Употреблять через каждые 4 часа по 1 рюмке.
- 2 ст. л. плодов рябины залить 0,5 л воды и поставить на огонь. После того как отвар закипит, проварить его 20 минут. Добавить 2 ложки меда и прокипятить еще 5 минут. После остывания натереть на терке 2 большие луковицы и добавить в смесь.
- Залить 50 г прополиса 100 г спирта, настоять в течение 10 дней в темном месте, иногда взбалтывая. Принимать один раз в день по чайной ложке, запивая молоком.
Всем пациенткам, которые окончили курс лечения, желательно посещать врача каждые 3 месяца в течение года. Это дает возможность оценить состояние микрофлоры, проследить изменения, произошедшие со времени окончания лечения. Если появляется тенденция к нарушениям, проводится профилактический курс терапии. Восстановить флору влагалища на начальных этапах болезни достаточно просто.
Если в течение первого года проблем не отмечается, дальнейшее наблюдение проводится реже: раз в 6 месяцев – год. Такая схема позволяет максимально снизить риск рецидива.
Источник: https://fraumed.net/stds-infections/inflammation-vagina/disbakterioz-vlagalischa.html
Нарушение микрофлоры влагалища:причины, диагностика, лечение
Оглавление
Количество бактерий, населяющих влагалище, огромно — 108-1010 бактериальных тел на один грамм жидкости. В норме 95-98% из них составляют лактобактерии, остальные 2-5% приходятся на долю стафилококков, коринебактерий, бактероидов, превотелл, микрококков, эубактерий, гарднерелл и некоторых других. Получить представление об основных обитателях влагалища можно при изучении мазка, взятого с его стенок. Некоторые микроорганизмы, такие как уреаплазма и микоплазма хоминис, в небольших количествах также могут выявляться у совершенно здоровых женщин. Их выявляют путем посева на питательные среды или методом полимеразной цепной реакции (ПЦР). Хотя установлено, что эти два микроорганизма передаются половым путем, нет строгих доказательств того, что они могут стать причиной заболевания (вагинита, цервицита и т. д.).
Лактобактерии прикрепляются к поверхности эпителиальных клеток влагалища, образуя своеобразную биопленку. Их значение в формировании нормальной микроэкологии влагалища очень велико: они вырабатывают перекись водорода, антибиотикоподобные вещества, молочную кислоту, которая снижает рН влагалища до 4,0-4,5.
Кислая реакция благоприятна для роста и размножения лактобактерий, но не других микроорганизмов (по этой причине последних называют ацидофобными). Известно также, что молочнокислые бактерии стимулируют местный иммунитет.
За счет этих факторов лактобактерии препятствуют заселению влагалища патогенными микроорганизмами и чрезмерному размножению условно патогенных бактерий, входящих в состав нормальной микрофлоры.
Факторы, влияющие на состояние микрофлоры влагалища
Микрофлора влагалища подвержена влиянию различных факторов, как внешних так и внутренних. Не последняя роль принадлежит гормональным изменениям в течение менструального цикла, в период беременности и в период угасания репродуктивной функции.
В первые дни цикла во влагалище появляется большое количество погибших клеток эндометрия и элементов крови, в результате чего рН его содержимого увеличивается до 5,0-6,0. Это приводит к уменьшению количества лактобактерий и увеличению численности условно патогенной микрофлоры.
Не удивительно, что в этот период повышается восприимчивость женщин заражению заболеваниями, передающимися половым путем.
По этой же причине в первой половине цикла нежелательно проводить оперативные вмешательства на женских половых органах (например гистерэкстомию) — значительно увеличивается частота осложнений.
В середине цикла численность молочнокислых бактерий достигает максимума — в этот период наиболее высоко содержание гликогена в эпителии влагалища.
Гликоген — питательный субстрат для лактобактерий, при его переработке получается молочная кислота. Поэтому в середине цикла и во второй его половине рН влагалищного содержимого снижается до 3,8-4,5.
Количество условно патогенных бактерий уменьшается.
С одной стороны, беременность благоприятно влияет на состояние микрофлоры влагалища. В этот период его слизистая оболочка становится наиболее толстой, содержание гликогена в ней велико. Поэтому численность популяции лактобактерий увеличивается, а условно патогенной микрофлоры снижается.
Однако кислая среда влагалища (в период беременности рН составляет в среднем 3,8-4,2) благоприятна для жизнедеятельности дрожжеподобных грибов. Не удивительно, что первый эпизод кандидоза у некоторых женщин приходится именно на период беременности.
К возникновению последнего предрасполагает также свойственная беременности иммуносупрессия.
При угасании репродуктивной функции женщины в ее организме синтезируется все меньше эстрогенов. Из-за уменьшения этих гормонов снижается содержание гликогена во влагалище, соответственно, уменьшается содержание лактобактерий.
Кроме того, эстрогены, независимо от депозита гликогена, могут непосредственно влиять на численность молочнокислых бактерий.
Соответственно, иногда причина нарушения влагалищного микробиоценоза кроется в гормональных нарушениях, проявляющихся, например, нарушением менструального цикла, бесплодием.
Привести к дисбиозу влагалища могут также любые стрессы (как внезапные сильные, так и хронические), переохлаждение, несбалансированное питание, нехватка витаминов и микроэлементов, воздействие ионизирующего облучения (например облучение при лечении онкологических заболеваний), снижение иммунитета, резкая смена климатической зоны и т. д.
- Ношение тесного синтетического белья, нарушение правил личной гигиены (неправильное использование тампонов, частые спринцевания, чрезмерное использование средств личной гигиены), равно как и инфекции половых органов (инфекции, передающиеся половым путем, инфекционно-воспалительные заболевания органов малого таза) или прием антибиотиков (особенно длительные или повторные курсы) также могут нарушить микробное равновесие и привести к нежелательным последствиям.
- Поскольку у 6 из 10 женщин, имеющих нарушения влагалищной микрофлоры, обнаруживается также дисбактериоз кишечника, возможно, эти два процесса как-то взаимосвязаны.
- В группе риска по развитию дисбиоза влагалища находятся больные сахарным диабетом.
- Диагностика
Дисбиоз влагалища — понятие лабораторное. Не существует такого диагноза. Женщина может быть здоровой, или у нее может быть выявлен бактериальный вагиноз или вагинит. Удачно связывает клинику с лабораторной диагностикой классификация степеней чистоты влагалища (табл.), предложенная в 1996 г. Е.Ф. Кира.
Микроскопическая характеристика биоценоза влагалища
| Состояние биоценоза | Признаки | Нозологические формы |
| Нормоценоз | Доминирование лактобактерий, отсутствие грамотрицательной микрофлоры, спор, мицелия, псевдогифов, лейкоцитов, единичные «чистые» эпителиальные клетки | Типичное состояние нормального биотопа влагалища |
| Промежуточный тип | Умеренное или сниженное количество лактобактерий, наличие грамположительных кокков, грамотрицательных палочек. Обнаруживаются лейкоциты, моноциты, макрофаги, эпителиальные клетки | Часто наблюдается у здоровых женщин, редко сопровождается субъективными жалобами и клиническими проявлениями |
| Дисбиоз влагалища | Незначительное количество или полное отсутствие лактобактерий, обильная полиморфная грамотрицательная и грамположительная палочковая и кокковая микрофлора, наличие «ключевых клеток». Количество лейкоцитов вариобельно, отсутствие или незавершенность фагоцитоза. Полимикробная картина мазка | Бактериальный вагиноз |
| Вагинит | Большое количество лейкоцитов, макрофагов, эпителиальных клеток, выраженный фагоцитоз при обнаружении гонококков, трихомонад, мицелия, псевдогифов, спор | Неспецифический вагинит, гонорея, трихомоноз или микотический вагинит |
Итак, здоровую женщину ничего не беспокоит, а ее мазок соответствует нормоценозу или промежуточному типу.
Бактериальный вагиноз — одно из наиболее часто встречающихся инфекционных заболеваний нижнего отдела половой системы. Эта патология встречается у 20-65% женщин репродуктивного возраста, в т. ч. у 10-25% беременных.
В его основе лежит выраженное снижение количества или отсутствие молочнокислых бактерий и чрезмерное размножение анаэробных условно патогенных бактерий, в т. ч. гарднереллы.
В небольшом количестве этот микроорганизм выявляется почти у 70% здоровых женщин, при бактериальном вагинозе его численность значительно увеличивается.
Эти мелкие бактерии облепляют эпителиальные клетки (такие клетки называют «ключевыми»), и те приобретают такой вид, как будто бы их посыпали сверху молотым черным перцем.
Поскольку «ключевые клетки» выявляются при бактериальном вагинозе в 99% случаев, иногда это заболевание называют гарднереллезом, хотя это неверно — гарднерелла не единственный его виновник.
Очень часто при бактериальном вагинозе усиленно размножаются мобилункус, пептострептококки, бактероиды, эубактерии, фузобактерии, микоплазмы, уреаплазмы и др.
Помимо результатов микроскопирования отделяемого из заднего свода влагалища другой критерий диагностики бактериального вагиноза — величина рН влагалищного отделяемого, измеряемая при помощи лакмусовой полоски (при вагинозе она сдвигается в щелочную сторону и обычно составляет 5,0-6,0).
Симптомы при бактериальном вагинозе наблюдаются только у трех женщин из четырех. Основной из них — обильные жидкие выделения белого или серого цвета с неприятным запахом тухлой рыбы.
Этот запах обусловлен аминами (кадаверином, путресцином и др.), которые вырабатывают анаэробы. Запах может усиливаться после полового акта. Известно, что сперма имеет щелочную реакцию, попадая во влагалище, она усиливает запах.
Некоторых пациенток периодически беспокоит зуд во влагалище.
При вагините также наблюдается снижение количества лактобактерий, увеличение количества условно патогенных микроорганизмов, сдвиг рН влагалищного содержимого в щелочную сторону. Основной микроскопический признак, отличающий вагинит от вагиноза, — это признаки воспаления (большое количество лейкоцитов, фагоцитоз). Вагинит дословно и переводится как воспаление влагалища.
При наружном осмотре гинекологом преддверия влагалища также могут выявляться признаки воспаления — покраснение и отечность наружных половых органов и стенок влагалища.
Это заболевание может протекать малосимптомно или с ярко выраженной клинической картиной — зудом, жжением, болью, ощущением дискомфорта во влагалище, обильными выделениями из него.
Последние могут иметь различный характер: белые крошковатые при кандидозном вагините, пенистые — при трихомонадном, прозрачные — при хламидийном, зеленоватые — при гонорейном.
Вагинит может быть неспецифическим, если в его развитии подозревается условно патогенная микрофлора, или специфическим — микотическим (кандидозным), гонорейным, трихомонадным, хламидийным. Роль мико- и уреаплазм в возникновении воспалительных заболеваний женских половых органов обсуждается.
Последствия нарушения микробиоценоза влагалища
Бактериальный вагиноз отнюдь не безобидное заболевание. Это патологическое состояние имеет определенную взаимосвязь с дисплазией шейки матки (предраковым заболеванием) — вырабатываемые анаэробами нитрозамины обладают канцерогенным действием.
Инфицирование верхних отделов половой системы пациенток, страдающих бактериальным вагинозом, может привести к развитию воспалительных процессов матки и ее придатков. Их последствия хорошо известны — это бесплодие, внематочная беременность, спаечный процесс в малом тазу.
После проведения гинекологических операций у женщин с бактериальным вагинозом чаще развиваются послеоперационные осложнения. Также при дисбиозе влагалища идет постоянное инфицирование мочеиспускательного канала и мочевого пузыря, что может привести к появлению симптомов уретрита и цистита.
Женщины, имеющие дисбиоз влагалища, больше подвержены заражению инфекциями, передающимися половым путем: например, риск заражения ВИЧ у них возрастает в 10 раз, сифилисом — в 5-7 раз.
Особенно ответственно должны относиться к состоянию микрофлоры влагалища беременные женщины.
При наличии бактериального вагиноза у них в 2,6 раза увеличивается риск преждевременного прерывания беременности и преждевременного излития околоплодных вод, в 10 раз — риск развития послеродового эндометрита.
В процессе родов плод сталкивается с материнской микрофлорой, которая затем колонизирует кожные покровы и слизистые оболочки рождающегося ребенка, поэтому необходимо стремиться к тому, чтобы к началу родов ее состояние не было нарушено.
Как лечить нарушение микрофлоры влагалища?
Коррекция нарушений микрофлоры влагалища -задача не из легких. В первую очередь, следует установить причину возникновения дисбиоза и попытаться ее устранить. Если причина не устранена, заболевание может рецидивировать. Рецидивы развиваются у каждой третьей женщины в течение 3 месяцев после завершения лечения, и у 8 из 10 пациенток — в течение 9 месяцев.
Если женщину ничего не беспокоит, она не планирует беременность и ей не показана гинекологическая операция, можно временно занять выжидательную тактику: возможно, утраченное микробное равновесие восстановится само.
Традиционная схема лечения дисбиоза влагалища предполагает 2 этапа: на первом применяются антибактериальные и антисептические препараты, подавляющие размножение условно патогенной микрофлоры, на втором — препараты, способствующие восстановлению нормальной микрофлоры.
Если дисбиоз влагалища связан с половой инфекцией, то начинать нужно с ее лечения. Оно проводится с помощью антибактериальных препаратов.
Антимикробная терапия проводится с учетом клинических, бактериологических данных, результатов дополнительных методов диагностики, вида возбудителя и его чувствительности к антибактериальным препаратам, а также с учетом характера предшествующей терапии.
Поскольку в развитии дисбиоза влагалища обычно виновны несколько микроорганизмов, обычно используют препараты широкого спектра действия (включая грамположительные и грамотрицательные бактерии, грибы рода кандида и влагалищные трихомонады).
Если инфекции, передающиеся половым путем, не выявлены, врач не всегда назначает противомикробные препараты.
Если он все-таки приходит к выводу что они необходимы, выбор чаще всего падает на антимикробные средства, применяемые местно (они лучше переносятся и вызывают меньше побочных эффектов).
Недостаток большинства антибактериальных препаратов в том, что они подавляют рост не только «вредной» микрофлоры, но и лактобактерий. Поэтому они могут усугубить дисбиоз влагалища, а нередко и спровоцировать появление молочницы.
Идеального препарата не существует, врач выбирает тот или иной из них, взвешивая все «за» (пользу) и «против» (возможные риски).
На втором этапе лечения применяют препараты, представляющие собой биомассу лакто- или бифидобактерий в активном или лиофилизированном состоянии. Некоторые препараты для коррекции влагалищного дисбиоза содержат в своем составе витамин С. Он снижает рН влагалища, а также обладает антиоксидантным действием.
Иногда в комплексном лечении дисбиозов влагалища применяют иммуномодуляторы: препараты на основе интерферонов (в свечах), интим-гели.
Критерии эффективности лечения бактериального вагиноза — исчезновение проявлений клинических симптомов заболевания и нормализации лабораторных показателей. Первое контрольное клинико-лабораторное обследование следует проводить через неделю после завершения терапии, повторное — через 4-6 недель.
Запишитесь на прием к гинекологу по телефону
8(812)952-99-95 или заполнив форму online — администратор свяжется с Вами для подтверждения записи
Центр «Уроклиник» гарантирует полную конфиденциальность
поделиться рассказать поделиться разместить
Источник: https://uroclinica.ru/disbakterioz-vlagalishcha-prichiny-profilaktika-i-lecheniye
Дисбактериоз влагалища – нарушение микрофлоры: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Признаки дисбактериоза влагалища знакомы 75 — 90% женщин разного возраста. Это нарушения микрофлоры, которая в норме состоит из 90% лактобактерий, 9% бифидобактерий и до 1% условно-патогенных микроорганизмов.
К ним относятся грибки Candida, гарднереллы, микоплазмы, другие организмы. При таком составе микрофлора сама ограничивает рост количества болезнетворных микроорганизмов, противостоит инфекциям на слизистой оболочке.
Причины и симптомы дисбактериоза влагалища
Баланс микрофлоры чутко реагирует на внутренние, внешние факторы. Нарушения могут происходить на фоне:
- Гинекологических заболеваниях;
- гормональных изменениях при половом созревании, беременности, нерегулярных сексуальных контактах, климаксе;
- стрессов;
- переохлаждения, которое влияет на иммунитет;
- резкой смены климата;
- недостаточного соблюдения правил гигиены, редкой смене прокладок, тампонов;
- длительного или самолечения антибиотиками;
- кишечных инфекций;
- незащищенных половых контактов с разными партнерами;
- системных заболеваний, ослабления иммунитета.
Любая из этих причин или их комбинация приводит к появлению признаков дисбактериоза влагалища. Однако это не значит, что каждая поездка на отдых или переживания при сдаче экзамена закончатся дисбактериозом. Защитные силы организма успешно поддерживают баланс, восстанавливают равновесие. Но вероятность того, что когда-то сбой произойдет велика.
Особенность дисбактериоза влагалища в симптомах, которые практически незаметны. Выделения белого или желтоватого цвета единственные изменения, заметные на начальной стадии. Рост патогенных микроорганизмов приводит к воспалительным процессам, тогда и появляются другие признаки:
- жжение, боли в гениталиях;
- уменьшение смазки;
- покраснение, отечность слизистой.
Как выявить и чем лечить дисбактериоз влагалища
Для диагностики проводится консультация-осмотр гинеколога с зеркалами и лабораторные тесты:
- анализ мазка для оценки микрофлоры и степени воспаления;
- ПЦР-тест для определения типа имеющихся микроорганизмов, их чувствительности к группам антибиотиков;
- микробиологическое исследование – подсчет количества лакто-, бифидо-, других бактерий.
По результатам анализов врач определит, как лечить дисбактериоз влагалища. Терапию проводят комплексно, поэтапно:
- подавление болезнетворной микрофлоры антибиотиками, антисептиками;
- восстановление концентрации лакто-, бифидобактерий;
- укрепление иммунитета приемом иммуномодуляторов.
При дисбактериозе влагалища лечение занимает около 3 недель. В ряде случаев терапия потребуется и половому партнеру. Курс заканчивается повторной сдачей анализов для контроля эффективности принятых мер.
Лечение дисбактериоза влагалища важно доверить врачу и пройти курс до конца. Самолечение или просто невнимание к возникшей ситуации опасно инфицированием органов мочеполовой системы. Цистит, уретрит, эндометрит, аднексит, другие заболевания – не полный перечень последствий нарушения баланса микрофлоры.
Источник: https://www.alfazdrav.ru/zabolevania/nevospalitelnye-zabolevaniya-ginekologiya/disbakterioz-vlagalishcha/