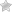Во время беременности может развиться довольно опасная патология, связанная с нарушением нормального расположения плаценты. В таком случае вынашивание малыша может быть осложнено развитием определенных неблагоприятных симптомов. Следует более подробно рассмотреть, что означает краевое предлежание плаценты, а также чем оно может быть опасно и на что влияет во время беременности.
Предлежанием плаценты врачи считают патологию, при которой место первоначального прикрепления плацентарной ткани находится в непосредственной близости от внутреннего маточного зева. В норме оплодотворенная яйцеклетка прикрепляется во время имплантации в области верхней части матки, которая называется дном.
Расположение будущего хориона во многом определяет и исходное расположение плацентарной ткани. Она образуется из плодных компонентов, поэтому находится с ним в непосредственной близости.
Если по каким-то причинам оплодотворенная яйцеклетка смещается к внутреннему маточному зеву, то в этой зоне в дальнейшем и начинает образовываться плацентарная ткань.
Это и приводит к развитию патологии — предлежания плаценты.
Врачи выделяют несколько клинических вариантов этого патологического состояния. Они определяют их из того, насколько сильно плацентарная ткань соприкасается с внутренним маточным зевом. Одним из таких клинических вариантов является краевое предлежание. В этом случае не вся поверхность плацентарной ткани, а лишь ее отдельные участки соприкасаются с маточным зевом своими краями.
К развитию данной патологии могут привести самые разнообразные причинные факторы. Довольно часто этому патологическому состоянию предшествуют хронические заболевания репродуктивных органов. Женщины, страдающие еще до беременности эндометриозом, аднекситом, цервицитом и другими заболеваниями половых органов, находятся в группе повышенного риска по развитию данной патологии.
Риск развития краевого предлежания также довольно высок у женщин, которые перенесли хирургические операции на матке или ее придатках. Врачи отмечают, что развитию краевого предлежания также могут способствовать рубцы на матке, которые появились вследствие раньше проведенного кесарева сечения.
К развитию краевого предлежания плаценты могут привести и последствия перенесенных инфекционных заболеваний. Так, кокковая флора, поражающая внутренние маточные стенки, приводит к изменению слизистых оболочек, что способствует нарушению имплантации. В таком случае обычно оплодотворенная яйцеклетка спускается в нижние отделы матки, где эндометрий более функционален.
К развитию данной патологии могут привести и врожденные аномалии женских половых органов. Так, при двурогой матке риск развития предлежания плаценты несколько увеличивается. Наличие полипов и миоматозных узлов, которые находятся в области маточного дна, также может стать определенным препятствием для имплантации оплодотворенной яйцеклетки в этой зоне.
К предлежанию плаценты могут привести не только патологии со стороны женщины. Некоторые аномалии развития хориона также могут стать причиной развития данной патологии.
При некоторых генетических патологиях в трофобласте отсутствуют определенные ферменты, необходимые для имплантации в стенку матки.
В таком случае прикрепления к матке не происходит, в результате беременность самостоятельно прерывается практически в самом начале своего развития.
Врачи отмечают, что риск развития краевого предлежания плаценты несколько выше у женщин, которые рожают второго и последующего малышей. Если при этом предыдущая беременность закончилась кесаревым сечением, то вероятность развития краевого предлежания увеличивается.
Краевое предлежание плаценты может существенно осложнить процесс вынашивания малыша.
Такая беременность обычно характеризуется неспокойным течением, а также периодическим появлением неблагоприятных симптомов.
Стоит отметить, что при крайнем предлежании все же вынашивание происходит несколько спокойнее, чем при полном. В этом случае и прогноз течения беременности является более благоприятным.
Неблагоприятные симптомы при данной патологии обычно проявляются после 16–20 недели беременности. К третьему триместру они могут нарастать. В самые первые недели с момента оплодотворения какие-либо существенные дискомфортные симптомы у будущей мамы могут отсутствовать.
Расположение плацентарной ткани в настоящее время определить довольно просто. Для этого врачи прибегают к назначению ультразвуковых обследований. При краевом предлежании плаценты нежелательно проводить трансвагинальное УЗИ. В этом случае возможность повреждения низко расположенной плацентарной ткани довольно высокая. В данной ситуации лучше выбрать трансабдоминальное УЗИ.
Локализацию плаценты можно определить и посредством проведения рутинного влагалищного обследования. Однако при краевом предлежании плаценты прибегать к этой методике часто не стоит. При неосторожном проведении такого обследования можно повредить нежную ткань плаценты. Именно поэтому врачи свое предпочтение больше отдают ультразвуковым методикам.
Если при проведении диагностики было определено краевое предлежание, в таком случае будущей маме назначаются и следующие дополнительные исследования. Они необходимы для того, чтобы оценивать динамику течения данной патологии.
Если патология была обнаружена довольно рано – на 12–16 неделе беременности, то в такой ситуации локализация плацентарной ткани еще может измениться. Смещение плаценты вверх врачи называют миграцией.
Она протекает довольно медленно и завершается только к 3 триместру беременности. Именно поэтому локализацию плаценты при ее предлежании определяют за весь период вынашивания малыша несколько раз.
К сожалению, миграция плаценты происходит не во всех случаях.
Самым ярким признаком, который обычно заставляет беременную женщину, имеющую краевое предлежание плаценты, обратиться за консультацией к акушеру-гинекологу, является появление крови из половых путей.
При данной патологии кровь появляется обычно после поднятия тяжелых предметов или после интенсивных физических упражнений. Появление крови на нижнем белье может быть только изолированным симптомом.
В некоторых же случаях оно сочетается с появлением болевого синдрома в животе.
Если беременная женщина увидела кровотечение из половых путей и при этом у нее сильно болит живот, то это значит, что ей не стоит медлить с обращением за медицинской помощью.
Кровотечение из половых путей при очень низком положении плаценты может развиться и после секса. Возможность ведения половой жизни при наличии такой патологии обязательно обсуждается с акушером-гинекологом. Обычно все же доктора рекомендуют своим пациенткам, имеющим краевое предлежание плаценты, ограничить занятия сексом и назначают половой покой.
Многие беременные женщины путают патологии плаценты и пуповины. Так, краевое предлежание плацентарной ткани не имеет ничего общего с краевым отхождением пуповины. Предлежание плаценты является патологией, а краевое отхождение пуповины лишь физиологической особенностью течения конкретной беременности.
Не менее опасным осложнением, которое может развиться во время беременности, осложненной краевым предлежанием плаценты, является развитие отслойки плацентарной ткани от стенок матки. Эта патология обычно встречается как последствие травматических воздействий. Чем больше отслаивается плацентарная ткань от стенки матки, тем менее благоприятен прогноз течения беременности.
Чтобы избежать развития возможной отслойки плаценты, врачи составляют целый комплекс различных рекомендаций. Так, к противопоказаниям относятся и интенсивные занятия спортом, а также бег. Беременной женщине, у которой беременность протекает с развитием краевого предлежания, запрещено поднимать слишком тяжелые предметы. Очень важно, чтобы будущая мама больше отдыхала.
Помимо занятий спортом, беременной женщине, имеющей краевое предлежание плаценты, врач может запретить и посещать бассейн. Отзывы многих женщин, которые имели данную патологию во время беременности, это подтверждают. При крайне тяжелом течении предлежания могут быть ограничены любые физические нагрузки, а в некоторых случаях даже предписан постельный режим.
Сильные стрессы также могут способствовать усугублению ситуации. Соблюдать такие рекомендации будущей маме следует неукоснительно.
Профилактика инфицирования низкорасположенной плаценты – это еще одна задача во время осложненной беременности. Болезнетворные организмы при этом чаще всего попадают в полость матки из наружных половых органов.
Для того чтобы предупредить такое инфицирование, беременной женщине следует тщательно соблюдать правила личной гигиены.
Крайнее положение плаценты относительно маточного зева также может быть опасно и для развивающегося в материнской утробе плода.
Нарушение маточно-плацентарного кровотока может привести к развитию фетоплацентарной недостаточности. В такой ситуации интенсивность внутриутробного развития плода существенно снижается.
Беременность, протекающая с краевым предлежанием плаценты, может иметь крайне непредсказуемый прогноз.
На любом этапе вынашивания малыша могут возникнуть опасные осложнения, которые способствуют смене тактики, изначально выбранной врачами.
Так, при возникновении сильного кровотечения или угрозе жизни плода, доктор будет вынужден прибегнуть к экстренному проведению хирургического родовспоможения.
Беременным, имеющим краевое предлежание плаценты, как правило, выполняют кесарево сечение. В этом случае можно минимизировать риск развития опасных осложнений, которые возникают во время самостоятельных родов.
Если до проведения родов у женщины была выявлена сильная анемия, вследствие частых предшествующих кровотечений из половых путей, то в такой ситуации ей будут назначены лекарственные железосодержащие препараты.
Для быстрейшей компенсации общего состояния такие лекарства вводятся посредством инъекций. Даже во время проведения кесарева сечения при беременности, сопровождающейся краевым предлежанием плаценты, высок риск развития сильного кровотечения.
Во время операции врачи обязательно контролируют пульс и артериальное давление женщины.
При развитии сильного кровотечения и массивной кровопотери эти показатели начинают критически снижаться. В такой ситуации врачи обычно прибегают к парентеральному ведению окситоцина или кровоостанавливающих средств. Главная цель в проведении такой лекарственной терапии – это сохранение жизни матери и ее малыша.
После того как малыш родился на свет, врачи обязательно оценивают его общее состояние. При необходимости ребенку проводится комплекс реанимационных мероприятий.
Обычно их проведение требуется в том случае, если малыш появился на свет намного раньше положенного срока. Проводит такие врачебные манипуляции врач-неонатолог, который находится в родовом зале во время проведения родов.
После проведения родов врачи обязательно следят и за состоянием роженицы.
При предлежании плаценты часто бывает так, что во время появления малыша на свет женщина теряет довольно много крови. Для того чтобы быстрее восстановить ее состояние, врачи прибегают к ведению лекарственных растворов, а при необходимости и кровоостанавливающих препаратов.
О том, чем опасно краевое предлежание плаценты, смотрите в следующем видео.
Источник: https://o-krohe.ru/placenta/kraevoe-predlezhanie/
Виды предлежания плаценты при беременности и их опасность для ребенка и матери: риски бокового, нижнего, заднего полного или частичного предлежания
Во время вынашивания ребёнка в организме женщине происходят многочисленные изменения. Иногда в этот период обостряются проблемы, которых раньше не было или же хронические заболевания, что провоцирует некоторые патологии в течение беременности.
Предлежание плаценты при беременности
Предлежание плаценты – это серьезная проблема, которая несёт высокую опасность для роженицы и ребёнка. Но, если вовремя принять все необходимые меры, то ситуацию возможно исправить. Что же это за патология? Какие нюансы нужно знать?
Что такое предлежание плаценты: насколько это опасно
Плацента – это временный орган, который формируется в матке во время беременности для питания и обеспечения необходимыми веществами ребёнка. Одновременно с развитием эмбриона, растёт и плацента. После родоразрешения она выходит после плода. Имеет две стороны, с одной расположена пуповина, через которую и перелаются питательные компоненты малышу.
Нормальное расположение плаценты – на дне матки или же по бокам. Именно эти части матки наиболее толстые и имеют богатое кровоснабжение, это позволяют плоду получать питание, кислород и правильно развиваться.
Иногда зародыш располагается ближе к шейке, в области нижнего сегмента, соответственно плацента формируется там же и перекрывает выход из матки – это называется предлежание.
Неправильное крепление несёт многие проблемы:
- плод не получает достаточное количество питательных элементов;
- ребёнок не сможет родиться естественным путём;
- при отслаивании плаценты риск кровотечений и гибели роженицы с малышом.
Риски на начальных сроках
В первом триместре неправильное положение плаценты несёт опасность для эмбриона, он получает недостаточно питательных элементов, витаминов и кислорода. Соответственно развивается медленнее.
Неправильное положение наблюдается у 60% беременных, к двадцатой недели она опускается или же, наоборот, поднимается, тем самым становясь на правильную позицию. На последних неделях процент женщин с предлежанием уменьшается, практически, в два раза.
Опасности на последнем триместре
На последних неделях беременности патология плаценты несёт большой риск для малыша и матери. Резко падает шанс у ребёнка родиться естественным путём, потому, что она перекрывает выход из матки. Физиологически плацента не может выйти раньше, чем плод.
Возможно отслоение органа, что может спровоцировать сильное кровотечение и гибель женщины и ребёнка.
Родить с предлежанием можно, но только находясь на регулярном контроле у врачей.
Причины неправильной локализации детского места в матке
«Детское место» формируется в матке, на том участке, где закрепляется плодное яйцо. Именно оно выбирает место локализации, там где нет рубцов и прочих дефектов. Иногда оно располагается внизу матки, что провоцирует предлежание плаценты. Причин несколько.
- воспалительные заболевания, могут спровоцировать изменив эндометрия в матке;
- полостные операции, выскабливания, аборты;
- дисбаланс гормонального фона;
- действующие воспалительные инфекции, опухоли.
- несколько плодов в матке;
- заболевания: миома, эндометриоз;
- врождённые патологии матки, аномальное строение или недостаточное развитие.
Виды предлежание плаценты
Различают несколько видов положения плаценты:
- Боковое (краевое).
- Заднее.
- Нижнее плацентарное предлежание.
- По передней стенке.
Боковое или краевое
Плацента располагается аномально, закрывая собой некоторую часть внутреннего зева матки. В первом триместре такое крепление не представляет большой опасности, потому что плацента может сместиться и принять верное положение. Но не стоит к этому относиться халатно, потому что, если не контролировать этот процесс, то орган может передавить питательные сосуды, перерыть кислород, что ведёт к антенатальной гибели плода.
На поздних сроках такое предлежание опасно для роженицы и ребёнка. Плацента может отслоиться и вызвать кровотечение, несёт смертельную опасность для обоих.
Причины возникновения:
- половые инфекции;
- аномальное строение матки;
- полостные операции, рубцы;
- истощение миометрия;
- патологии матки и опухоли;
- проблемы с сердечно-сосудистой системой;
- аномальное развитие эмбриона.
Симптомы и опасность
Патология сопровождается кровянистыми, но общее состояние стабильное. Чаще проявляется в период покоя. Определить краевое положение удобнее на 28 – 32 неделе. В это время матка наиболее активна и готовиться к родоразрешению. Намного реже краевое крепление выявляют в начале второго триместра.
На последних сроках такое положение органа, часто вызывает кровотечения в следствие физических нагрузок, полового акта и даже резкими движениями плода, которые могут спровоцировать нарушение целостности сосудов.
Краевое расположение может спровоцировать выкидыш. Сопровождается гипертонусом матки, болевыми ощущениями в животе. Часто наблюдается железодефицитная анемия.
Эмбрион получает меньшее количество питательных элементов, кислорода, и в целом, медленно развивается. Нередко, краевое крепление вызвано аномальным положением самого эмбриона, оно бывает косое или поперечное.
Лечение
Лечение назначают исходя из общего состояния роженицы и плода. При стабильном самочувствии, отсутствии кровотечений, возможен амбулаторный контроль.
При резких и сильных кровотечениях нужна срочная госпитализация, покой и отсутствие стресса. Рекомендовано носить специальный бандаж. Применяется медикаментозная терапия.
В целом, при своевременном обнаружении патологии, прогноз благоприятный и женщина может доносить плод вплоть до 38 недели и благополучно разродиться.
Заднее
При таком креплении, плацента прилегает к задней части матки и закрывает выход, тем самым естественное родоразрешение невозможно.
Причины те же самые, что и при другом неправильном расположении. Меры профилактики и лечения схожи.
Нижнее плацентарное предлежание
Для этой патологии характерно расположение детородного органа в шести сантиметрах от внутреннего зева. Выявляется в середине срока при УЗИ. Часто плацента мигрирует на правильное место к моменту родов.
При нижнем расположении органа возникают небольшие кровотечения, начиная с двенадцатой недели. Во втором триместре происходит обострение и возможно частичное отслаивание.
Опасность патологии
У эмбриона ограничен доступ к кислороду, сто негативно сказывается на общем развитии. Для роженицы же оказывает дискомфорт в общем, вызывает анемию и большой риск нарушения внутрисосудистого свертывания крови. При последнем существует большой риск прерывания беременности.
Лечение
Применяют комплексное лечение препаратами, при ухудшении самочувствия женщину направляют в стационар. При такой патологии нужно исключить любые нагрузки, секс, посещение бань и саун.
По передней стенке
Плацента располагается на передней стенке матки. Часто наблюдается при низком и неполном предлежании. Такое расположение не считают аномальным. Выявить его можно до двадцать шестой недели беременности. Чаще, плацента мигрирует в правильное место и родоразрешение проходит естественным путём.
Нормальное ли центральное крепление плаценты
При центральном креплении плаценты, она полностью закрывает вход цервикальный канал. При такой патологии естественное родоразрешение невозможно и прибегают к кесаревому сечению.
Симптоматика и возможные опасности схожи с другими аномальными креплениями.
Какие последствия предлежания для ребенка
Неправильное крепление плаценты доставляет неудобство женщине и эмбриону.
Основные последствия:
- отслоение плаценты;
- кровотечения;
- гестоз;
- анемия;
- гипоксия плода;
- медленное развитие эмбриона;
- неправильное расположение плода;
- выкидыш;
- преждевременные роды;
- мертворождение.
Степени предлежания
Предлежание имеет несколько степеней:
Частичное
Частичное или неполное крепление характеризуется тем, что орган перекрывает собой только внутренний канал шейки матки частично, оставляя небольшое отверстие. При таком расположении головка ребёнка не может пройти через родовые пути.
Полное
Плацента полностью закрывает вход в матку. Роды осуществляют с помощью кесарево сечения. Часто при таком расположении возникают осложнения при естественных родах, сохраняется высокая вероятность смертности.
Какие признаки предлежания
Основной признак аномального крепления плаценты – это кровотечение. В начале срока и конце оно обозначает неполное предлежание, а во втором – полное.
Как определяется: на каком сроке ставят диагноз
Положение плаценты и степень аномалии определяется на УЗИ. При акушерском осмотре гинеколог может выявить расположение эмбриона и определить неправильное положение, обнаружить отсутствие гипертонуса матки.
Выявить крепление плаценты можно уже в первом триместре.
Когда плацента может сменить положение
Плацента имеет свойство мигрировать, т.е. перемещаться с течением беременности. Чаще всего она изменяет положение в последнем триместре.
Можно ли вылечить
Предлежание плаценты поддаётся корректировке с помощью медикаментозного лечения. За беременностью тщательно наблюдают. При необходимости женщину могут госпитализировать.
Медикаментозная профилактика включает применение препаратов (чаще это Дротаверин, Фенотерол, Дипиридамол, и прочие). Проводят меры для предотвращения анемии.
Если же состояние стабильное и не требует стационарного лечения, то будущей матери прописывают постельный режим, половой покой, отсутствие физических нагрузок и стрессов.
Профилактика предлежания плаценты: насколько эффективна
Для профилактики неверного крепления плаценты необходимо тщательно следить за здоровьем, особенно по части гинекологии: отсутствие абортов, выскабливаний, обязательное своевременное лечение воспалений и инфекций.
Наиболее эффективно – это планирование беременности и предупреждение возможных рисков. Для этого за год, два нужно проверить состояние организма, лучше всего вести правильный образ жизни, чтобы беременность не стала сильной нагрузкой.
В целом, предлежание той или иной степени встречается у большинства женщин. Так же у половины она мигрирует к родоразрешению.
Как врачи рекомендуют рожать: кесарево сечение или естественные роды
При аномальном креплении плаценты способ рождения ребёнка зависит от общего состояния будущей матери. Полное предлежание исключает естественные роды. При частичном, если женщина не имеет осложнений и беременность протекает нормально, возможны самостоятельные роды. В любом случае, сохраняется риск, а потому врач следит за процессом, иногда требуется экстренное вмешательство.
Желая родить ребёнка, лучше тщательно спланировать беременность, провериться на все заболевания и отклонения. Предлежание плаценты без контроля врача представляет большую опасность для женщины и ребёнка.
Источник: https://bestmama.guru/zabolevaniya/predlezhanie-platsenty-pri-beremennosti.html
Предлежание плаценты и естественное родоразрешение: шансы
Насколько опасно предлежание плаценты, возможны ли естественные роды и всегда ли необходимо длительное наблюдение в стационаре – читайте в нашей статье.
Общие сведения о плаценте
Послед (детское место) как еще называют плаценту акушеры старой школы, необходим для снабжения плода питательными веществами и кислородом. В норме он располагается в области дна матки преимущественно по задней стенке. Но может располагаться и по передней.
Принцип, по которому происходит «крепление» плодного яйца, до сих пор полностью не изучен. Медики утверждают, что будущий эмбрион не присоединяется к проблемным участкам эпителия матки.
Но по статистике в 1% беременностей осложнены предлежанием плаценты. В этом случае она крепится в нижней части матки. При этом частично или полностью перекрывается зев. Опасность для плода при таком расположении – в недостатке питания и кислорода из-за худшего кровоснабжения.
Классификация предлежания
- Полное предлежание – когда детское место полностью закрывает выход в шейку матки. Его еще называют центральным. Патология встречается в 20% случаев от всех аномалий. В большинстве подобных случаев рассчитывать на миграцию плаценты вверх не приходиться. Если зев перекрыт частично говорят о неполном предлежании.
По статистике оно возникает чаще. Примерно в 35-50% случаев. Если подобный диагноз вам поставили в начале срока, не стоит паниковать. В промежутке между 10 и 22 неделями беременности подобное нарушение встречается часто. Плацента в 90% случаев перемещается выше. К концу беременности о патологии речи уже не идет.
- Частичное предлежание бывает краевым или боковым. В первом случае нижний край последа расположен вровень с выходом из матки. Во втором – край детского места частично перекрывает зев.
Еще медики выделяют так называемое низкое расположение плаценты. Это состояние не называют предлежанием.
Край последа в этом случае находится в 5 и менее сантиметрах от зева.
Симптомы и диагностика
Основным проявлением плацентарного предлежания считаются кровотечения. Они проходят безболезненно, тонус матки не повышается. Часто могут возникать ночью и к утру прекращаться.
Кровотечения возникают самопроизвольно и также прекращаются. На поздних сроках спровоцировать их могут физические нагрузки, половой акт.
Даже при незначительных выделениях необходимо обратиться к врачу.
Он сможет диагностировать предлежание:
- УЗИ трансвагинальным датчиком – это наиболее информативный способ, он дает полную информацию о состоянии и расположении детского места;
- при вагинальном осмотре – метод используют все реже, велик риск кровотечения;
- УЗИ через брюшную стенку – вероятность ошибки – 25%.
Чем опасно предлежание
Если после 30 недели диагноз предлежание плаценты не был изменен на низкое расположение – велик риск развития осложнений.
Это могут быть:
- приращение детского места – ворсинки, которыми оно крепится к матке, глубоко врастают в нее (отделиться плацентарная ткань не может, в особо тяжелых случаях требуется удаление матки);
- высокий риск преждевременных родов – дети рождаются недоношенными;
- отслойка плаценты, проводящая к кислородному голоданию малыша;
- задержка внутриутробного развития.
Также патология может спровоцировать преждевременное излитие околоплодных вод. Она приводит к низкому или тазовому предлежанию плода.
В родах в большинстве случаев развиваются обильные кровотечения. Женщина нуждается в переливании крови. В послеродовом периоде у нее велик риск развития воспалительных заболеваний эндометрия матки.
Дети рождаются с низкой массой тела. У них чаще встречаются патологии дыхательной системы, требующие срочной реанимации. Впоследствии могут возникать задержки психического и физического развития.
Причины возникновения
Патология чаще встречается при повторных беременностях. Это связано с истощением эпителия матки и вообще женского организма.
Приводят к низкой плаценте или ее предлежанию такие заболевания:
- эндометрит;
- полипы в полости матки;
- миома.
Любые манипуляции, повреждающие слизистую матки, могут спровоцировать предлежание детского места. Аборты, «чистка», кесарево сечение, различные виды лапароскопии повышают риск патологии в разы.
- При некоторых заболеваниях сердца или печени ухудшается кровоснабжение малого таза.
- Это приводит к образованию на слизистой матки участков «неблагоприятных» для крепления оплодотворенной яйцеклетки, что может провоцировать предлежание.
В некоторых случаях проблема связана с аномалиями плодного яйца. Из-за неправильно расположения ворсинок оно крепится в нижней части матки.
Особенности ведения беременности
При наличие предлежания, или когда речь идет о низкой плацентации, женщинам рекомендован постельный режим. Нужно отказаться от чрезмерных физических нагрузок, секса. Постараться избегать стрессовых ситуаций.
Велик риск развития анемии, поэтому начиная со второго триместра будущей маме назначают препараты железа.
Специальных лекарств или методов, как поднять плаценту при беременности, не существует. На сроках до 30 недель и диагнозе частичное (краевое) предлежание есть шанс на миграцию последа выше.
Самую большую опасность для женщины и малыша представляют кровотечения. Даже при незначительных требуется госпитализация. При их возникновении в конце второго термиста женщина может находиться в стационаре до родов. Особенно если это повторное кровотечение.
На сроках после 33 недели велик риск обильных кровопотерь, часто будущей маме предлагают дождаться родов в условиях больницы.
В роддоме, помимо отслеживания состоянии мамы и малыша, проводят местную терапию симптомов и подготовку к родам. Женщине назначают спазмолитики, чтобы уменьшить тонус матки и препараты, улучшающие кровоснабжение плода.
Если кровопотеря в результате отслойки плаценты составила 250 и более миллилитров, назначают ЭКС. При этом усилия врачей направлены на спасение женщины, а степень зрелости плода учитывается в меньшей степени.
Роды
При полном перекрытии выхода из матки последом назначают кесарево сечение. Его проводят на строке 36-38 недель в плановом порядке. Женщину госпитализируют за неделю до назначенной даты операции.
КС показано и при отягощенном неполном предлежании.
При выборе метода родоразрешения учитывают:
- положение плода;
- возраст женщины;
- наличие рубцов на матке;
- ширину таза.
Естественные роды врачебный консилиум допустит при готовности шейки матки и активной родовой деятельности. При этом проводят постоянный мониторинг состояния плода (КТГ, выслушивание). К роженице вызывают хирурга-гинеколога для проведения экстренного КС, готовят реанимацию.
Чаще всего даже частичное предлежание становится показанием к кесареву сечению, настолько велик риск обильных кровотечений у матери.
Профилактика
Причиной предлежания может стать обычный аборт. Лучше избегать такого метода прерывания беременности, когда современный рынок контрацептивов может предложить большой выбор безопасных препаратов.
Генитальные патологии и гормональные дисфункции в анамнезе могут спровоцировать это осложнение беременности.
Чтобы оградить себя от риска предлежания плаценты, врачи рекомендуют женщине вовремя проходить гинекологические обследования. Это делается дважды в год.
Необходимо обращаться к врачу при любых подозрениях на ЗПП. Непролеченные инфекции чаще всего вызывают эндометриты и другие патологии слизистой матки. Обезопасит и грамотно подобранная контрацепция, исключающая риск абортов.
Заключение
Предлежание – серьезная патология беременности. Она может угрожать жизни матери и плода. В этом случае, как никогда, важно выполнять все указания врача.
Естественные роды при таком диагнозе, скорее, исключение. Слишком велики риски для обоих: и матери, и ребенка. Предлежание – показание к кесареву сечению. Его назначают планово и предупреждают женщину об операции за неделю до родов.
Источник: https://its-kids.ru/predlezhanie-platsenty.html
Краевое предлежание плаценты по задней стенке или передней: прогноз родов при опасном диагнозе
Оболочка плодного яйца обеспечивает питание и защиту малыша во время нахождения в утробе матери. Через сосудистое русло плаценты идет поток питательных веществ, витаминов, кислорода. Оболочка представляет собой гемоплацентарный барьер.
По статистике, у четырех беременных из тысячи встречается неправильное расположение плаценты. Что значит такой диагноз и чем он плох? Какие факторы влияют на патологическое крепление детского места? Как диагностировать краевое смещение плаценты? Можно предотвратить патологию или нет? Каковы последствия предлежания последа для родоразрешения?
Где и как в норме располагается плацента?
Преобразование хориона в плацентарную ткань происходит к 3-му месяцу после зачатия. Окончательное созревание наступает на сроке 16 недель. Это зависит от последней перед зачатием овуляции.
Плацента развивается вместе с ростом плода.
От крепления детского места и его роста зависит, насколько полноценным будет плацентарный обмен между матерью и ребенком, хватит ли малышу питательных веществ, кислорода.
Нормальным является расположение околоплодного пузыря по задней или передней стенке матки. Встречается также боковое крепление. К началу третьего триместра расстояние от края детского места плода до выхода из матки должно быть не менее 7 сантиметров.
В большинстве случаев плодное яйцо крепится к маточному дну. Другие варианты требуют постоянного наблюдения со стороны врачей.
Виды аномальной плацентации
По расположению детского места выделяют полное, низкое, боковое, неполное, центральное предлежание. Самую большую опасность для полноценного вынашивания представляет полное перекрытие зева. Центральное предлежание определяется во время гинекологического осмотра или на УЗИ. При таком предлежании естественные роды невозможны, требуется кесарево сечение.
Низкое предлежание означает, что выход из матки не перекрыт. Детское место не достигает зева, но находится на расстоянии менее 7 сантиметров от цервикального канала. Такая плацентация имеет наиболее благоприятный прогноз. Возможны естественные роды.
Частичное краевое прикрепление означает неполное перекрытие плацентой внутреннего канала шейки матки. Просвет слишком узок. Голова новорожденного не пройдет сквозь него, значит, малыш не сможет выйти через половые пути.
Боковое и краевое предлежание плаценты определяется во время влагалищного осмотра, подтверждается в ходе ультразвукового исследования. При боковом предлежании плацента закрывает выход из матки частично. При краевом находится рядом с ним, не перекрывая вход. Встречается также частичное крепление по задней, передней стенке с неполным, низким предлежанием.
Возможно ли смещение плаценты по мере роста плода и матки?
Матка с течением времени постепенно увеличивается, ведь ребенок внутри материнской утробы растет и развивается. Детское место сдвигается, может в процессе вынашивания немного подняться. Такой процесс нельзя стимулировать извне.
Задача врачей при аномальном креплении плаценты – не допустить разрывов и отслойки плодной оболочки, свести к минимуму объем кровопотери при кровотечениях, способствовать родоразрешению естественным способом или кесаревым сечением. Тактика терапии при выявленном предлежании заключается в постоянном наблюдении за самочувствием женщины и ребенка.
Методы диагностики
Главный способ диагностирования краевого предлежания плаценты – трансвагинальное УЗИ. Обследование проводится через влагалище. Точность постановки диагноза – 99–100%. Метод не имеет противопоказаний. С его помощью определяется также длина шейки матки, расстояние от плаценты до маточного зева.
Трансабдоминальное УЗИ проводится через переднюю брюшную стенку. Исследование имеет большую погрешность при диагностировании краевого предлежания (точность – 92%).
Альтернатива влагалищному введению датчика – трансперинеальное УЗИ, при котором датчик расположен в области промежности.
Кроме места прикрепления плаценты к маточной стенке, с помощью ультразвукового исследования определяют срок вынашивания, функциональность и строение пуповины, вес и размеры плода, возможные патологии развития.
С 36-й недели при предлежании последа показано проведение магнитно-резонансной томографии. Данные используются для выявления возможного приращения плаценты, определения тактики родоразрешения.
Особенности краевого предлежания
После проведения диагностики и определения патологического крепления предлежанию присваивается одна из следующих степеней:
- Край детского места находится на расстоянии более 3 сантиметров от внутреннего зева.
- Плацента достигает, но не закрывает выход из матки.
- Внутренний зев частично перекрыт. Плацента располагается асимметрично на передней или задней стенке.
- Детское место находится над зевом симметрично по центру, полностью закрывая выход.
Краевое предлежание обычно сопровождается кровянистыми выделениями. Они начинаются на сроке 28–31 недель, продолжаются весь третий триместр, часто до родов. Обычно кровотечения безболезненные, небольшой интенсивности. Потеря крови вызывает снижение гемоглобина. Чтобы избежать анемии, назначают железосодержащие препараты.
Причины патологии
Вторая группа причин связана с особенностями организма женщины. К ним относятся:
- недоразвитость, аномальное строение или расположение матки;
- истончение эндометрия из-за абортов, выскабливания;
- перфорация маточных стенок;
- кесарево сечение, роды с осложнениями в анамнезе;
- болезни мочеполовой системы.
Застойные явления, нарушение кровообращения малого таза также не дают эмбриону полноценно прикрепится. Также эмбрион может неправильно прикрепиться по причине чрезмерных физических нагрузок.
Течение беременности
Учитывая тяжесть последствий неправильного крепления плаценты, на протяжении всего срока вынашивания женщина должна находиться под постоянным наблюдением. При отсутствии болей, кровотечений плановые осмотры проводятся в том же порядке, что и при беременности, протекающей без патологий. На 12–20 неделе показано одно посещение врача в месяц, с 20-й – два.
Течение беременности зависит от места крепления плаценты – по задней или передней стенке, центрального или по краю шеечного канала. Показан регулярный контроль состояния беременной. Тактика терапии зависит от частоты кровотечений, объема потерянной крови, наличия анемии и других осложнений. Общие рекомендации:
- не допускать чрезмерных физических нагрузок;
- избегать стрессов;
- прекратить половую жизнь;
- принимать поливитамины и препараты, содержащие железо;
- увеличить объем белковой пищи в рационе питания.
С 24-й недели гестации независимо от самочувствия женщины показано пребывание в стационаре. В некоторых случаях назначаются медикаменты, уменьшающие сократительную активность маточного миометрия, седативные лекарства, спазмолитики и токолитики. Для налаживания плацентарного кровотока между плодом и матерью, укрепления стенок сосудов назначают гормональные препараты.
Возможные осложнения вынашивания
Частые осложнения:
- фетоплацентарная недостаточность, вызванная нарушением кровообращения в нижнем сегменте матки;
- раннее старение плаценты;
- кислородное голодание плода;
- тазовое предлежание плода из-за недостатка места внизу матки для головы;
- гестоз;
- многоводие;
- ишемия, врожденные пороки сердца.
Гипоксия, открывшееся кровотечение вызывают угрозу прерывания беременности. Вынашивание с плацентарным предлежанием часто заканчивается преждевременными родами.
Родоразрешение при краевом предлежании плаценты
Частичное предлежание может закончиться естественными родами. Окончательно определяется вариант родоразрешения, когда шейка матки раскрыта на 5–6 сантиметров. Околоплодный пузырь вскрывается. Головка малыша, опускаясь, пережимает сосуды, что останавливает кровотечение.
Прогноз естественных родов благоприятен, если родовая деятельность активна, малыш находится головкой вниз, шейка матки зрелая. При прохождении родовых путей ребенок с низко закрепленной плацентой может пережать пуповину, а это опасно: при острой нехватке кислорода возможно мертворождение. Если завершение родов естественным путем невозможно, проводят операцию кесарева сечения.
Естественное родоразрешение невозможно при полном предлежании. Плацента, закрывающая выход из матки, при родах полностью отслаивается. Это вызывает сильное кровотечение, что опасно для жизни женщины и ребенка. Назначается плановая операция кесарева сечения.
Возможно ли предотвратить неправильное прикрепление плаценты?
В группу риска по аномальному креплению плаценты входят женщины старше 35 лет, имеющие в анамнезе аборты, кесарево сечение, операции на матке.
Для профилактики возникновения проблем с детским местом нужно вести правильный образ жизни.
Важно контролировать функционирование репродуктивной системы, использовать средства контрацепции для предотвращения нежелательной беременности. Необходимо своевременно выявлять и лечить болезни мочеполовой системы.
При наличии гормональной дисфункции у женщины беременность следует планировать, предварительно приводить в порядок гормоны. Полностью избежать риска патологии невозможно даже при идеальном состоянии здоровья женщины. Аномальное предлежание, вызванное особенностями плодного яйца, предотвратить нельзя.
Источник: https://VseProRebenka.ru/beremennost/plod/kraevoe-predlezhanie-placenty.html
Родоразрешение при предлежании плаценты
Предлежание плаценты может быть частичным (неполным) или полным. При частичном зев перекрыт не полностью или плацента касается его своим нижним краем, а при полном — внутренний зев перекрыт полностью.
Предлежание плаценты опасно осложнениями как при беременности, так и в родах. Зачастую при появлении первых схваток или в процессе родов возникает кровотечение, которое опасно для жизни женщины.
Срок беременности для родоразрешения при предлежании плаценты
При предлежании плаценты предпринимаются все возможные меры, чтобы сохранить беременность до 37 — 38 недели. При достижении такого срока врачи, независимо от варианта предлежания плаценты, настаивают на родоразрешении путём кесарева сечения. В таком случае есть возможность предотвратить кровотечение и большие потери крови роженицей.
Если частичное предлежание плаценты хоть и не вызывает кровотечения, но сочетается с другим осложнением беременности (тазовое предлежание, многоводие) или же беременность многоплодная, есть маточные рубцы и в других случаях, то на 37 — 38 неделе проводится плановое кесарево сечение.
При осложнении беременности с предлежанием плаценты оперативное родоразрешение показано на любом сроке беременности. Осложнением может быть открывшееся массивное кровотечение, которое угрожает жизни женщины, а также развитие неподдающихся лечению гипотонии или анемии, возникшей в результате периодических кровотечений, и вызвавших ухудшение состояния плода.
Родоразрешение с полным предлежанием плаценты
При полном предлежании плаценты естественные роды невозможны. Плацента перекрывает родовые пути, через которые должен пройти ребёнок при рождении.
Во время родов плод давит на плаценту и она отслаивается полностью, вызывая массивное кровотечение. Это очень опасно для жизни женщины и плода. Поэтому при полном предлежании плаценты проводится плановое кесарево сечение.
Родоразрешение с неполным (частичным) предлежание плаценты
У женщины с неполным (частичным) предлежанием плаценты есть возможность родить самостоятельно. Естественные роды допустимы при отсутствии кровотечения во время схваток, каких-либо показаний к кесареву сечению, хорошем состоянии женщины и плода, раскрытии шейки матки. При других обстоятельствах проводится кесарево сечение.
В случае естественных родов при появлении небольшого кровотечения до начала родовой деятельности проводят вскрытие плодного пузыря, околоплодная жидкость изливается, и спускающийся плод своей головкой прижимает край плаценты, тем самым, не давая ей отслаиваться.
Если не происходит дальнейшего кровотечения, роды заканчиваются естественным путём. Если же всё-таки кровотечение не останавливается, роды завершаются операцией.
Осложнения после рождения ребёнка
После рождения ребёнка возможно возникновение кровотечения из-за слабой сократительной активности матки в месте расположения плаценты.
Поэтому для того, чтобы матка сокращалась нормально, после второго периода родов (при естественных родах) или после извлечения ребёнка (при кесаревом сечении) женщине вводят средства, повышающие тонус и вызывающие сокращения матки. Например, окситоцин. Если плацента отходит плохо, проводится её ручное отделение.
В тяжёлых случаях, когда невозможно остановить кровотечение после извлечения ребёнка и жизнь женщины оказывается под угрозой, удаляется матка.
Татьяна Терешкова
Источник: https://mambest.com/page/rodorazreshenie-pri-predlezhanii-placenty