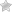Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов.
Актиномикоз может поражать не только кожу, но и внутренние органы.
Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды. В лечении актиномикоза применяется введение актинолизата в сочетании с антибиотикотерапией, УФО кожи, электрофорезом йода. По показаниям производится вскрытие абсцессов, оперативное лечение свищей, дренирование брюшной и плевральной полости.
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов.
Актиномикоз может поражать не только кожу, но и внутренние органы.
Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды.
Возбудители актиномикоза — грибы рода Actinomyces часто встречаются в природе. Они могут находиться на почве, растениях, сене или соломе. В организм человека актиномицеты проникают через поврежденную кожу, при вдыхании или с пищей.
В большинстве случаев они не вызывают заболевания, а живут на слизистых глаз или ротовой полости в качестве сапрофитной флоры. Воспалительные процессы во рту, желудочно-кишечном тракте или органах дыхания могут привести к переходу актиномицетов в паразитическое состояние с развитием актиномикоза.
Актиномикоз также встречается у сельскохозяйственных животных. Однако заражение человека от животных или больных актиномикозом людей не происходит.
Актиномикоз кожи может возникать первично при проникновении актиномицетов через ранки и другие повреждения на коже. Вторичное поражение кожи развивается изнутри, при переходе инфекции из подлежащих тканей (миндалины, зубы, лимфатические узлы, мышцы, молочная железа) и внутренних органов.
В зависимости от локализации патологического процесса при актиномикозе выделяют следующие формы:
- шейно-челюстно-лицевая;
- торакальная;
- абдоминальная;
- кожная;
- мочеполовая;
- актиномикоз суставов и костей;
- актиномикоз ЦНС;
- актиномикоз стопы (мицетома, мадурская стопа)
Длительность инкубационного периода при актиномикозе точно не известна. Заболевание характеризуется длительным и прогрессирующим течением и может продолжаться 10-20 лет. В начальном периоде у пациента сохраняется нормальное самочувствие, но при поражении внутренних органов состояние становиться тяжелым, возникает кахексия.
Актиномикоз кожи наиболее часто поражает подчелюстную, крестцовую область и ягодицы. Он характеризуется появлением в подкожной клетчатке уплотнений и синюшно-багровой окраской кожи над ними.
Уплотнения имеют шаровидную форму и практически не вызывают болезненных ощущений. Вначале они очень плотные, затем размягчаются и вскрываются с образованием плохо заживающих свищей. В гнойном отделяемом свищей может быть примесь крови.
Иногда в нем присутствуют желтые крупинки — друзы актиномицетов.
Актиномикоз кожи бывает 4 видов. При атероматозном варианте, который встречается в основном у детей, инфильтраты напоминают атеромы.
Бугорково-пустулезный актиномикоз начинается с образования в коже бугорков, переходящих в глубокие пустулы, а затем и свищи. Для гуммозно-узловатого варианта характерно образование узлов хрящевой плотности.
Язвенный актиномикоз, как правило, развивается у ослабленных пациентов. При нем стадия нагноения инфильтрата заканчивается некрозом тканей и образованием язвы.
Шейно-челюстно-лицевой актиномикоз распространен больше других и встречается в нескольких формах: с поражением межмышечной клетчатки (мышечная форма), подкожной клетчатки или кожи.
Процесс может распространяться по лицу и шее, захватывая губы, язык, проникая в гортань, трахею и глазницу.
При мышечной форме характерный инфильтрат наиболее часто образуется в области жевательных мышц, вызывая тризм и приводя к асимметрии лица.
Торакальный актиномикоз начинается с симптомов простуды: общая слабость, субфебрилитет, сухой кашель. Затем кашель становиться влажным, выделяется слизисто-гнойная мокрота, имеющая вкус меди и запах земли.
Постепенно актиномикотический инфильтрат распространяется от центра на грудную стенку и выходит на кожу, образуя при этом свищи, идущие от бронхов.
Такие свищи могут открываться не только на поверхности грудной клетки, но и в области поясницы и даже бедра.
Абдоминальный актиномикоз часто имитирует острую хирургическую патологию (кишечную непроходимость, аппендицит и т. п.).
Он распространяется на кишечник, печень, почки, позвоночник и может дойти до передней стенки живота с образованием открывающихся на коже кишечных свищей. Актиномикоз прямой кишки протекает с клинической картиной парапроктита.
Актиномикоз мочеполовых органов — редкое заболевание, которое чаще возникает вторично при переходе инфекции из брюшной полости.
Актиномикоз суставов и костей обычно возникает при распространении процесса из других органов. Поражение суставов не сопровождается значительным нарушением их функции, а актиномикоз костей протекает по типу остеомиелита. Распространение инфильтрата до поверхности кожи приводит к образованию свищей.
Мицетома начинается с появления на подошве нескольких плотных «горошин», кожа над которыми постепенно приобретает буро-фиолетовую окраску. Количество уплотнений увеличивается, возникает отечность, изменяется форма стопы и образуются гнойные свищи.
В процесс могут вовлекаться сухожилия, мышцы и кости стопы.
При развитии характерной клинической картины актиномикоза диагностика не вызывает затруднений. Однако важно поставить правильный диагноз еще в начальном периоде актиномикоза. Обнаружение актиномицетов в мокроте, мазках из зева или носа не имеет диагностической ценности, поскольку наблюдается и у здоровых людей.
Поэтому для исследования берут отделяемое свищей или проводят чрезкожную пункцию пораженного органа. Обычная микроскопия исследуемого материала может выявить друзы актиномицетов, что позволяет быстро поставить предварительный диагноз актиномикоза.
Последующее проведение реакции иммунофлуоресценции (РИФ) со специфическими антигенами направлено на определение вида актиномицетов.
Сложности составляют те случаи актиномикоза, при которых друз нет в исследуемом материале, что наблюдается в 75% заболевания. В таких случаях единственный надежный способ диагностики — это посев гноя или биопсийного материала на среду Сабура.
Полное и достоверное исследование посева на актиномикоз может занять более 2-х недель. Но уже через 2-3 дня при микроскопии можно обнаружить характерные для актиномикоза колонии.
При исследовании посева обязательно учитывается рост сопутствующей микрофлоры и ее чувствительность к антибиотикам.
Серологическая диагностика актиномикоза, к сожалению, не является достаточно специфичной. А методы ПЦР-исследований в отношении этого заболевания находятся пока в стадии разработки.
Лечение актиномикоза проводят внутримышечным и подкожным введением актинолизата. Совместно с этим проводится антибиотикотерапия, направленная на подавление сопутствующей флоры и предупреждение вторичного инфицирования. Как и любая хроническая инфекция актиномикоз требует дополнительной дезинтоксикационной и общеукрепляющей терапии.
К физиотерапевтическому лечению, которое используется при актиномикозе, относится УФО кожи в области поражения, местный электрофорез актинолизата и йода. При образовании абсцессов необходимо их вскрытие. Также может потребоваться хирургическое лечение свищей, дренирование плевральной полости или брюшной полости. В некоторых случаях при больших поражениях легких проводят лобэктомию.
При отсутствии специфического лечения актиномикоз внутренних органов может привести к летальному исходу. Наиболее легкой формой считается шейно-челюстно-лицевой актиномикоз. После выздоровления пациентов возможно развитие рецидивов.
Специфической профилактики актиномикоза нет. К неспецифической профилактике можно отнести соблюдение гигиены, предупреждение травмирования кожи, своевременное лечение зубов, воспалительных заболеваний ротовой полости, миндалин, органов дыхания и желудочно-кишечного тракта.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_dermatologia/actinomycosis
Актиномикоз у коров (КРС): симптомы и лечение, меры борьбы
Коровы, наравне с множеством других сельскохозяйственных животных, подвержены такому инфекционному заболеванию, как актиномикоз. Оно представляет большую опасность, поскольку им может заражаться и человек. В данной статье рассмотрим информацию о симптомах, путях заражения, методах профилактики и лечения актиномикоза.
Что такое актиномикоз
Актиномикозом называют хроническое грибковое поражение различных органов и тканей животного и человека, которое характеризуется образованием гранулематозных очагов — актиномиком.
Недуг поражает всех представителей крупного рогатого скота (КРС), овец, свиней, лошадей. Наблюдается у животных различных возрастов. Фиксируется по всему миру. Может возникать в любое время года, но наиболее часто диагностируется в весенний и зимний периоды.
Историческая справка
Бактерия-возбудитель актиномикоза впервые была выделена и описана в 1877 году как микроб в тканях челюсти коровы. Тогда болезнь назвали диксомицетом. В 1878 году были описаны 2 случая болезни, выявленных у человека. Они были зарегистрированы в Германии. В том же году немецкий ветеринар Отто фон Боллингер назвал болезнь актиномикозом.
Возбудитель был назван лучистым грибком. До 1940 года считалось, что возбудитель инфекционного недуга идентичен с Actinomyces israelii. Однако в том же году Д. Эриксон доказал, что это 2 отдельных организма.
Возбудитель
Возбудителем актиномикоза выступает грампозитивная бактерия Actinomyces bovis, которую причисляют к порядку Actinomyces.
Она восприимчива к горячим температурам — уничтожается за 5 минут при нагревании до +70…+80 °С. Отличается стойкостью к высушиванию. При низких температурах живёт в течение 1–2 года.
Actinomyces bovis можно убить при помощи воздействия 3%-ного раствора формалина на протяжении 5–7 минут.
Источники и пути заражения
Возбудитель проникает в организм животного через ранки в слизистой ротовой полости при поедании грубых кормов (соломы, остей злаковых, мышиного ячменя) либо прорезывании зубов у телят, сквозь повреждения кожных покровов, соски молочных желёз.
Также заражение может происходить анаэробным способом.
Активному росту бактерий и быстрому развитию болезни способствует присутствие в организме гнойных воспалений, травм, нарушений в работе иммунной системы.
Механизм зарождения и развития болезни
После проникновения внутрь организма бактерия-возбудитель провоцирует развитие воспаления, при котором формируется гранулёма. Чаще всего очаги поражения локализуются в костях, тканях нижней челюсти, лимфоузлах. В дальнейшем образуется опухоль и свищ с желтоватыми гнойными выделениями, содержащими серые друзы. После в гнойном отделяемом фиксируется кровь и останки отмерших тканей.
Клинические признаки
Клинические признаки могут быть разными, в зависимости от того, в какой части локализуется возбудитель. Характерный симптом — присутствие плотной опухоли, которая по мере развития вскрывается, и из неё течёт гной.
При актиномикозе головы, шеи, челюсти, языка присутствуют следующие симптомы:
- боль при прикосновении к участку с актиномикомой;
- болезненные ощущения при употреблении корма;
- повышение температуры тела (редко);
- вытекание гноя из актиномиком;
- изменение формы головы;
- выпадение зубов;
- осложнение дыхания и глотания в результате присутствия актиномиком в дыхательных путях, ротовой полости, горле, на языке;
- истощение;
- увеличение и выпадение языка.
Если возбудитель поселился в кишечнике либо брюшной полости, то развиваются такие клинические симптомы:
- повышение температуры;
- боль в области брюшины;
- рвота;
- понос либо запор;
- частичная кишечная непроходимость.
Важно! Не стоит при обнаружении опухолей и свищей лечить корову самостоятельно. Это может привести к нежелательным последствиям. При первых проявлениях болезни необходимо обратиться за ветеринарной помощью.
При актиномикозе вымени наблюдаются:
- некроз кожных покровов;
- абсцессы и свищи в молочных железах.
Если болезнь затронула лимфоузлы, то у животного будут наблюдаться следующие симптомы:
- отёк тканей;
- угнетённое состояние;
- гипертермия;
- покраснение либо посинение кожных покровов в месте воспаления.
Диагностика
Болезнь диагностируется при ветеринарном осмотре и сборе анамнеза. Если требуется исключить другие болезни с похожей симптоматикой (актинобациллёз, стрептотрихоз, лимфангит), то осуществляется забор материала из актиномикомы для микроскопии в лабораторных условиях.
Как лечить
При диагностировании актиномикоза следует немедленно приступить к лечению болезни. Начать нужно с помещения больных особей в карантин и обработки помещения, где они содержались, дезинфицирующими средствами.
Дезинфекция помещения
Дезинфекцию производят 2–3%-ным раствором едкой щёлочи или свежегашеной извести. Человек, который производит дезинфекцию, должен работать в специальном костюме и соблюдая меры личной безопасности.
Узнайте, как лечить инфекционный ринотрахеит у КРС.
Раствор йода или йодистого калия
Одним из способов лечения является внутривенное введение йодного раствора. Его готовят путём смешивания 1 г йода, 2 г йодистого калия, 0,5 л дистиллированной воды.
Антибиотики
Также против возбудителя применяется антибиотикотерапия. Возможно введение:
- Пенициллина — 100–400 тысяч единиц в опухоль на протяжении 4–5 дней;
- Окситетрациклина — 200 тысяч единиц + 5–10 мл физраствора телятам до года, 400 тысяч единиц взрослым особям в здоровые ткани, окружающие актиномикому, на протяжении 10–14 дней с одновременным отсасыванием гноя из опухоли;
- Клиндамицина;
- Эритромицина;
- комплекса антибиотических препаратов с сульфаниламидами.
Параллельно с антибиотикотерапией проводят аутогемотерапию — переливание крови из яремной вены в поражённый участок.
Хирургическое вмешательство
Если консервативные методы лечения не приводят к улучшению состояния коровы и выздоровлению, то проводится оперативное вмешательство — актиномикомы вскрываются, очищаются от гноя и дезинфицируются. После этого проводится антибиотикотерапия и введение обезболивающих средств.
После проведения лечения на теле животного остаются рубцы. При затрагивании воспалительным процессом лишь мягких тканей корову можно излечить полностью. О том, приобретает ли бурёнка после выздоровления иммунитет против болезни, неизвестно. При поражении костей, суставов, жизненно важных органов прогноз неблагоприятный.
Важно! Если лечение не начать вовремя, то болезнь перейдёт в генерализованную форму и поразит жизненно важные внутренние органы — печень, лёгкие, почки, мозг, сердце. Мясо таких животных употреблять в пищу запрещено.
Профилактика
Для того чтобы не допустить это серьёзное заболевание в стадо, необходимо придерживаться некоторых правил содержания и кормления животных:
- Не выпускать КРС на пастбища, расположенные в заболоченных низинах.
- Перед скармливанием грубых кормов поддавать его термической обработке для размягчения и дезинфекции.
- Перед тем как класть в кормушку солому, её необходимо прокальцинировать.
- Регулярно производить дезинфекцию помещения, где содержатся коровы, и инвентаря, используемого для ухода за ними.
- Периодически осматривать животных на предмет царапин и мелких ран для своевременной их обработки и лечения.
Таким образом, актиномикоз — серьёзное инфекционное заболевание КРС, поражающее животных, независимо от их возраста. Характеризуется появлением на теле, чаще всего в области головы и шеи, болезненных опухолей, переходящих в свищи с гнойным содержимым. При выявлении болезни на ранних стадиях и осуществлении грамотной терапии она поддаётся эффективному лечению.
Источник: https://fermer.blog/bok/zhivotnye/krupnyy-rogatyy-skot-krs/bolezni-krs/infekcionnye-bolezni-krs/283-chem-lechit-aktinomikoz-u-korovy.html
Своевременная терапия актиномикоза полости рта
18 апреля 2018 Последняя редакция: 18 декабря 2019 Болезни полости рта
Что делать, если у пациента вдруг обнаружили актиномикоз полости рта? На медицинских сайтах можно встретить информацию, что некоторые формы актиномикоза могут закончиться летально для больных.
Неужели все так плохо? Какие нарушения здоровья подразумевают под данным термином, почему он возникает, по каким признакам это заболевание можно заподозрить и реально ли полностью вылечить челюстно-лицевой актиномикоз? Насколько серьезны и неизбежны осложнения актиномикоза, и какие меры с наибольшим эффектом помогут уберечься от этого хронического заболевания, склонного к рецидивам? Обо всем этом предлагаем вам узнать в нашей статье.
Описание заболевания
Актиномикоз относится к инфекционным заболеваниям, и может поражать кожу и внутренние органы человека. Этот недуг имеет хроническое течение со склонностью к рецидивам и возникает благодаря попаданию в организм актиномицетов.
При данном заболевании в различных органах появляются гранулематозные очаги. В большинстве случаев актиномикоз в первую очередь поражает именно челюстно-лицевую область.
Возбудитель актиномикоза хорошо известен – им является «лучистый грибок человека». Актиномицеты довольно распространены в природе, также их часто можно обнаружить и в организме здоровых людей.
Часто эти микроорганизмы находятся у человека в ротовой полости и желудочно-кишечном тракте.
Как появляется актиномикоз полости рта
Чаще всего в организме лучистый грибок обнаруживается в десневых карманах, кариозных полостях, зубном камне, лакунах миндалин, поврежденных или воспаленных тканях полости рта, носа, слюнных желез, слизистой желудка.
Может попадать в организм грибок и извне, из окружающей среды. Микроорганизмы могут долго находиться в организме, не нанося ему никакого вреда, пока слизистая оболочка не получит повреждений.
Распространяются внутри человеческого организма актиномицеты в основном через кровь (гематогенно), изредка говорят и о возможности попадать в различные органы через лимфу (лимфогенно).
Для того чтобы развилось заболевание, необходимо неоднократное попадание лучистых грибков в организм. Чаще всего пациент сам заражается грибком из собственного организма (аутоинфекция).
До появления первых симптомов недуга обычно проходит от 1 до 3 недель после попадания актиномицетов в организм. Вообще же инкубационный период может варьировать от пары недель до 2-3 лет.
Распространены лучистые грибы и в природе (в почве, сене, соломе или на растениях). Болеют актиномикозом чаще люди зрелого возраста, школьники и дошкольники. Шейно-лицевая область и нижняя челюсть чаще всего подвергаются заражению.
Толчком для заражения актиномикозом могут послужить инъекции, травмы или хирургические операции. Чтобы развился актиномикоз, достаточно травмировать слизистую рыбьей костью, повредить ее осколком кариозного зуба, прикусить щеку или иметь поврежденные воспалением десны.
Симптомы
Шейно-челюстно-лицевая форма заболевания (встречаются так же мочеполовая, кожная, абдоминальная, костно-суставная, торакальная и др. формы) встречается чаще всего, почти в 80% случаев актиномикоза.
В начале заражения или самозаражения самочувствие у пациента никак не страдает. Шейно-челюстно-лицевая форма протекает в виде нескольких форм с поражением:
- кожи (кожная форма);
- слизистой (слизистая форма);
- подкожной клетчатки и мышц (подкожно-мышечная форма);
- костей челюсти (челюстная форма).
Заболевание имеет очень длительное течение и может протекать 10-20 лет. Постепенно патологический процесс может распространяться по всему лицу, попадать на губы, язык, гортань, захватывая глазницы и проникая на область шеи.
Мышечная форма чаще поражает жевательные мышцы.
Чаще всего актиномикоз ротовой полости поражает язык, слюнные железы или миндалины. Реже встречается актиномикоз верхней челюсти.
Актиномикоз языка
Актиномикоз языка обычно развивается при хронических травмах этого органа при плохо подогнанных протезах, острых поломанных краях зубов, повреждениях язычных тканей острыми костями, после пирсинга языка и др.
Клиника недуга зависит от расположения очага внедрения инфекции. Если поражен кончик языка или его спинка, то эти участки долго не будут иметь никаких внешних изменений и не болеть.
Однако спустя какое-то время в актиномикозном узле происходит спаивание со слизистой языка или его абсцедирование, в результате чего в узле образуется свищ.
Актиномикоз миндалин
Актиномикоз миндалин встречается реже других форм. При этой форме миндалины увеличены и уплотнены, напоминая по плотности хрящи. В дальнейшем патологический процесс переходит на соседние ткани. Основным симптомом при такой форме недуга является чувство инородного тела в области глотки.
Актиномикоз слюнных желез
Актиномикоз слюнных желез бывает первичным или вторичным. Чаще лучистый гриб попадает в слюнную железу через проток. Различают несколько форм этого вида актиномикоза в виде:
- экссудативного ограниченного и диффузного недуга;
- ограниченного продуктивного и диффузного заболевания;
- поражения глубоких лимфоузлов в области ушной железы.
Актиномикоз пазухи верхней челюсти
Актиномикоз пазухи верхней челюсти случается редко. При такой форме инфекция проникает в челюсть из пораженного зуба (одонтогенный путь) или из носа (риногенный путь). Проявления при актиномикозе верхней челюсти напоминают гайморит: носовое дыхание нарушается, а из носа могут выходить гнойные выделения. При обострении бывает заметной отечность скуловой, щечной и подглазничной области.
- Какие же проявления должны насторожить пациента и заставить его обратиться к врачу при актиномикозе?
- В начале заболевания его выявить трудно из-за нормальной температуры и хорошего самочувствия больного.
- Хотя слизистая уже нарушена и в тканях начинают образовываться очаги поражений в виде узлов, патологический процесс может протекать глубоко и не быть заметным внешне.
- Если актиномикоз поражает слизистую рта, то у пациента будут возникать симптомы в виде:
- припухлостей на слизистой рта;
- воспаления и боли во рту;
- образования свищей в полости рта с выходом наружу гнойной жидкости.
Местное течение заболевания и отсутствие общих признаков интоксикации характерно всем формам актиномикоза.
Актиномикомы или узлы-гранулемы могут находиться в тканях или слизистой. И лишь в стадии распада этих узлов из них выделяется гной и в организме происходят интоксикационные процессы (отравления продуктами распада тканей).
Симптомы появляются у пациента лишь в стадии распада узлов. При этом из фистул (каналов в узле) выделяется гной.
В стадии узлового распада пациента беспокоят проявления в виде:
- головной боли;
- температуры (обычно 38-38,5 градусов);
- общей слабости;
- плохого аппетита.
При расположении узлов на нижней челюсти могут быть спазмы рта в виде судорог (тризм), мешающие принимать пищу.
Формы актиномикоза
При актиномикозе полости рта инфекционные очаги развиваются в тканях слизистой ротовой полости.
Актиномикоз ротовой полости также может протекать в виде трех форм:
- Гуммуозно-узловатой, с характерными инфильтратами красного или бурого цвета. При этом кожа в местах поражения размягчается, на ней образуются свищи, из которых выделяются гнойная жидкость с включениями.
- Бугорково-пустулезной, при которой образуются более глубокие язвочки, в сочетании с образованием пустул и свищевых каналов. Этой форме свойственно появление на коже гнойных корок.
- Язвенной, при которой имеются дефекты кожи различной глубины. Кожные язвочки в дальнейшем приводят к рубцеванию тканей и их рубцовой атрофии.
Актиномикоз ротовой полости у детей
В педиатрии актиномикоз не так уж редок и обычно встречается чаще у детей с кариозными зубами, часто возникающими воспалениями миндалин или при привычке засовывать в рот или жевать различные колоски и стебельки растений (особенно ячменя, ржи, овса, щавеля).
После повреждения или микротравмы слизистой грибок попадает в ткани и способствует появлению во рту припухлости красного цвета, которая медленно растет. В некоторых случаях актиномикоз может проявиться в форме острой флегмоны (разлитого воспаления). При этом припухлость нагнаивается, но оттока гноя при этом не происходит.
Флегмона протекает у ребенка с местной болезненностью и спастическим сжатием челюстей из-за отека тканей (если воспаляются область шеи и подбородка), что не дает малышу открыть рот.
Уже после нагноения гнойное образование может самостоятельно вскрыться и образовать свищи. При актиномикозе языка обычно образуется видимый инфильтрат (припухлость) на его передней части.
Клинические проявления недуга у детей
Так же, как и у взрослых, актиномикоз у детей начинается в виде местного (ограниченного) воспаления, которое не влияет на общее самочувствие заболевшего. Течение болезни становится хроническим, при этом температура бывает небольшой или высокой.
Если болезнь у ребенка не лечить, то она может стать генерализованной (с множественными поражениями) и довести ребенка до полного истощения (кахексии). Это связано с постоянной интоксикацией, плохим аппетитом и сложностями при пережевывании пищи.
Диагностика
Актиномикоз имеет похожие проявления с множеством инфекционно-воспалительных процессов в коже (флегмона, абсцесс) или кости (остеомиелит, периостит), некоторыми инфекционными недугами (сифилис, туберкулез) и опухолевыми заболеваниями.
В диагностике актиномикоза помимо осмотра и сбора анамнеза у пациента, также применяют использование диагностических методов исследований в виде:
- анализов крови и мочи (общего, биохимического), для определения характера имеющегося инфекционного воспаления;
- микробиологического, для определения в отделяемом из инфильтрата колонии актиномицетов;
- иммунологического, чаще всего в виде кожно-аллергической реакции в виде подкожного введения актинолизата;
- патогистологического, с рассмотрением под микроскопом грануляционной ткани.
- рентгенографического (при переходе процесса на кости челюсти) с определением костной полости;
- биопсии с исследованием тканей гранулемы для исключения онкологии.
Лечение
Лечение актиномикоза челюсти и ротовой полости производится всегда с одновременным использованием общих и местных терапевтических мероприятий.
Основными видами лечебных мероприятий при актиномикозе являются методы:
- Хирургического лечения. Этот метод включает удаление кариозных зубов, миндалин, вскрытие очагов актиномикоза, выскабливание патологии внутри кости, удаление пораженных лимфоузлов. Также же хирургически обрабатываются актиномикозный очаг и гнойная рана.
- Противовоспалительного лечения. Включает антибиотикотерапию в виде использования Пенициллина внутривенно до 6 недель и с переходом на внутримышечное введение его или Амоксициллина длительностью 6-12 месяцев. Нередко перорально используют Амоксиклав, Доксициклин, Феноксиметил, Эритромицин. Сюда же входит использование противогрибковых средств: Нистатина, Леворина, Миконазола, Кетоконазола, Декамина, препаратов калия йодида.
- Методов выработки специфического иммунитета. Для этого заболевшим проводится внутрикожное введение актинолизата или актиномицентной поливалентной вакцины (курс 20-25 инъекций) или длительным курсовым применением Фтивазида (от 3 до 8 месяцев).
- Повышения общего иммунитета. Используются методы витаминотерапии (комплексами витаминов и микроэлементов), использования адаптогенов (Дибазола, женьшеня, элеутерококка, пантокрина, аралии маньчжурской и др.), аутогемотерапии, внутривенного введения крови или кровезаменителей.
- Лечения пребыванием в барокамере в количестве 10-15 процедур за один курс.
- Рентгенотерапии в виде использования рентгеновских лучей по индивидуально подобранной схеме.
- Физиотерапии с использованием ультразвука, электрофореза (с лидазой, димексидом, хлористым кальцием), лазеротерапии, ионофореза с гидрокортизоном, УФО.
Осложнения и прогноз
Прогноз при данном заболевании довольно серьезный. Актиномикоз важно выявлять и лечить максимально рано.
Некоторые формы актиномикоза внутренних органов при отсутствии специфической терапии могут приводить к летальному исходу. Например, до 50% может доходит летальность при абдоминальных и легочных формах этого недуга.
Челюстно-лицевая форма актиномикоза считается наиболее легкой и лучше других форм поддается лечению. Однако даже после удачного лечения пациент должен находиться на диспансерном учете от 6 до 12 месяцев.
Затяжное течение заболевания челюстно-лицевой области может привести к опасным осложнениям в виде метастазирования на внутренние органы: мозговую оболочку, область легких, желудочно-кишечный тракт. В ряде случаев актиномикоз может приводить к осложнениям во внутренних органах в виде амилоидоза (заболевания, приводящего к атрофическим изменениям и склерозированию внутренних органов).
Серьезнейшим осложнением актиномикоза является возникновение актиномикозного сепсиса.
Прогноз при своевременной терапии актиномикоза в основном благоприятный, если терапия начата своевременно и проводится грамотно. Однако данный недуг может отличаться длительным течением( как при туберкулезе), приводя к неоднократным рецидивам.
Профилактика
Стопроцентных методов предупреждения актиномикоза не существует, так как актиномицеты во многих случаях живут в организме человека постоянно.
Специфической профилактики для предупреждения данного заболевания пока нет.
Для профилактики актиномикоза важно заботиться о поддержании хорошего общего и местного иммунитета человека: правильно питаться, избегать стрессов и переохлаждений, избегать пагубных привычек.
Важными методами предохранения от актиномикоза является своевременное лечение заболеваний полости рта, кариозных зубов и воспаления десен, хронических тонзиллитов, заболеваний органов дыхания и пищеварения.
При длительно текущих и плохо поддающихся лечению процессах во рту или челюстно-лицевой области важно обследовать больных на актиномикоз.
Актиномикоз является серьезным заболеванием, долго протекающим и с возможностью серьезных осложнений. При запоздалом лечении, заболевание может иметь опасные осложнения.
Для профилактики возникновения актиномикоза важно следить за собственным здоровьем, своевременно пролечивая заболевания миндалин, зубов, ротовой полости и поддерживать общий иммунитет своего организма.
Крепкого здоровья вам и вашим детям!
Используемые источники:
- Проф. А. И. Арутюнов, кандидат медицинских наук Н. Я. Васин и В. Л. Анзимиров. Справочник по клинической хирургии / Проф. В.И. Стручкова. — Москва
- Codman, E. A. (August 11, 1898). «A Case of Actinomycosis». The Boston Medical and Surgical Journal.
- «A Case of Actinomycosis in a Heifer». The Boston Medical and Surgical Journal
Источник: https://CreateSmile.ru/aktinomikoz-polosti-rta/
Актиномикоз
Актиномикоз заболевание, имеющее инфекционную природу. Возбудителями болезни являются лучистые грибы актиномицеты. Если они проникают в организм человека, у последнего на коже появляются нагноения (абсцессы), выпуклые круглые гранулемы и свищи. В данной статье мы расскажем, что такое актиномикоз, о причинах его возникновения и возможных факторах риска.
Причины и факторы риска
Возбудитель актиномикоза — микроорганизмы рода Actinomyces. В окружающей среде они встречаются в загрязненной почве, застарелом сене/соломе или растениях. В организм человека лучистые грибы могут попасть одним из следующих способов:
- с некачественной или плохо обработанной термически пищей;
- при вдыхании;
- через небольшие раны и повреждения на коже.
После попадания в организм актиномицеты далеко не всегда вызывают воспаление. В большинстве случаев они остаются на слизистой оболочки ротовой полости или глаз и питаются отмершими клетками. К актиномицету приводят предшествующие воспалительные процессы в органах дыхания, ротовой полости или ЖКТ.
Заражение кожи может быть первичным или вторичным. В первом случае актиномицеты проникают в организм через раны и другие повреждения. При вторичном инфицировании заражение кожи происходит от миндалин, молочной железы, лимфатических узлов и т.п.
Виды актиномикоза
Заболевание может развиваться на любом участке кожи или внутренних тканей. В зависимости от этого выделяют несколько типов заболевания:
- актиномикоз кожи. Грибы проникают под кожу через различные повреждения и вызывают выраженные изменения покровов. Внешние изменения, происходящие с эпидермисом, заметны невооруженным глазом: тело покрывается выпуклыми узелками, которые затем становятся глубоко залегающими инфильтратами. По мере развития болезни последние образовывают свищ и вскрываются. Чаще всего происходит поражение шейно-лицевой области. В этом случае патогенные микроорганизмы поражают подкожно-жировой слой, кожа становится синевато-красной, плотной и блестящей. Со временем свищи размягчаются, из них выделяется жидкий гной. Актиномикоз кожи становится хроническим, поражает внутренние органы, может привести к летальному исходу;
- актиномикоз полости рта. Это хроническое заболевание, поражающее преимущественно людей среднего и старшего возраста. Причиной часто становятся первичные патологии, ослабляющие местный иммунитет. К ним относятся кариес, зубной камень, налет, болезни десен, актиномикоз миндалин. Поражение происходит в том случае, если слизистая оболочка ротовой полости нарушается. В этом случае актиномицеты внедряются в ткани и провоцируют актиномицет челюстно-лицевой полости. Воспалительный процесс распространяется на костную ткань, и она начинает отмирать. Симптомы болезни развиваются постепенно: вначале гранулемы находятся глубоко в слизистой оболочке, затем в полости рта появляются гноящиеся фистулы. Далее возникают признаки интоксикации: незначительное повышение температуры, общая слабость, головная боль;
- актиномикоз легких. Поражает нижнюю часть легких. Клиническое течение и симптомы схожи с пневмонией. У человека наблюдается выраженная гипертермия (повышение температуры тела), влажный кашель с кровью, упадок сил, усиленное потоотделение. Дыхание заболевшего человека становится тяжелым, при прослушке врачи обнаруживают хрип. В дальнейшем актиномикоз легких прогрессирует, поэтому лечение рекомендуется начинать еще на 1-ой стадии болезни;
- актиномикоз печени. Поражение данного органа является вторичным. В первую очередь актиномицеты проникают в кишечник, аппендикс и прямую кишку. После этого по венам микроорганизмы достигают печени и вызывают ее поражение. Очаги поражения выглядят как серовато-белые массы и внешне напоминают метастазы раковых опухолей. Сопутствующие симптомы: сильная лихорадка, потливость, головная боль, истощение. При диагностике наблюдается увеличение печени.
Специалисты рекомендуют обращаться в больницу при первых признаках болезни. Так вы сможете облегчить течение актиномикоза и предотвратить тяжелые последствия.
Диагностика актиномикоза
Самый распространенный метод диагностики грибковых заболеваний — микроскопическое исследование соскоба или слизистого отделяемого.
Однако в случае актиномикоза применение этого способа не всегда оправдано, так как актиномицеты встречаются в организме здоровых людей. Для обследования берут отделяемое из свищей при поражении кожи.
Если в больницу поступает пациент с инфицированием внутренних органов, диагноз ставится с помощью пункции, которая проводится через кожу.
После первичной диагностики врачи выявляют вид актиномицетов. Для этого проводится специальная процедура — реакция иммунофлуоресценции (РИФ). Проходит все в несколько этапов:
- Делается соскоб биологического материала с мочеполового тракта, после чего подготавливается мазок. В отдельных случаях исследуется слизистое отделяемое или кровь пациента.
- Мазок обрабатывается специальными антителами, которые помогают обнаружить антиген.
- Если антигены в мазке присутствуют, антитела связываются с ними. Это дает специфическое свечение, которое выявляется через люминесцентный микроскоп. Как только данное свечение обнаружено, врач становит диагноз «актиномикоз».
Преимущество РИФ — высокая скорость исследования. К недостаткам относится относительная неточность (80%), поэтому одной реакции иммунофлуоресценции недостаточно. Для окончательного подтверждения диагноза назначается бактериологический посев.
Микроорганизмы, взятые из биологического материала, помещаются в специальную среду. В течение 2-х недель наблюдается скорость роста колоний актиномицетов и их чувствительность к антибиотикам. Окончательные результаты обычно готовы через 14 дней.
Лечение актиномикоза
Лечить актиномикоз необходимо комплексно. Процесс включает в себя прием этиотропных антибиотиков, иммуномодуляторов и других препаратов. В запущенных случаях допустимо хирургическое вмешательство. При терапии актиномикоза соблюдаются следующие принципы:
- при назначении этиотропных препаратов учитывается чувствительность лучистого грибка и бактериальной флоры, которая присоединилась в процессе болезни. Если антибиотики назначаются без учета данных факторов, бактерии приобретают резистентность (устойчивость) к прописанным препаратам. Естественная микрофлора подавляется, из-за чего иммунитет больного ослабляется еще сильнее;
- введение антибактериальных препаратов должно быть парентеральным. Это способ, при котором желудочно-кишечный тракт минуется, что выгодно отличает такое использование лекарств от их традиционного применения. Делается это с помощью инъекции или ингаляции. При запущенном и тяжелом течении заболевания применяется комбинация из разных препаратов;
- дополнительный аспект при лечении актиномикоза — иммунотерапия. Данный терапевтический метод помогает увеличить эффективность от использования антибиотиков и снизить выраженность побочных эффектов. В процессе иммунотерапии применяется Актинолизат — культуральная жидкость самолизирующихся (растворяющихся) актиномицетов. Применяется непосредственно при лечении актиномикоза и считается одним из наиболее эффективных лекарственных средств.
В процессе лечения рекомендуется принимать продукты, богатые йодом: морскую капусту, морепродукты, репчатый лук, говядину и йодированную соль. Для поддержания иммунитета подойдут природные антибиотики: лук, чеснок, мед, мята, розмарин. Также можно применять луковый сок местно для смазывания свищей.
Макропрепараты при лечении актиномикоза
Для борьбы с лучистым грибком и бактериями применяются лекарственные препараты тетрациклинового ряда, бензилпенициллин, фторхинолы и макролиды. Подбор соответствующего средства определяется видом актиномикоза и разнообразными факторами. Препараты для борьбы с болезнью:
- актиномикоз лицевой и шейной зоны лечится Флемоклавом или Амоксиклавом в сочетании с пенициллинами. Врач назначает 2,4 г средства 3 раза в день. Курс лечения — до 7 дней, после чего доза уменьшается в 2 раза. С новой дозировкой препараты нужно принимать еще 1 неделю. Если патология затрагивает область груди и легких, терапевтический курс составляет не менее 3-х недель;
- для повышения клеточного иммунитета применяется Актинолизат. После его введения выраженность воспалительной реакции уменьшается, а защитные силы организма становятся значительно выше. Актинолизат вводится в организм больного внутримышечно 3 раза в неделю. Допустимая доза — 3 миллилитра. Курс лечения определяется состоянием пациента и может составлять 10, 20 или 25 инъекций. При необходимости терапевтический курс повторяется через месяц;
- в качестве вспомогательных препаратов врачи прописывают витаминные комплексы, растворы для дезинтоксикации, калия йодид;
- для нейтрализации аллергических реакций назначаются Супрастин, Тавегил, Диазолин и другие антигистаминные (противоаллергические) препараты;
- стимуляция иммунного ответа проводится с помощью инъекций экстракта алоэ или аутогемотерапии — подкожное введение собственной крови пациента, предварительно взятое из вены. Курс — 4 процедуры. Проводится 1 раз в неделю;
- свищевые ходы промываются антисептическими растворами. Также применяются местные препараты (крема и мази) содержащие противогрибковые и антибактериальные действующие компоненты. Для быстрого заживления ран в послеоперационный период назначаются: Винилин, Метилурацил, Солкосерил. Бактерицидными свойствами обладает и лампа, используемая для кварцевания. Рекомендуется применять данный метод в период острого воспаления;
- скопление отмерших клеток, крови и лимфы устраняется электрофорезом с применением Лидазы и Йода. Для усиления эффекта рекомендовано воздействие ультразвука. Врач назначает курс из 25 ежедневных процедур.
Хирургическое лечение проводится наряду с консервативной терапией. Помощь хирурга заключается во вскрытии абсцессов и флегмон с дальнейшим промыванием и откачиванием гнойного содержимого. В запущенных случаях применяется иссечение спаек.
Источник: https://GribokTela.ru/mikoz/actinomycosis.html
Актиномикоз — симптомы, пути передачи и лечение
Актиномикоз — хроническая, медленно прогрессирующая инфекционная болезнь человека и животных; вызывается лучистыми грибами — актиномицетами; характерно гранулематозное поражение тканей и органов, развитие плотных, нередко тяжистых инфильтратов, образование абсцессов, свищей и рубцов.
Основным путем инфицирования считается эндогенный — за счет активации актиномицетов — обычных обитателей кожи и слизистых оболочек.
Возбудитель может внедряться через слизистую оболочку ротовой полости (включая миндалины), ЖКТ (в частности, кишечник, например, илеоцекальную область), легкие, кожу; реже — другими путями (уретра, глаза, cervix).
Проникновение его вглубь окружающих тканей вызывает развитие первичного очага поражения типа инфекционной гранулемы. Возможна гематогенная диссеминация актиномицетов из уже имеющихся в организме очагов микоза.
У здоровых людей, как отмечено, актиномицеты могут встречаться в сапрофитном состоянии — во рту, кариозных зубах, зубных гранулемах, криптах миндалин (в т.ч. при местных воспалительных процессах — одонтогенных, ринотонзиллярных и других различных заболеваниях), а также дыхательных путях, кишечнике.
Следует отметить, что в природе существует много актиномицетов (более 300 видов), включая и почву, но далеко не все из них и лишь при определенных условиях могут быть патогенными. Образно отмечено, что «актиномицеты — это еще не актиномикоз». В здоровом организме гриб находится в неблагоприятных условиях и обычно лизируется.
Поражение слизистой оболочки полости рта.
Трансформации его из сапрофитного состояния в патогенное способствуют:
- глистная инвазия.
- воздействие сопутствующей микрофлоры, особенно в иммунодепрессивном организме.
- заболевания нервной системы, сосудов.
- сенсибилизация, многократные попадания гриба и даже алиментарные погрешности (жирная пища).
- особое значение в возникновении заболевания отводится травме (повреждение слизистой оболочки во рту, глистами в кишечнике).
И в настоящее время не исключается экзогенный путь проникновения инфекции.
Широкое распространение актиномицетов в воздухе, почве, на растениях может быть одним из факторов экзогенного заражения (например, при попадании на открытую раневую поверхность, уколах растениями, на которых находятся грибы).
Полагали, что заражение людей (и животных) может произойти путем внедрения актиномицетов в поврежденную слизистую оболочку, например, при жевании зараженных актиномицетами злаков.
Имеются весьма демонстративные доказательства якобы передачи актиномикоза от больного человека или животного — здоровым лицам (но эти случаи представляют редкие исключения). При значительном распространении актиномицетов в природе, актиномикоз встречается относительно редко, не отличаясь заметной контагиозностью.
Симптомы актиномикоза:
Допускают, что инкубационный период при актиномикозе широко варьирует и составляет от 9-20 дней до 11-22 лет (чаще в диапазоне от 1-2 года до 10 лет). Клинические проявления актиномикоза отличаются значительным разнообразием.
При этом микотическим процессом могут поражаться все органы и ткани — кожа, слизистые оболочки, кости, суставы, внутренние органы, нервная система.
Выделяют стадии актиномикоза: начальную, «деревянистого инфильтрата», абсцессов и свищей, метастазов.
Актиномикоз челюстно-лицевой области:
Актиномикоз челюстно-лицевой области.
Наиболее часто и характерно актиномикоз протекает в челюстно-лицевой области (включая гайморовые пазухи) и шеи (шейнолицевой актиномикоз встречается до 80% случаев). При актимоми- козе головы и шеи — в местах внедрения лучистого гриба появляются болезненные плотные инфильтраты (неподвижные или малоподвижные, спаянные с окружающими тканями); узлы — плотные, синюшно- красного цвета — с последующим размягчением, вскрытием и образованием длительно не заживающих свищей (с гнойно-кровянистыми выделениями). На месте нагноившихся инфильтратов формируются язвы и рубцы. Известна также абсцедирующая форма актиномикоза (протекает по типу флегмон, абсцессов).
У многих больных значительных субьективых ощущений (в т.ч. болевых) актиномикоз не вызывает; однако, резкая, жгучая, «огненная» боль в области свищей возникает при пальпировании. Могут наблюдаться поражения в полости рта (в т.ч.
на языке), слюнных желез, жевательных мышц (развивается тризм, асимметрия лица), костей; в дальнейшем процесс иногда распространяется на придаточные полости, область черепа, окружающие участки кожи и подкожной клетчатки.
Лимфатические узлы обычно не вовлекаются; однако, при их поражении, течение актиномикоза бывает затяжным.
При торакальном актиномикозе (около 13-15% случаев) процесс захватывает органы грудной полости и грудной стенки — с выходом свищей на кожу грудной клетки, разрушением межреберных мышц, ребер, позвонков (периостит или остеомиелит деструктивного типа с секвестрами).
При актиномикозе легких нарастает слабость, потеря аппетита, падение веса; больных беспокоит мучительный кашель со скудной мокротой, кровохарканье. Реже заболевание начинается остро, по типу банальной пневмонии, принимая в дальнейшем хроническое течение. Иногда образуются легочные абсцессы.
Характерным является вовлечение в процесс плевры — в виде экссудативного плеврита или эмпиемы. Известны формы актиномикоза в виде бронхоэктатической болезни.
При абдоминальном актиномикозе (около 3% случаев) поражаются органы брюшной полости и ткани брюшной стенки. Процесс обычно распространяется по забрюшинной клетчатке.
Первые проявления нередко отмечаются в ЖКТ (чаще в илеоцекальной области). Реже поражаются другие отделы кишечника, желудок. Характерно формирование свищей.
Дифференциальную диагностику следует проводить с новообразованиями, абсцессами различной этиологии, эхинококкозом и др.
Выделяют также актиномикоз органов таза и мочеполовой областей, параректальной (парапроктит), крестцово-копчиковой (с поражением костей), ягодичной. Описаны случаи генерализации инфекции — с развитием актиномикотических абсцессов мозга, менингоэнцефалитов; в редких случаях — поражений роговицы и др.
Еще на тему грибковых заболеваний:
- Грибок ногтей на ногах.
- Аспергиллез.
Клинический диагноз актиномикоза следует подтверждать:
1 )бактериоскопическими исследованиями; при этом решающим для диагностики является обнаружение друз лучистого гриба.
Материалом для исследования служат: пунктаты, мокрота, биоптаты и особенно — отделяемое плотных инфильтратов, свищевых ходов и гноя.
Для исследования извлекают из материала белые или желтоватые плотные зерна («крупинки») и в раздавленном виде — для мацерации добавляют 15-20% раствора едкого натрия или калия, стекло слегка подогревают, накладывают покровное стекло.
Микроскопия неокрашенных препаратов проводится под большим увеличением сухой системы.
При этом видны характерные друзы — густо переплетенные тонкие нити мицелия в центре конгломерата; по периферии — радиально располагаются колбовидные образования, резко преломляющие свет (представляют собой конечные «вздутия» мицелия).
При окраске по Грамму мицелий гриба фиолетовый (окрашивается генциан-виолетом), а колбовидные «вздутия» — красные (обесцвечиваются и воспринимают окраску фуксином).
Однако, даже при типичной клинической картине друзы не всегда обнаруживаются, а выявляются тонкие ветвящиеся нити мицелия (обладающие кислотоустойчивостью) — т.н. атипичный актиномикоз Берестнева (отличается от типичного отсутствием в гное друз — без каких-либо клинических различий). 2)Микроскопические исследования дополняется культуральными (засевают «крупинки», содержащие элементы гриба).
3)Рекомендуются также исследования: гнойного отделяемого с помощь прямой пробы флюоресцирующих антител; ультразвуковое сканирование; компьютерная томография; радиоизотоп- ное исследование (могут помочь в обнаружении «молчащих» абдоминапьных абсцессов).
4)В диагностике актиномикоза большое значение придается гистопатологическим исследованиям; при этом удается обнаружить друзы лучистого гриба в пораженной ткани.
Дифференцируют актиномикоз — с туберкулезными язвами (скрофулодерма, волчанка), сифилитическими гуммами, хронической глубокой пиодермией, опухолями, глубокими микозами, остеомиелитами иной этиологии и другими нагноительными процессами.
При этом следует учитывать наиболее характерные клинические признаки актиномикоза (очень большая плотность узлов и инфильтратов, наклонность их к вскрытию и образованию свищей), а главное — обнаружение друз лучистого гриба (выявление друз считалось обязательным критерием диагностики актиномикоза).
Лечение актиномикоза
Лечение актиномикоза включает: специфическую иммунотерапию, антибиотики, сульфаниламиды, общеукрепляющие и стимулирующие средства, витамины, хирургические и физические методы. Комплексное лечение актиномикоза можно проводить последовательно:
1-й этап — сочетанное применение актинолизата и антибиотиков. Основным специфическим иммунопрепаратом при актиномикозе является актинолизат; вводится по 2 схемам:
- в/м по 3 мл 2 р/нед, на курс 20-25 инъекций; через 1-1,5 мес лечение повторяют;
- в/к, начиная с 0,5 мл до 2 мл 2 р/нед, курсами по 3 мес с интервалом 1-1,5 мес.
После клинического выздоровления проводят 2-3 курса противорецидивной терапии. Отмечено, что внутрикожный метод введения актинолизата является более эффективным и экономичным, чем внутримышечный. Актинолизат относят к наиболее эффективным средствам лечения актиномикоза (различных клинических форм и локализаций).
Использование антибиотиков занимает одно из ведущих мест в лечении актиномикоза; назначают тетрациклины (юнидокс-солютаб, доксибене, вибромицин, окситетрациклин и др.
); пенициллины (длительно и в высоких дозах: пенициллин G по 10-20 млн ЕД/сут внутривенно, в течение 4-6 нед; далее переходят на феноксиметилпенициллин внутрь по 2-4 г/сут, 6-12 мес); можно применять ампициллин внутривенно по 50мг/кг/сут (4-6 нед) — с последующей заменой его пероральными формами — амоксициллином по 0,5 г/сут внутрь, 6 мес.
Возможно использование и других антибиотиков (эритромицин, стрептомицин, клиндамицин, ристоцетин и др.). Рекомендуются цефалоспорины 3-го поколения (цефтриаксон). Иногда лечение сочетают с изониазидом, курсовая доза 70-120 г.
2-й этап включает назначение сульфаниламидов (курс, доза 60-100 мг), в т.ч. используются комбинированные средства (бактрим, гросептол, берлоцид и др.). Сульфадимезин назначается по 4-6 г/сут (курс 1-5 нед). В этот период применяют физические методы лечения (фонофорез, электрофорез йодистого калия, УВЧ), аутогемотерапию.
3-й этап — использование йодистых препаратов — йодид калия внутрь в виде 25% раствора (в молоке или мясном бульоне); ингаляторно — при актиномикозе легких. На всех этапах проводится общеукрепляющая и стимулирующая терапия (витамины С, гр.
В, биостимуляторы; по показаниям — иммунокорректоры, гамма-глобулин, индукторы интерферона). Пища должна быть богата белками, витаминами. В тяжелых случаях проводится дезинтоксикационная терапия; применяют гемотрансфузии по 200 мл 1 р/нед.
По показаниям проводят хирургичекое вмешательство (вскрытие и дренирование абсцессов, иссечение фиброзно-измененных тканей).
Течение заболевания — обычно 1-3 года; без лечения процесс прогрессирует, вызывая деструктивные изменения.
[blockquote align=»center»]После клинического выздоровления больные актиномикозом должны находиться под наблюдением не менее 2 лет (ввиду возможного рецидива заболевания).
[/blockquote] Профилактика актиномикоза заключается в санации полости рта, борьбе с травматизмом и своевременной обработке микротравм (йоддицерин, 5% раствор йода спиртовой) — особенно у жителей сельской местности.
Источник: http://med-brand.ru/aktinomikoz-simptomy-puti-peredachi-i-lechenie/