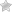Воспалительные процессы в женских половых органах обычно возникают вследствие активной жизнедеятельности многих микроорганизмов. В этой статье мы более подробно расскажем о заболевании, вызываемом грибками из рода Кандида. Эта патология носит название кандидозный вульвит.
Описание болезни
Под кандидозным вульвитом понимается разновидность грибковой инфекции, которая поражает преимущественно наружные половые органы. К их числу относятся половые губы, преддверие влагалища, клитор и девственная плева.
Заболевание развивается вследствие активной жизнедеятельности грибков из рода Кандида. В норме они имеются в организме каждой женщины в небольших количествах и не причиняют серьезного дискомфорта.
Рост их численности непрерывно сдерживается полезной микрофлорой влагалища. Однако под действием некоторых факторов этот хрупкий баланс может нарушиться, грибки начинают молниеносно размножаться.
Так постепенно развивается кандидозный вульвит.
Симптомы этого заболевания далеко не всегда проявляются одинаково. Некоторые дамы отмечают интенсивный зуд и жжение в области половых органов, которые усиливаются при мочеиспускании. При появлении первичных признаков патологии важно не откладывать визит к врачу. Современная медицина располагает необходимыми средствами для борьбы с вульвитом.
Основные причины заболевания
Развитию кандидозного вульвита обычно способствуют следующие факторы:
- Использование некоторых групп лекарственных препаратов, в том числе антибиотиков. Эти медикаменты убивают не только патогенные организмы, но и полезные бактерии.
- Ослабление защитных функций организма. Если иммунитет понижается, организм не может полноценно бороться с инфекциями. Стрессы, хронические заболевания, переохлаждение — все эти факторы напрямую отражаются на работе защитных сил.
- Сахарный диабет.
- Прием оральных средств контрацепции. Гормональные препараты меняют кислотность среды во влагалище, создавая тем самым благоприятные условия для размножения грибков из рода Кандида.
- Несоблюдение правил гигиены.
- Ношение тесного белья и одежды. Кандидозный вульвит очень часто фиксируют у тех женщин, которые предпочитают белье из синтетических тканей или не подходящее по размеру.
- Инфекции влагалища и матки.
- Травмирование слизистой половых органов во время интимной близости.
Какие признаки указывают на вульвит?
В первую очередь при кандидозном вульвите женщины отмечают возникновение сильного зуда и нестерпимого жжения в области наружных половых органов. Затем появляется болезненный дискомфорт при мочеиспускании. Кожные покровы приобретают характерный красноватый оттенок, появляется отечность и чрезмерное набухание клитора.
В некоторых случаях болезнь сопровождают выделения из влагалища, повышение температуры и увеличение лимфоузлов в области паха.
Если женщина не получает своевременного и качественного лечения, болезнь переходит уже в хроническую форму. Симптомы стихают, но во время обострений также беспокоят сильный зуд и жжение.
Отсутствие своевременной терапии может привести к плачевным последствиям. У девочек иногда происходит самопроизвольное сращивание половых губ, а у взрослых дам остаются следы даже после заживления язвочек. Все это может стать причиной появления дискомфорта при интимной близости.
Классификация заболевания
В зависимости от клинических проявлений кандидозный вульвит подразделяют на следующие виды:
- Простое носительство. Явные симптомы отсутствуют. Во время диагностического обследования в мазках определяются возбудители заболевания.
- Острая форма. Продолжительность патологии до двух месяцев. Обычно эта форма диагностируется у детей. Она проявляется сыпью на слизистых половых органов, белыми творожистыми выделениями, зудом и жжением. При вовлечении в патологический процесс мочевых путей нередко возникают дизурические расстройства.
- Хроническая форма. Рецидив заболевания фиксируется не менее четырех раз в год.
Беременность при кандидозном вульвите
Во время вынашивания малыша в утробе данное заболевание считается следствием снижения защитных функций организма. Более того, при беременности очень часто обостряются хронические недуги и вспыхивают с новой силой разнообразные инфекционные процессы.
Вульвит не является исключением. Неприятность этой патологии у беременных женщин состоит в том, что многие используемые при лечении препараты оказывают негативное воздействие на плод.
Именно поэтому терапию должен назначать квалифицированный специалист с учетом общего состояния дамы и малыша внутри ее утробы.
Диагностические мероприятия
Диагноз «кандидозный вульвит» подтверждается на основании жалоб пациентки, данных анамнеза и результатов гинекологического осмотра. Наибольшей информативностью обладает микробиологическое исследование. Микроскопию проводят как нативного, так и окрашенного по Грамму мазка из влагалища.
Как справиться с недугом?
Лечение вульвита кандидозного подразумевает применение противогрибковых препаратов («Флуконазол», «Нистатин», «Кетоконазол»). При легких формах женщинам назначают мази и вагинальные свечи («Пимафуцин»), а при тяжелых — таблетки и капсулы. Иногда пациенткам дополнительно рекомендуется иммуно- и физиотерапия.
Всем женщинам без исключения на время лечения следует отказаться от интимной близости. В качестве вспомогательных средств врачи рекомендуют ванночки и подмывания с травяными настоями (ромашка, календула). После проведения водных процедур половые органы следует не вытирать, а аккуратно промакивать марлевыми салфетками.
Не лишним считается соблюдение специальной диеты. Из рациона на некоторое время следует исключить продукты, усиливающие проявление зуда (копчености, сладкое, острое). Кроме того, врачи советуют ограничить питьевой режим, ведь жидкость усиливает отечность.
После окончания терапевтического курса назначают препараты для восстановления микрофлоры влагалища в форме вагинальных свечей.
Профилактика
Кандидозный вульвит (фото проявлений такого диагноза можно посмотреть в специализированных справочниках) — это коварное заболевание. Один раз возникнув, оно может появиться вновь. Чтобы избежать этой проблемы, необходимо придерживаться следующих мер профилактики:
- Носить белье исключительно из натуральных тканей.
- Соблюдать элементарные правила личной гигиены (ежедневно подмываться, в период менструаций не реже пяти раз в сутки менять прокладки).
- Без рекомендаций врача не принимать антибиотики.
- Правильно и сбалансированно питаться.
- Заниматься спортом, не забывать о режиме труда и отдыха. Правильный образ жизни является залогом крепкого иммунитета.
Источник: https://www.syl.ru/article/202705/new_kandidoznyiy-vulvit-prichinyi-simptomyi-lechenie
Симптомы и лечение кандидозного вульвита у взрослых
Кандидозный вульвит беспокоит большую часть женского населения всего мира. Имея неприятные симптомы может привести к серьезным осложнениям. В микрофлоре здорового организма обитают не только полезные бактерии, но и условно-патогенные. К числу вторых относятся дрожжеподобные грибы рода Кандида, заселяющие ротовую полость, пищевод, половые органы.
Кандидозным вульвитом (урогенитальным кандидозом) называют воспаление вульвы (половые губы, клитор, преддверие во влагалище, девственная плева). Провоцируется болезнь ростом колоний грибов.
В медицине различают первичный и вторичный вульвиты.
Первичный чаще диагностируется у девочек, пожилых женщин в силу возрастных особенностей.
В детском организме микрофлора влагалища не сформирована полностью, кислотность (рН) влагалищного секрета повышена, местного иммунитета практически нет, что создает «открытые ворота» для любых инфекций.
Женщины в постменопаузном периоде страдают от вульвита из-за того, что уровень эстрогена значительно снижается, слизистые истончаются.
Вторичный тип развивается на фоне инфекционных заболеваний – воспалительных процессов почек, мочевыводящих путей, матки и других органов. Часто является спутником вагинита (молочницы) – воспаление влагалища. Такое совместительство носит название кандидозный вульвовагинит. Чаще подвержены взрослые женщины.
Причины
Кандидозный вульвит развивается только при условии наличия благоприятных условий для роста колоний дрожжеподобных грибов.
Основные факторы, способствующие развитию патологии:
- снижение защитных сил организма;
- нарушение правил личной гигиены;
- дисфункция работы эндокринной, мочеполовой системы, желудочно-кишечного тракта;
- аллергические реакции;
- повышенный сахар в крови;
- наличие инфекций, передающихся половым путем (ИППП);
- обострение хронических патологий.
К снижению иммунитета приводит ряд факторов – антибиотикотерапия, облучение и химиотерапия онкобольных, беременность, синдром приобретенного иммунодефицита (СПИД).
Травмированные слизистые гениталий способны допустить внедрение в организм патогенных микроорганизмов. Микротравмы образуются вследствие расчесывания при сильном зуде, онанизма, ношения тесного нижнего белья, некоторых особенностей интимной близости.
Маленькие девочки могут травмировать мягкие ткани во время игры различными предметами. Во избежание этого дети постоянно должны находиться в трусиках.
Данный вульвит не передается посредством интимной близости. Однако, на половом члене могут находиться Кандиды в большом количестве, особенно в острой стадии кандидозного баланопостита (мужская молочница). Заражение может произойти в результате орально-генитального секса, поскольку и во рту, и на гениталиях обитают грибы.
К развитию болезни у женщины может привести только слабый иммунитет.
Если, патология диагностирована у беременной на последних неделях, то возможен вертикальный путь передачи (от матери ребенку в момент прохождения по родовым путям).
Симптоматика
Клиническая картина заболевания напрямую зависит от формы, стадии протекания
| Кандидоносительство | Несколько дней – несколько лет | Отсутствие симптомов |
| Острая | 2-6 недель | Ярко выраженная |
| Подострая | 2-3 месяца | Умеренно выраженная |
| Хроническая | Длится годами | Смазанная или вовсе бессимптомное течение |
При кандидоносительстве фиксируется бессимптомное течение, но микроскопия мазка показывает наличие грибов в превышенном количестве. Может осуществляться переход в острую форму вследствие возникновения благоприятных условий.
Острый вульвит по симптомам идентичен с хроническим в период обострения:
- нестерпимый зуд в промежности;
- синюшность, сухость гениталий;
- сыпь, белый налет на вульве с неприятным запахом;
- болезненность при мочеиспускании, во время интимной близости.
Из-за сильного зуда пациентки расчесывают слизистую, что провоцирует образование язв, эрозий. Все симптомы усиливаются в состоянии покоя, во время сна, в период длительных водных процедур. Постоянный дискомфорт нарушает эмоциональное состояние – появляется бессонница, чрезмерная раздражительность, нервозность.
О распространении патологии свидетельствует появление выделений из влагалища, наличие общих признаков – повышение температуры тела, слабость, фиксируется увеличение лимфатических узлов в паху.
Причины и лечение вульвита у детей
Острое течение сменяет подострое, характеризующееся не столь выраженными симптомами. Дает возможность полностью излечиться при своевременной терапии.
Является, в некотором роде, продолжением острой формы, но с утихшими клиническими признаками.
Отсутствие адекватной терапии болезни на протяжении двух месяцев после возникновения острой формы провоцирует перетекание в хроническую фазу, характеризующуюся обострениями и стадиями ремиссии.
Интересно! Кандидоносителями являются 20% населения и 30% беременных во всем мире.
Хронический вульвит в стадии ремиссии сопровождается гиперемией, инфильтрацией тканей, их утолщением и повышенной сухостью. Фиксируется наличие слабого налета на гениталиях, умеренный зуд.
Обострения происходят в период снижения иммунитета, фиксируются чаще 4 раз в год.
Диагностика
Симптомы урогенитального кандидоза схожи с многими другими гинекологическими патологиями. При обнаружении первых же признаков необходимо обратиться к врачу. Постановкой диагноза и терапией при кандидозном вульвите у девочек занимается детский гинеколог.
Диагностика начинается со сбора анамнеза (хронические заболевания, симптоматика, жалобы), гинекологического осмотра.
Для подтверждения первичного диагноза врач назначит ряд лабораторных исследований:
- микроскопический анализ мазка (выявляет наличие возбудителя);
- бакпосев (определяет групповую принадлежность грибов, их чувствительность к антибиотикам);
- метод ПЦР (способен обнаружить большинство ИППП).
В острой стадии целесообразно проведение общих анализов крови и мочи. Уровень лейкоцитов, скорость оседания эритроцитов, наличие белка указывают на степень прогрессирования воспаления. При необходимости берут кровь на сахар, проводят развернутый биохимический анализ крови.
Инструментальные методы также могут быть использованы:
- кольпоскопия (показывает реальное состояние эпителия вульвы);
- ультразвуковое исследование органов малого таза для дифференциации кандидозного вульвита от вагинита.
Детям часто назначается анализ кала на наличие яиц гельминтов или соскоб на энтеробиоз.
Терапия
После проведения диагностических мероприятий, на основе полученных результатов анализов врач подробно расскажет чем лечить кандидозный вульвит.
Метод терапии определяется соответственно с тяжестью протекания патологии, наличия других инфекций, хронических болезней, общего состояние здоровья и возраста пациентки.
Основные терапевтические цели – снятие симптоматики, купирование воспалительного процесса, выявление и устранение возбудителя, минимизация рисков по возникновению осложнений.
Вульвит у женщин лечится амбулаторно под наблюдением врача (только запущенные формы, осложненные другими заболеваниями – стационарно). Для девочек показан постельный режим. Легкие формы болезни поддаются терапии местными препаратами, хроническая форма предполагает применение средств общего действия.
Для местного воздействия назначаются вагинальные свечи, таблетки, крема, мази, обладающие противогрибковыми свойствами – Миконазол, Нистатин, Кандид. Противовоспалительные мази (Левомицетин), суппозитории (Гексикон). Производится орошение гениталий местными антисептиками — Хлоргексидин, Фурацилин.
Для девочек часто в схему лечения включают подмывания настоями лекарственных растений – ромашка, зверобой, чабрец, календула, череда, шалфей. Быстрой регенерации тканей способствуют кора дуба, почки березы, масло шиповника и облепихи, мази Бепантен, Пантенол, Солкосерил. Параллельно назначают антигистаминные препараты (Зодак, Кларитин) и кальций (Компливит кальций D3).
Системное лечение производится путем назначения противогрибковых препаратов для перорального приема (Флуконазол, Имидазол, Итраконазол). Выраженный воспалительный процесс, который спровоцирован аллергической реакцией может требовать применения кортикостероидов (Овестин, Гидрокортизон, Пимафукорт).
Важно! Симптоматическая терапия хронического вульвита приводит к учащению рецидивов. Поэтому успешной будет только системная.
В случае обнаружения гельминтов проводится их уничтожение, назначают Пирантел, Вормил. Если метод ПЦР выявил наличие ИППП, то назначается антибиотикотерапия в зависимости от вида возбудителя.
Противогрибковые, антибактериальные средства пагубно влияют на микрофлору. Для ее восстановления применяются суппозитории с лакто-, бифидобактериями (Вагилак), пре-, и пробиотики (Хилак Форте, Нормазе).
Причины, признаки и лечение атрофического вагинита
При беременности лечение кандидозного вульвита проходит под строгим наблюдением гинеколога. До 12 акушерской недели используют антисептик Бетадин, после – Мирамистин. Безопасными противогрибковые свечи и таблетки Пимафуцин. Со второго триместра можно применять Тержинан, Полижинакс.
В случае нарушения эмоционального состояния рекомендуются к приему седативные средства (Тенотен детский, Новопассит, Глицин).
В состав комплексной терапии входит соблюдение диеты. Важно исключить из рациона жирные, соленые, консервированные, копченые, сладкие блюда. Для минимизации отеков рекомендуется сократить объем выпиваемой жидкости. На этапе восстановления микрофлоры полезными будут кисломолочные продукты – кефир, йогурт, мацони.
Кандидозная форма вульвита предполагает лечение обоих партнеров одновременно. Мужчины лечат болезнь местно – мазь Клотримазол, системно – таблетки Фуцис, или совмещено. Во время прохождения курса показан полный половой покой.
При своевременном лечении за 10-14 дней удается полностью избавиться от симптомов и устранить причину.
Критерием излеченности является отсутствие возбудителя (кроме допустимого значения) в мазке, сданном спустя две недели после пройденного курса.
Осложнения
Учитывая распространенность патологии некоторые женщины считают что лечить кандидозный вульвит не обязательно, а многие лечатся самостоятельно. На первый взгляд, банальный вульвит, может с легкостью перетечь в хроническую форму.
Последствия запущенного кандидоза вульвы могут привести к заболеваниям всей мочеполовой системы – цистит, уретрит, пиелоцистит, вагинит, эрозия шейки матки, вульвовагиннит, оофорит, сальпингит, эндометрит. Неправильное или несвоевременное лечение этих патологий провоцируют нарушение функций репродуктивной системы – невозможность зачать ребенка, внематочная беременность, бесплодие.
При хронической форме вульвита у девочек происходит аномальное изменение в строении наружных половых органов. Пораженный эпителий провоцирует сращивание половых губ (слипчивый вульвит или синехии).
У женщин остаются рубцы на местах прежних язв, которые могут деформировать гениталии. А синюшность кожных покровов может сохраниться навсегда (имбибиция). Все это провоцирует проблемы в интимной жизни.
Во время беременности опасность кандидозного вульвита нельзя недооценивать. Болезнь может спровоцировать различные пороки органов, нарушить правильное развитие плода, и, самое главное, послужить провокатором самопроизвольного прерывания беременности.
Профилактика
Для того чтобы свести к минимуму возможность роста грибов, необходимо придерживаться некоторых простых профилактических правил:
- ежедневная гигиена гениталий (если это новорожденная девочка, то после каждого акта дефекации);
- не использовать для подмывания агрессивные ароматизированные моющие средства (женщинам лучше выбирать средства с молочной кислотой, девочкам – специальное средство с нейтральным рН);
- носить нижнее белье только из натуральных тканей, не ярких окрасок;
- не заниматься самолечением;
- иметь постоянного полового партнера;
- вовремя лечить все болезни;
- гениталии всегда должны быть сухими (после купания на пляже, в бассейне необходимо надеть сухое белье).
Мамы девочек должны уделить особое внимание теме правильного проведения гигиенических процедур и постоянно следить за состоянием кожных покровов наружных половых органов.
Важно! Подмываться нужно только сверху вниз – по направлению от вульвы к анальному отверстию.
Не стоит забывать о том, болезнь может протекать бессимптомно, поэтому необходимо раз в полгода посещать гинеколога.
Кандидозный вульвит – не простая неприятность, а заболевание способное спровоцировать возникновение других проблем, касающихся всей мочеполовой системы. Недолеченные патологии приводят к нарушению репродуктивной функции организма, психоэмоционального равновесия, создают комплексы в интимной сфере. Именно поэтому патология подлежит обязательному лечению.
Источник: https://venerbol.ru/vaginit/kandidoznyj-vulvit-lechenie-simptomy-preparaty.html
Кандидозный вульвит: что это такое и чем лечить хронический вульвит
Воспалительный процесс, затрагивающий исключительно наружные половые органы у женщин, вызываемый дрожжеподобными грибками Кандида, называется кандидозный вульвит.
Патология встречается у детей, женщин репродуктивного органа, а также с наступлением климакса. Среди всех инфекционных патологий влагалища, данное заболевание находится на втором месте по заболеваемости.
В большинстве случаев этиология обусловлена снижением иммунной системы, гормональным дисбалансом в организме.
Общее описание болезни
Что такое вульвовагинальный кандидоз? Вульва – это обширная область, которая охватывает преддверие влагалища, поверхность клитора, промежность, половые губы. Кандидозный вульвит является воспалением, которое протекает на слизистой оболочке наружных половых органов.
Чаще всего патология диагностируется у молодых девушек, несколько реже у женщин во время наступления менопаузы. Заболевание провоцируется ростом грибков, которые относятся к семейству Кандида. Насчитывается более 180 видов паразитов, и только некоторые из них несут угрозу для женского здоровья.
К сведению, самым распространенным возбудителем кандидозного вульвита является C.albicans.
Заболевание находится на втором месте по количеству обращений женщин к гинекологу. Опасности для жизни болезнь не представляет. Однако если женщина находится в интересном положении, существует угроза выкидыша в первом триместре беременности. Также увеличивается вероятность аномального внутриутробного развития в 2,5 раза.
Рецидив наблюдается только у 7% пациентов. Чаще всего он обусловлен несвоевременным обращением к доктору, либо неправильной схемой лечения.
В медицинской практике выделяют факторы, приводящие к развитию патологии:
- Длительный прием антибиотиков. Препараты негативно воздействуют не только на патогенные, но и полезные бактерии, вследствие чего нарушается полноценная микрофлора;
- Ухудшение деятельности иммунной системы. При ослаблении иммунного статуса условно-патогенные грибки активно размножаются. Не исключается вторичное инфицирование бактериями и вирусами;
- Сахарный диабет. На фоне постоянно высокой концентрации глюкозы в крови происходит снижение кислотности слизистой оболочки вульвы, что является благоприятным фактором для роста возбудителей;
- Несоблюдение правил гигиены. Кандидозный вульвит часто развивается у представительниц прекрасного пола, которые усердствуют спринцеванием, вследствие чего нарушается нормальный баланс микрофлоры;
- Ношение нижнего белья из синтетических материалов, использование ежедневных гигиенических прокладок;
- Инфекционные процессы в вульве или матки способны привести к развитию вульвовагинита;
- Несвоевременное либо неправильное лечение молочницы.
Грибковая инфекция может проявиться в ответ на применение гелей с химическими веществами, вагинальных свечей либо кремов. Микроорганизмы Кандида провоцируют возникновение гистаминовой реакции, что приводит к гиперемии, отечности и воспалению.
Формы кандидозного вульвита
В медицинской практике вульвовагинальный кандидоз подразделяется на формы, каждая из которых требует определенного лечения. По причине развития патология бывает вторичной либо первичной.
Например, девочки в подростковом возрасте и женщины пожилой возрастной группы подвержены первичному вульвиту. У девочек не до конца сформирована микрофлора влагалища, что приводит к ослаблению защиты наружных и внутренних половых органов. Как результат, пути к инфекции открыты.
Причиной развития в период менопаузы выступает изменение слизистой вульвы, она становится более тонкой и хрупкой, что в свою очередь снижает барьерные функции организма. У взрослых представительниц прекрасного пола гормональный фон находится в норме, поэтому они подвержены вторичной форме патологии, этиология которой базируется на проблемах с почками либо миндалинами.
Вульвовагинальный кандидоз имеет три формы течения:
- Носительство. Длительность – от нескольких суток до пары лет. Тревожных симптомов не наблюдается. Проблема обнаруживается исключительно посредством микроскопического исследования мазка.
- Острая форма. Продолжительность от 2 до 8 недель включительно. Характеризуется выраженными клиническими проявлениями. Отмечается жжение и зуд вульвы, выделения из влагалища. Симптоматика имеет свойство варьироваться в зависимости от водных процедур, полового акта, в ночное время, перед началом критических дней.
- Хронический кандидозный вульвит. Длительность – от двух месяцев и более. Симптомы стерты, порой вовсе наблюдается бессимптомное течение. Патология рецидивирует 5 раз в год, иногда больше.
Коварство болезни состоит в том, что она крайне легко преобразуется из острой в хроническую форму, соответственно, приобретает рецидивирующий характер.
Стоит знать: последствия запущенного грибкового вульвита могут быть плачевными – деформация внешних половых органов, образование рубцов. Не исключается бесплодие.
Кандидозный вульвит: симптомы и признаки
Изначально при патологии наблюдаются выделения из влагалища белесого цвета, имеющие специфический и неприятный запах. Постоянно присутствует зуд и жжение наружных половых органов. Наиболее ярко проявляется острое течение заболевания.
Симптоматика острой формы:
- Покраснение и отек половых губ, клитора;
- Возникновения язв и эрозий. Они могут мигрировать на паховые складки и внутреннюю поверхность бедер;
- Сильный суд и жжение. Обычно усиливаются перед менструацией;
- Увеличение чувствительности слизистой к воде, урине, прикосновениям и т.д.;
- Выделения с неприятным запахом, иногда творожистой консистенции;
- Болевые ощущения во время полового акта, либо сразу после секса;
- Психологические расстройства, раздражительность, беспричинная тревожность и нервозность;
- Увеличение температуры тела и лимфатических узлов в паховой области (редко).
Когда женщина своевременно не обращается в медицинское учреждение, со временем выраженность симптомов спадает. Многие полагают, что наступает излечение. Однако в действительности картина обратная. Болезнь переходит в хроническую форму. При ней симптомы умеренные, выделения более скудные, но зуд и жжение по-прежнему присутствуют.
Примечание: у взрослых женщин болезнь не вторгается во внутренние органы, а вот у девочек-подростков наоборот, способна распространяться внутрь.
Лечение кандидозного вульвита
Чем лечить вульвовагинальный кандидоз расскажет доктор, после того как пациента сдаст необходимые анализы. По итогам лабораторных исследований прописывается схема лечения, делаются точные назначения.
Лечить кандидозный вульвит необходимо комплексно. Современная гинекологическая практика предлагает сочетать общую и местную терапию.
В первую очередь необходимо снизить интенсивность воспалительного процесса, убрать зуд и жжение, а также другие тревожные проявления.
Обязательно предварительно выявляют возбудителя патологии, определяют чувствительность к антибактериальным препаратам. Девочкам-подросткам во время лечения рекомендуется соблюдать постельный режим.
Женщины могут оставаться активными, однако на время терапевтического курса следует отказаться от интимных отношений. Так как высока вероятность травмирования воспаленной слизистой, имеется риск присоединения другого инфекционного процесса.
Назначают следующие лекарственные препараты:
- Противогрибковые средства как Нистатин, Амфотерицин, Флуконазол.
- Если кандидозный вульвит в легкой форме, то рекомендуется местное лечение. Применяют мази Низорал, Канизон, вагинальные суппозитории – Пимафуцин.
- Аскорбиновая кислота, никотиновая кислота, витамины группы В, иммуномодуляторы, биологически активные добавки для восполнения дефицита полезных компонентов.
Если в ходе диагностики были выявлены другие патологии – нарушение деятельности ЖКТ, паразитарные болезни и пр., то лечение совмещается с коррекцией сопутствующих заболеваний.
Важно: категорически запрещено расчесывать зудящие места – это может стать причиной вторичной инфекции, что усугубит течение кандидозного вульвита.
Облегчить зуд помогает сидячая ванночка на основе лекарственных трав – окопник аптечный, ромашка обыкновенная, череда и календула. Время манипуляции составляет 15-20 минут.
Меры профилактики
Нередко вульвовагинальный кандидоз возвращается снова и снова. Поэтому если патология имеется в анамнезе, рекомендуется соблюдать профилактические мероприятия, которые снизят развитие повторной болезни:
- Выбирать нижнее белье из натуральных тканей, которые не раздражают кожный покров;
- Нижнее белье должно соответствовать размеру, не стеснять движения;
- Соблюдение гигиенических правил, особенно во время менструации;
- Заменить простое мыло специализированными гелями для подмывания.
Необходимо внимательно следить за своим здоровьем, своевременно лечить инфекционные заболевания – ангина, половые инфекции, кариес, цистит и пр. Рекомендуется вести здоровый образ жизни, правильно питаться, укреплять состояние иммунной системы.
Кандидозный вульвит только на первый взгляд кажется не опасной болезнью. В действительности, он таит последствия, которые могут отразиться на дальнейшей жизни. Залог хорошего прогноза состоит в своевременном обращении к доктору.
Источник: https://IDermatolog.ru/kandidoz/kandidoznyj-vulvit.html
Кандидозный вульвит: причины, симптомы и методы лечения
Кандидозный вульвит – это инфекционное поражение слизистой оболочки вульвы и влагалища грибками рода Candida. Чаще всего патология развивается у женщин в период климакса и у новорожденных девочек. По статистике кандидозный вульвит занимает второе место среди причин, по которым женщины обращаются к гинекологу.
Классификация патологии
Кандидозный вульвит бывает нескольких форм. В зависимости от причин, спровоцировавших заболевание, он делится на первичный и вторичный. В первом варианте болезнь чаще всего его можно обнаружить у маленьких девочек. Вторичной форме кандидозного вульвита подвержены женщины старше 50 лет. Кроме этого, в зависимости от симптомов патологию делят на следующие виды:
- Латентная форма (носительство). Болезнь протекает без каких-либо признаков. Часто грибок обнаруживают при плановом гинекологическом осмотре.
- Острый кандидозный вульвит развивается независимо от возраста пациентки. Болезнь сопровождают такие симптомы, как зуд, ощущения жжения и творожистые выделения. Клинические проявления могут стать более выраженными, ночью и после полового акта.
- Хронический кандидозный вульвит. Эта форма патологии развивается, спустя 2 месяца от ее начала, или в результате рецидива.
Важно! Отсутствие своевременного лечения с легкостью приведет к тому, что патология перейдет в хроническую стадию.
Именно поэтому так важно при первых признаках вульвита обратиться к врачу.
Причины заболевания
Грибки рода Candida входят в естественный состав микрофлоры и могут длительное время не провоцировать воспалительный процесс.
Часто своеобразным толчком к развитию кандидозного вульвита становится снижение иммунных сил организма. В таком случае патогенные микроорганизмы начинают интенсивно размножаться.
Кроме этого, спровоцировать болезнь могут следующие негативные факторы:
- длительное ношение синтетической и влажной одежды;
- сахарный диабет;
- дисфункция яичников;
- гормональный сбой;
- длительный или бесконтрольный прием антибиотиков;
- травмы органов малого таза;
- вирусная инфекция;
- герпес;
- гельминтоз;
- гонорея;
- стрептококки и стафилококки;
- нарушение правил интимной гигиены;
- прием гормональных препаратов и иммунодепрессантов;
- аллергия;
- половые инфекции;
- на фоне курса химиотерапии;
- травмы во время полового акта.
Как уже было сказано, причиной развития кандидозного вульвута часто становиться менопауза. В этот период количество эстрогена и естественных выделений в женском организме существенно снижается, что ведет истончению слизистых оболочек. В результате слизистая становится уязвимой к проникновению различного рода патогенных микроорганизмов.
Клиническая картина
Симптомы острого кандидозного вульвита практически не отличаются от его хронической формы. Основные клинические проявления могут быть следующими:
- белесые творожистые выделения с кислым запахом;
- зуд и чувство жжения во время и после мочеиспускания;
- болезненность в нижней части живота;
- небольшой отек и покраснение наружных половых органов;
- эрозивные поражения внутренней части половых губ.
У девочек может появиться раздражительность, бессонница, увеличение лимфоузлов в области гениталий.
Внимание! При хроническом кандидозном вульвите болевой синдром, зуд и жжение могут носить не временный, а постоянный характер.
Перечисленные симптомы могут быть присущи и другим гинекологическим патологиям. Дифференцировать кандидозный вульвит может только врач. Отсутствие лечения часто приводит к развитию кольпита и распространению инфекции на другие органы малого таза.
Диагностические мероприятия
В первую очередь гинеколог проводит визуальный осмотр и составляет анамнез. Затем врач выписывает пациентке направления для проведения следующих лабораторных исследований:
- анализ крови и мочи;
- мазок для выявления патогенной микрофлоры;
- анализ на яйца глист;
- бакпосев.
Дополнительно могут быть назначены инструментальные исследования. Например, УЗИ органов малого таза помогает исключить такие заболевания, как вульвовагинит и аднексит. Колькоскопия помогает оценить состояние стенок влагалища и шейки матки.
Методы терапии
Лечение кандидозного вульвита проводят комплексно. Устраняют причину, которая способствовала возникновению заболевания, и купируют симптомы. Затем осуществляют лечение всех сопутствующих болезней (гонорея, герпес, диабет, аллергия, гельминтоз).
При остром кандидозном вульвите заболевания женщине прописывают постельный режим. Схему лечения подбирают индивидуально для каждой пациентки. В качестве противомикробной терапии часто используют такой препарат, как Макмирор. Причем это лекарственное средство предназначено для лечения обоих половых партнеров.
Наружную обработку половых органов осуществляют слабым раствором марганцовки, Хлоргексидином или Мирамистином. Дополнительно женщина может подмываться отварами трав. С этой целью используют ромашку, календулу или шалфей. Уменьшить зуд поможет раствор фурацилина или эвкалиптовое масло.
Лечение обычно проводят при помощи противогрибковых препаратов. К наиболее популярным относят, Пимафуцин, Клотримазол, Нистатин.
Среди комбинированных вагинальных свечей хорошо зарекомендовал себя препарат Тержинан. Он обладает противомикробным, противогрибковым и противовоспалительным эффектом.
Ускорить регенерацию тканей помогут Актовегин, Солкосерил, Вагинорм C и Радевит.
Внимание! Если кандидозный вульвит спровоцировала менопауза, то врач может назначить гормональные мази. Например, Овестин, Гидрокортизон.
В отдельных случаях при нарушении сна прописывают прием успокоительных лекарств (настойка пустырника, пиона, валерианы, Персен, Фитосед).
Помните, самолечение не только лишь притупит симптомы, но и избавит от заболевания. Грамотно подобрать терапевтическую схему сможет только гинеколог. В качестве профилактики женщина должна соблюдать правила интимной гигиены, укреплять иммунитет и отдавать предпочтение нижнему белью из хлопчатобумажной ткани.
Источник: https://zdorovaya-ya.ru/zabolevaniya/vulvit/simptomyi-i-lechenie-kandidoznogo-vulvita.html
Лечение кандидозного вульвита в Москве, симптомы, причины, способы лечения — Клиника «Доктор рядом»
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.
Вульвитом называется воспаление наружных половых органов у женщин. Заболевание проявляется жжением, зудом, болевыми ощущениями во время ходьбы и мочеиспускания. Страдают патологией преимущественно девочки и пожилые женщины, в репродуктивном возрасте недуг диагностируется редко.
Вульвит (классификация по МКБ-10 N76) — воспаление вульвы (наружных женских половых органов).
Характеризуется появлением зуда, жжения, обильных выделений, гиперемии и отека половых губ, болезненных ощущений после мочеиспускания.
Может быть следствием неудовлетворительной гигиены или травмирования наружных половых органов (первичный вульвит), генитальных или экстрагенитальных заболеваний, эндокринных нарушений (вторичный вульвит).
Опасен переход инфекции на внутренние половые органы; у девочек раннего детского возраста вульвит может вызвать сращение малых половых губ. Вульвит может протекать в острой и хронической форме. Для диагностики вульвита необходима консультация гинеколога.
Вульвит
Воспалительный процесс области наружных половых органов у женщин (вульвит) развивается в силу ряда причин местного и общего характера. При вульвите возникает инфицирование области клитора, малых и больших половых губ, преддверия влагалища и его желез, девственной плевы.
Возбудителями вульвита чаще всего являются условно-патогенные микроорганизмы (кишечная палочка, стрептококки, стафилококки, дрожжевые грибки), реже патогенные возбудители ЗППП (гонококки, трихомонады, хламидии, вирусы и др.). Иногда развитие вульвита провоцируют возбудители туберкулеза, дифтерии.
Условия для развития инфекции создаются в результате нарушения целостности кожного покрова и слизистой вульвы и снижения местного иммунитета.
Вульвит и его причины
Причинами, располагающими к вульвиту, могут быть:
- несоблюдение правил личной гигиены (особенно во время менструаций);
- механическое травмирование слизистой вульвы при ношении тесной и грубой одежды, длительном использовании гигиенических прокладок, при половых контактах;
- раздражение и мацерация слизистой выделениями из влагалища, цервикального канала при имеющейся инфекции гениталий, при недержании мочи, химическими веществами;
- чрезмерный прием лекарственных препаратов (антибиотиков), лучевая терапия;
- гормональные и обменные нарушения в организме (гипофункция яичников, ожирение, сахарный диабет, недостаток витаминов и минералов), аллергические реакции;
- наличие патологических ходов (свищей) из кишечника, мочевых путей;
- расчесы наружных половых органов при вегетоневрозе, гельминтах, повышенной потливости.
Различают вульвит первичный, когда инфекция развивается в результате травмы или несоблюдения чистоты гениталий, и вторичный, если источником инфекции являются другие органы (влагалище, матка, миндалины, мочевой пузырь, почки). Первичный вульвит развивается чаще у девочек и у женщин в период постменопаузы, что связано с особенностями половых органов в эти возрастные периоды.
У здоровых взрослых женщин слизистый эпителий вульвы (благодаря преобладанию кисломолочной микрофлоры, кислому РН секрета, гормональному фону) более устойчив к инфекции. Первичный вульвит у них встречается редко и протекает в форме вульвовагинита.
Первичный вульвит чаще встречается у девочек, так как их кожные покровы и слизистая вульвы тонкие, нежные, легко травмируются. В микрофлоре половых органов преобладают кокковые формы, отсутствуют палочки Додерляйна, среда секрета — щелочная, местный иммунитет еще несовершенен.
Также возникновению вульвита способствует наличие у ребенка остриц — слизистая оболочка наружных половых органов травмируется при расчесах, облегчая проникновение инфекции. Иногда у новорожденных девочек могут присутствовать выделения из влагалища, спровоцированные материнскими гормонами-эстрогенами, попавшими к ним перед родами. Обычно эти явления проходят самостоятельно.
В период постменопаузы, при снижении уровня эстрогенов, прекращении менструального цикла, происходят атрофические изменения слизистой оболочки половых органов.
Количество влагалищных выделений уменьшается, слизистая «высыхает», истончается, легко повреждается и инфицируется, что приводит к развитию вульвита.
Развитие вторичного вульвита происходит на фоне имеющихся воспалительных заболеваний внутренних половых органов (кольпит, цервицит, эндоцервицит) специфической и неспецифической природы.
Признаки и последствия вульвита
Вульвит может протекать в острой и хронической форме. Для острой формы вульвита характерны следующие симптомы:
- сильный отек и покраснение половых губ, клитора, могут образоваться язвочки и эрозии, поражаться паховые складки и внутренняя поверхность бедер;
- зуд и жжение, болезненность (при мочеиспускании, движении, прикосновении усиливается);
- серозно-гнойные или сукровичные выделения. При инфицировании кишечной палочкой — бели водянистого характера, желто-зеленые с дурным запахом; стафилококком — густые, желтоватые; кандидами — «творожистые» бели и налеты;
- иногда увеличение паховых лимфоузлов, повышение температуры.
У девочек при остром вульвите наблюдаются признаки нервной возбудимости, нарушение сна. Вульвит при несвоевременном и неправильном лечении может перейти в хроническую форму с частыми рецидивами.
Хроническая форма вульвита характеризуется умеренными проявлениями отека, болезненности и гиперемии на отдельных участках слизистой вульвы, гипертрофией сальных желез, зудом, жжением, скудными выделениями. Иногда при вульвите после заживления эрозий и язв гениталии могут деформироваться, затрудняя в дальнейшем половую жизнь. У девочек могут возникнуть сращения в области половых губ — синехии.
Диагностика вульвита
Для диагностики вульвита необходима консультация гинеколога. Диагностические мероприятия включают сбор данных анамнеза, жалобы больной, данные гинекологического осмотра, кольпоскопии (по необходимости) и результатов лабораторных анализов.
Для выделения возбудителя воспаления проводят бактериоскопию мазков и культуральный посев с определением чувствительности к антибиотикам.
Кроме того, выявляют сопутствующие вульвиту заболевания, которые могут являться источником инфекции или понижать иммунный статус организма.
Лечение вульвита
В лечении вульвита современная гинекология применяет комплексную терапию местного и общего воздействия.
Лечение вульвита должно включать в себя ликвидацию не только воспалительного процесса наружных половых органов, но и факторов, способствующих его возникновению.
При остром вульвите девочка нуждается в постельном режиме. На период лечения вульвита женщинам необходимо воздержаться от половой жизни.
Антибактериальное лечение назначают с учетом выявленного возбудителя и его чувствительности к антибиотикам.
При вульвите специфической природы (гонорейном, трихомонадном, хламидийном, туберкулезном) необходимо специальное, соответствующее возбудителю, лечение. При кандидозном вульвите основными являются противогрибковые препараты.
У девочек вульвит чаще вызывается условно-патогенной микрофлорой, в связи с этим антибиотики назначают местно (мази, кремы).
При вульвите необходима местная обработка наружных половых органов:
- примочки, холодные компрессы из свинцовой воды, с раствором фурацилина, настоем эвкалипта;
- сидячие ванночки с теплым раствором перманганата калия, настоями трав (календула, ромашка, череда, эвкалипт);
- туалет наружных половых органов раствором борной кислоты, марганцовки, настоем ромашки;
- спринцевание антисептическими растворами, противовоспалительные свечи.
После водных процедур половые органы нужно обсушить полотенцем и припудрить стрептоцидовой пудрой. При сильном зуде назначают снотворные препараты и смазывание вульвы на ночь анестезиновой мазью.
В некоторых случаях применяют гидрокортизоновую мазь, физиолечение (УФО). Аллергические вульвиты лечат антигистаминными препаратами, назначением диеты с исключением сладких, острых и соленых продуктов.
Лечению подлежат сопутствующие вульвиту заболевания (гормональные и обменные нарушения, хронические инфекции — тонзиллит, пиелонефрит), что способствует также укреплению иммунитета. Показан прием общеукрепляющих препаратов: витаминов, иммуностимуляторов, БАД.
Профилактика вульвита
Профилактика развития вульвита подразумевает: своевременное лечение общих заболеваний и ликвидацию очагов хронической инфекции; соблюдение правил личной гигиены (чистота половых органов, ношение свободного гигиенического белья); здоровый образ жизни и укрепление иммунитета (отказ от курения, алкоголя, отсутствие случайных половых связей, правильное питание, занятия спортом).
Правильная гигиена девочек — залог их дальнейшего женского здоровья. Недолеченный в детстве вульвит может провоцировать в будущем серьезные гинекологические проблемы, главной из которых является бесплодие.
Статьи и научные исследования в России
Презентации
Отзывы
Автор, 24.06.2016
Привет! История такая. Кандидоз то бишь молочница давно мучает. Флюкостат действует на два дня максимум неделя. Обращалась к врачам. Последний врач прописала диету, долги курс лечения.
21 день наружно мазать клотримазолом, свечи виферон, потом разово залоин, внутрь месяц по пять драже ревита (чтоб аскорбиновая кислота восстановитель микрофлору) . И в итоге через две недели по окончанию лечения опять полный финиш.
Все советуют тупо содой по старинке, а я боюсь экспериментов. Кто в такой ситуации был и бяку эту победил? Поделитесь опытом пожалуйста.
Ирина, 15.08.2016
Ой, как же мне знакома эта проблема, ничего не помогает.Нет таких препаратов, наверное,которые я бы не пробовала.И мазки и бак посев сдавала по 100 раз.Всё по назначению врача делала. После лечения противогрибковыми препаратами пробиотики пила и свечи ставила.
Народные средства тоже пробовала.Кровь сдавала.Вроде норма последний раз была (правда год назад).Страдаю этой заразой лет 15. Сначала рецидивы были раз в пол года, потом через месяц-два, теперь через неделю после окончания лечения.Не знаю что делать.Опять пойду к врачу.
Но я уже не верю.Всё это время я делала то, что они мне говорили.Сколько денег потратила, я вообще молчу.И дорогие лекарства пробовала и их аналоги.Привозили мне из за границы.Постоянно с этой фигнёй хожу.Не верю что поможет что то. Скорее крик души.
Закончила очередной курс лечения неделю назад.Вот опять…
Алена, 35 лет, 20.9.2016
Молочница была у меня лет 9.
Читала статьи уже медицинские по этому поводу помог мне итраконазол но принимала я его около недели одновременно свечи тержинан 10 дней, после этого вагинорм с 6 дней одновременно с экофемином в таблетках, и не ждите что вылечиться за один месяц, далее 3 месяца один раз в неделю флуконазол, и не перестаете повторят после менструации вагинорм и экофемин, ну а дальше по ситуации, я как только чувствую что опять что то начинается сразу снова свечи тержинан и лактобактерии экофемин, постоянный контроль, но уже почти год нет грибка в анализах)!
Видео
Лекарства
Флуконазол* (Fluconazole*)
Противогрибковое средство, ингибируя специфически синтез грибковых стеринов. Относится к классу триазольных соединений.
Дифлазон
Лекарственное средство ингибирует активность грибковых ферментов, которые зависимы от цитохрома Р450. Препарат высокоспецифичен.
- Дифлюзол
- Дифлюзол относится к группе противогрибковых средств для системного применения, производных триазола. Активным действующим веществом препарата является флуконазол
- Дифлюкан
- Действующим веществом является высокоселективный ингибитор процессов синтеза производных стеролов внутри клеток грибов — флуконазол.
- Медофлюкон
- Препарат с выраженным высокоспецифичным противогрибковым действием, ингибирует активность ферментов различных грибов, имеющих зависимость от цитохрома Р450.
- Микомакс
- Препарат Микомакс, с активным ингредиентом флуконазолом, является представителем класса антимикозных атриазольных лечебных средств, обладающих мощным селективным ингибирующим воздействием на синтез эргостерола, происходящий в мембранах клетки микромицетов (грибов).
Микосист Вещество флуконазол является представителем класса производных триазола и относится к селективным ингибиторам синтеза стеролов, происходящих в клетках грибов.
Микофлюкан
Оказывает высокоспецифичное действие на грибы, блокируя ферментную систему цитохрома Р450. Нарушение биосинтеза мембраны объясняет фунгистатический эффект.
- Нофунг и Проканозол
- Системные поражения, вызванные грибами Cryptococcus, включая менингит, сепсис, инфекции легких и кожи, как у больных с нормальным иммунным ответом, так и у больных с различными формами иммунодепрессии
- Флюкостат, Флузол, флукозан и произв.
- Системные поражения, вызванные грибами Cryptococcus, включая менингит, сепсис, инфекции легких и кожи, как у больных с нормальным иммунным ответом, так и у больных с различными формами иммунодепрессии.
- Цискан
- Системные поражения, вызванные грибами Cryptococcus, включая менингит, сепсис, инфекции легких и кожи, как у больных с нормальным иммунным ответом, так и у больных с различными формами иммунодепрессии.
Источник: https://www.drclinics.ru/bolezni/kandidoznyy-vulvit/