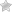Простатит – распространенное мужское заболевание. Его коварство заключается в обширной, нечетко выраженной симптоматике. Распознать простатит на начальной стадии практически невозможно, поэтому важно, вовремя сдать анализы. Их результаты позволят диагностировать заболевание и определить стадию патологии. Правильная диагностика — залог успеха. Основа эффективного лечения – точная диагностика. Результаты клинических исследований позволяют подобрать метод лечения, благодаря которому выздоровление наступит в кратчайшие сроки. Анализы позволят подобрать лекарственные средства, наиболее действенные в конкретном случае. Кроме того, обследование выявляет, что стало причиной воспалительного процесса в железе. Сдавать анализы при простатите очень важно. Анализ на простатит включает в себя целый комплекс клинических исследований. Они позволяют определить общее состояние органа, наличие в нем воспалительного процесса, стадию поражения тканей, а также наличие микроорганизмов, ставшего причиной развития заболевания. Клинические обследования дают специалисту полную картину состояния здоровья больного, о наличии бактерий в организме и реагировании на них иммунной системы. Частые позывы к мочеиспусканию. Присутствуют следующие симптомы:
- Мочеиспускание затруднено.
- Нарушения сексуальной функции.
- Быстрая утомляемость.
- Долгие ночные эрекции.
- Жжение в промежности и уретре.
- Боль при дефекации.
- Частые позывы к мочеиспусканию.
- Наблюдаются нити в моче.
- Мочеиспускание прерывисто.
Дополнительные исследование.
- Основное исследование.
- Дополнительное исследование.
- Общий анализ крови. Кровь берут из пальца руки или вены. При исследовании определяют скорость оседания лейкоцитов, что помогает выявить в организме инфекции и воспаление. Повышенный порог СОЭ свидетельствует о наличии воспаления простаты.
- Трехстаканная проба мочи. Забор материала для исследования выполняют поэтапно. Вначале мочу собирают при одном мочеиспускании в один контейнер, затем во второй, и, наконец, в третий. Перед забором урины в третий стакан используют массаж простаты. Этот метод применяют при подозрении на хронический простатит. Уролог выполняет массаж простаты ректально, стимулируя выделение секрета простаты в мочеиспускательный канал. Повышенный уровень лейкоцитов в третьем контейнере говорит о наличии заболевания.
- Общая проверка секрета простаты. Забор материала выполняет только медработник. Проводят массаж железы ректально. Секрет, выделившийся из наружного отверстия урины, собирают в пробирку, либо наносят на предметное стекло. Прозрачный или желтый цвет материала может означать наличие заболевания. Большое количество эритроцитов, как правило, указывает на наличие злокачественной опухоли в железе, камней простаты.
- Исследование уретральных выделений. Забор материала проводят с помощью специального зонда с тампоном. Его аккуратно вводят и берут мазок для дальнейшего лабораторного исследования. Результаты исследования дают информацию о возможном нарушении микрофлоры, а также обнаружить воспаление мочеиспускательного канала.
- Изучение эякулята. Самый информативный и точный тест для оценки репродуктивной функции. Сдают материал в лаборатории или на дому. Однако во втором случае его нужно доставить в медучреждение не позднее, чем через час. Исследование позволяет выявить наличие инфекционных патологий, которые являются возможной причиной развития простатита. Подобные инфекции могут передаваться при незащищенном половом акте.
- ПЦР-диагностика. Расшифровывается как полимерная цепная реакция на разные скрытые инфекции. Позволяет определить ДНК патогенного агента. Положительный результат указывает на бактериальную природу патологии. С помощью анализа определяют острые, вялотекущие и скрытые инфекции. Благодаря диагностике подбирают эффективные препараты против конкретного возбудителя.
- Бактериальный посев мочи. Забор для материала для исследования на простатит выполняют разными способами. Главное условие – исключить попадание посторонних микроорганизмов. После мочеиспускания к наружному отверстию канала прижимают чистый ватный диск, который впитывает достаточно жидкости.
- Магнитно-резонансная и компьютерная томография. МРТ исследование позволяет получить трехмерные изображения органа. Наиболее точный метод обследования органов малого таза. С ее помощью можно выявить опухоль или другие патологии органа. Специалист назначает МРТ при подозрении на наличие онкологии простаты. Метод помогает определить степень распространения недуга на близлежащие органы.
- Анализ крови на ПСА. ПСА – специфический антиген, который вырабатывает простата. Количество этого вещества в крови позволяет выявить рак простаты на начальной стадии. Злокачественные клетки вырабатывают антиген в связке с некоторыми белками сыворотки. ПСА относят к онкомаркерам. Повышенный уровень ПСА говорит не только о наличии рака в простате. Он может повышаться при наличии любого воспаления или инфекции. Вероятность развития рака определяется по соотношению общего ПСА и связанного белка.
- Спермограмма. Простатит и спермограмма – взаимосвязанные понятия. Анализ проводят при наличии симптомов простатита. Исследование позволяет обнаружить патологию и причину ее развития уже на начальной стадии, что значительно ускоряет процесс выздоровления при лечении. С помощью спермограммы выясняют качественный и количественный состав спермы, который может меняться при простатите. Перед сбором материала необходимо соблюдать определенные правила подготовки. В противном случае результаты могут быть не достоверными.
- УЗИ мочевого пузыря. Исследование проводят трансабдоминальным методом, при этом мочевой пузырь должен быть полным. Выполняют его через брюшную стенку. Метод позволяет диагностировать все органы малого таза. Последний прием пищи должен быть за шесть часов до процедуры. Применяют при подозрении на воспалительный процесс или аденому предстательной железы. Помогает подтвердить или исключить наличие цистита или других воспалений.
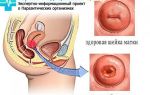
- ТРУЗИ предстательной железы. ТРУЗИ – трансректальное ультразвуковое исследование. Наиболее информативный и безопасный метод диагностики. Специальный датчик вводят в прямую кишку. Он выводит изображение органа на экран. Ультразвуковые волны воздействуют непосредственное на орган, благодаря чему на экран выводится четкое изображение железы. Исследуя орган, врач может подтвердить или опровергнуть наличие патологических изменений.
Трехстаканная проба мочи.
Общая проверка секрета простаты.
Исследование уретральных выделений.
Чтобы получить верные результаты анализов, исследование проводят повторно, особенно при наличии даже несущественного отклонения от нормы. Выполняют не ранее, чем через неделю.
Наличие воспаления можно определить по типу реакции. При простатите она щелочная, что приводит к тому, что сперматозоиды погибают.
Бактериальный посев мочи.
Перед забором материала область вокруг внешнего отверстия мочеиспускательного канала обеззараживают.
Также забор выполняют в лаборатории с помощью стерильного катетера. Жидкость помещают в стерильную емкость, затем она помещается на специальные бактериальные среды. Культура выращивается и выполняется диагностика. С помощью анализа выявляют наличие патогенной микрофлоры в мочеполовой системе и определяют вид инфекции, которая стала причиной развития патологии. При простатите в посеве могут обнаружиться колонии бактерий, грибов и вирусов.
Магнитно-резонансная томография.
КТ предстательной железы проводят с целью определения эффективного метода лечения, уточнения характера и вида новообразований. С помощью пронизывающих тело рентгеновских лучей, создается трехмерное изображение железы.
На нем отчетливо видна не только простата, но и сосуды, лимфоузлы и окружающие ее мягкие ткани. При исследовании специалист изучает плотность органа, его контур, характер угла, а также соотношение размеров с другими органами.
Определяется состояние семенных пузырьков и каналов, жировой клетчатки.
Метод дает информацию о внутреннем состоянии органа и о наличии в нем новообразований.
ПСА — специфический антиген.
Этот анализ проводят всем мужчинам после сорока лет, чтобы контролировать уровень антигена.
Простатит негативно влияет на количество и качество спермиев. Нарушения в работе железы постепенно приводят к необратимым процессам, приводящим к бесплодию.
ТРУЗИ предстательной железы.
Немаловажная часть диагностики – расшифровка анализов.
- Моча — уровень лейкоцитов — не выше десяти. Присутствие кетоновых тел говорит о риске развития сахарного диабета. Кровь не должна присутствовать в моче.
- Анализ крови — повышенный уровень лейкоцитов указывает на наличие воспалительного процесса. При простатите может наблюдаться несколько единиц палочкоядерных лейкоцитов. Гемоглобин при воспалении, как правило, понижен.
- ПЦР анализ — если количество и качество эритроцитов низкое, значит железа травмирована. Слипшиеся эритроциты указывают на вероятность онкологии простаты.
- Анализ секрета простаты — уровень лейкоцитов не выше десяти. Большее значение указывает на наличие воспаления в простате.
- Исследование эякулята — небольшое количество лейкоцитов – показатель нормальной простаты. Количество живых» спермиев – не менее 50%. Подвижность должна быть не менее 32%. Морфология – не менее 14% нормальных форм.
- УЗИ и ТРУЗИ — показывает плотность и объем простаты. В норме размер семенных пузырьков не должен быть больше 5 см. Объем простаты до 25 см. Куб.
Источник: https://oprostatite.guru/prostatit/lechenie-i-analizy/analizy-na-prostatit/
Особенности проведения ректального обследование простаты
Ректальное обследование простаты (предстательной железы) – это способ ее прощупывания (пальпации) через задний проход пациента. Представляет собой часть непосредственного исследования мочеполовой системы врачом для определения направления диагностического поиска или при профилактических осмотрах. Это рутинная процедура, не несущая ничего унизительного для пациента
Общая характеристика
Современные средства для самообороны — это внушительный список предметов, разных по принципам действия. Наибольшей популярностью пользуются те, на которые не нужна лицензия или разрешение на покупку и использование. В интернет магазине Tesakov.com, Вы можете купить средства самозащиты без лицензии.
Врачи рекомендуют такие исследования у всех мужчин, возраст которых превышает 50 лет, вне зависимости от наличия или отсутствия признаков патологии мочеполовых органов. Это значительно повышает вероятность диагностики причин не только выраженных изменений, а и мало проявленных, однако серьезных и опасных своими последствиями заболеваний на ранних стадиях. Что иногда сохраняет не только здоровье, а жизнь пациента.
Высокая информативность этого исследования обусловлена близким анатомическим взаиморасположением нижнего отдела кишечника и предстательной железы. Она непосредственно прилегает к прямой кишке в переднем ее отделе, там можно прощупать заднюю поверхность простаты.
Перед пальпацией обследуют также область анального отверстия, выявляют трещины, признаки воспаления и наличие геморроя. Это позволяет исключить сопутствующую патологию кишечника и выявить распространение процесса за пределы тканей железы при некоторых заболеваниях (новообразованиях, абсцессах).
Техника проведения
Техника проведения ректального обследования простаты
Процедуру проводят в положении пациента на боку с поджатыми к грудной клетке ногами (при согнутых тазобедренных, а также коленных суставах) или в коленно-локтевом положении. Исследование выполняется врачом-урологом или андрологом.
Последовательность действий:
- Доктор надевает стерильные перчатки.
- Для облегчения процедуры смазывает указательный палец одной руки вазелином и вводит его в прямую кишку.
- На расстоянии до 5 см от анального отверстия по передней внутренней поверхности прямой кишки врач нащупывает простату, по форме напоминающую каштан.
- Обследует не только ткани предстательной железы, а и внутреннюю поверхность слизистой оболочки прямой кишки.
- Для получения секрета железы (при подозрении на воспалительные и онкологические процессы) доктор выполняет массаж железы.
- Полученный секрет отправляют в лабораторию для анализа.
Если необходимо прощупать семенные пузырьки (наиболее часто при подозрении на воспалительный процесс), то процедуру проводят в позиции Пиккера, когда пациент занимает положение, как бы садясь на указательный палец врача. Это позволяет прощупать глубокие отделы прямой кишки.
Параметры и их оценка
Для формирования заключения врач оценивает ряд характеристик предстательной железы и окружающих тканей.
Простата в норме имеет туго-эластическую консистенцию, равномерную по всему органу, в средней части прощупывается срединная бороздка между ее долями, в боковых областях железы определяются семенные пузырьки.
Границы простаты четкие, в поперечном размере железа имеет 2,5-4,5 см, а в продольном от 2,5 до 3,5 см. Все структуры безболезненны, а слизистая оболочка прямой кишки над простатой смещаема, ткани между собой не спаяны.
Критерии оценки:
- размер железы (если увеличена, то равномерно или на определенном участке);
- форма простаты (при патологии – неправильная, ассиметричная);
- границы тканей железы и семенных пузырьков (четкие или нечеткие);
- плотность (при заболеваниях могут появляться участки резкого уплотнения или размягчения);
- характеристика междолевой бороздки (при воспалительных процессах различной природы сглаживается вплоть до исчезновения);
- степень чувствительности и болезненности (отдельных участков и всего органа);
- подвижность слизистой кишечника в месте прилегания простаты (при распространении патологического процесса за пределы железы возможно вовлечение тканей кишечника и его фиксация);
- характеристики тканей вокруг железы, семенных пузырьков (болезненность, консистенция, размеры).
Изменения при различной патологии
Изменение простаты при воспалении
При ректальном исследовании простаты можно предположить воспалительную, опухолевую природу изменений органа, выявить степень распространения патологического процесса и вовлеченности окружающих структур.
При острых воспалительных изменениях (простатите) наблюдается увеличение в размерах, при этом отмечается резкая болезненность, консистенция становится более плотной, а границы несколько сглаживаются.
При осложненном течении и образовании абсцесса присоединяются очаги резкого уменьшения плотности, вплоть до ситуаций, когда прощупывается жидкость в ограниченной полости (очаг флюктуации).
Хронический простатит характеризуется незначительным увеличением простаты и неравномерной ее консистенции, возможна небольшая болезненность.
Аденома (доброкачественная гиперплазия) характеризуется увеличением в размерах предстательной железы и значительным сглаживанием срединной бороздки при сохранении нормальной плотности. Болезненность отсутствует.
На вероятность злокачественного новообразования (рака простаты) указывает:
- выраженная и неравномерная плотность (вплоть до каменистой);
- увеличение в размерах;
- болезненность при прощупывании;
- спаянность тканей железы и прямой кишки, невозможность сместить слизистую кишечника в месте контакта с простатой.
У здоровых семенные пузырьки не пальпируются. Увеличиваются, становятся болезненными только при патологии, как правило, при воспалительных изменениях.
Таким образом, ректальное пальцевое исследование предстательной железы является традиционным методом непосредственного обследования пациента, позволяющее определять целесообразность дальнейших исследований при профилактических осмотрах, а также назначать инструментальные методы для подтверждения диагноза.
- Борода не растет? Или она не такая густая и шикарная, как хотелось бы? Не все еще потеряно.
- Косметика и аксессуары для правильного ухода за бородой и усами. Зайдите сейчас!
Источник: http://MenQuestions.ru/urologiya/prostatit/rektalnoe-obsledovanie-prostaty.html
Узи предстательной железы: показания и виды исследований, проведение процедуры и подготовка к каждому виду
Обследование с помощью УЗИ или эхографии является важным профилактическим мероприятием мужских заболеваний. Назначение на обследование врач выписывает на основании поступивших жалоб пациента. Кроме того, подготовка к исследованию проводится мужчиной после 40 лет ежегодно для исключения заболеваний мочеполовой системы. Среди показаний на УЗИ простаты выделяются следующие проблемы:
- Невозможность зачать ребенка. (Если у жены нет проблем с репродуктивной функцией).
- Болевые ощущения в промежности и внизу брюшины.
- Болезненность при мочеиспускании или дискомфорт.
- Слабая струя мочи или нарушение мочеиспускания.
- Проблемы с потенцией.
- Анализы мочи, крови и спермы выявляют неполадки в организме.
- Присутствует воспалительный процесс в придатках яичек и семенных пузырьках.
Когда диагностируют или только подозревают какие-либо заболевания мужской мочеполовой сферы, например, простатит в острой или хронической форме, его осложнения, аденому, злокачественную опухоль и другие недуги в обязательном порядке требуется проведение УЗИ.
Виды УЗИ простаты
Чаще всего используются только два вида эхографии — это трансабдоминальное и трансректальное УЗИ предстательной железы. Как проводится?
- В первом случае эхография железы выполняется через нижнюю внешнюю часть живота. Данное исследование не приносит мужчине никакого дискомфорта, но информативность невысока. Наружное УЗИ показывает только общее изображение простаты без нюансов. Данный вид исследования применяют только в запущенных случаях, когда доступ к простате через анус невозможен. К трансабдоминальному способу УЗИ необходимо подготовиться.
- Трансректальный метод УЗИ железы проводится посредством ввода датчика в прямую кишку. Данная процедура не особо болезненна, но психологический и физиологический дискомфорт все же присутствует. Реакция на этот метод УЗИ у каждого мужчины своя. Однако данный вид исследования дает полную картину состояния простаты, поскольку датчик приближен к ней почти вплотную.
Трансректальный вид УЗИ предстательной железы не имеет противопоказаний. Поэтому его можно выполнять даже при геморрое, в этом случае потребуется особая подготовка и методика УЗИ. Об этом обязательно поведает лечащий доктор.
Узи предстательной железы: подготовка
Чтобы пройти процедуру необходимо заблаговременно совершить некоторые действия. Для подготовки к УЗИ простаты необходимо знать вид ультразвука, который был назначен мужчине врачом.
Подготовка к трансабдоминальному исследованию
Если предстоит наружная процедура по установке диагноза предстательной железы, то подготовка к ней состоит из следующих мероприятий:
- За 4 дня до ультразвукового исследования необходимо внести поправки в свой рацион для исключения вздутия и газов в кишечнике. В противном случае будет искажение картинки предстательной железы. Среди запретных продуктов: горох и фасоль, черный хлеб, сдоба, капуста, фрукты. Следует отказаться и от магазинных соков, газированных напитков, алкогольной продукции.
- Наружное исследование железы делают натощак. Если анализ проводится в утренние часы, тогда завтракать запрещено, если во второй половине дня — утром можно разрешить себе небольшую порцию пищи.
- Внешнее сканирование проводится на полный мочевой пузырь.
Существует два варианта приема воды, каждый зависит от заболевания. Так, при бесплодии, половых расстройствах и в качестве профилактики нужно выпить 3-4 стакана воды без газа за 1-2 часа до процедуры УЗИ.
Если ультразвуковое исследование проводится с целью выявления проблем с мочеиспусканием, следует прийти на процедуру за 30 минут до начала и начать пить литр воды без газа прямо в клинике. Как только почувствуете позывы к мочеиспусканию, необходимо известить об этом доктора — он без очереди проведет процедуру УЗИ.
Подготовка к трансректальному исследованию
Если мужчина получил направление на этот вид процедуры, подготовка будет совсем иной.
Чтобы провести внутреннее исследование предстательной железы необходимо соблюсти важное условие — очистить кишечник от каловых масс. От этого зависит получение полной информации относительно здоровья простаты, а также отсутствие дискомфорта во время процедуры. Подготовку к трансректальной эхографии можно проводить несколькими способами:
- С помощью специального слабительного «Фортранса». Данный препарат применяют для подготовки к медицинским процедурам. Он позволяет не применять очистительные клизмы, поскольку способен удалить все нечистоты. Препарат «Фортранс» состоит из 3-4 пакетиков, каждый из которых разводят в литре воды и принимают в день перед процедурой. Если УЗИ назначено во второй половине дня, два пакетика оставляют на утро.
- Вторым способом очищения кишечника является клизма. Ее делают за 2-3 часа до процедуры УЗИ. Существует два варианта проведения очищения кишечника данным способом. Первый основан на взятии 200-300 мл теплой воды, второй — на 1,5 прохладной. Какой способ очищения клизмой выбрать проконсультируйтесь с врачом.
- Чтобы очистить кишечник третьим способом необходимо приобрести в аптеке микроклизмы «Микролакс». Подойдут также глицериновые свечи.
Подготовка к трансректальному виду исследования простаты у некоторых специалистов предполагает полный мочевой пузырь. Мнения на этот счет разнятся — одни считают, что необходим полный мочевой пузырь как при наружном исследовании, другие уверены, что пустой. В любом случае нужно заранее обо всем расспросить лечащего врача.
Подготовка к ультразвуковому исследованию простаты у мужчин выполняется при плановых обследованиях. Однако в экстренных случаях процедура может проводиться без подготовительных мероприятий.
Источник: https://urolog.guru/lechenie/vidy-obsledovaniy/podgotovka-k-issledovaniyu-predstatelnoy-zhelezy-uzi.html
Лабораторные методы исследования предстательной железы
1794
Большое значение в диагностике заболеваний предстательной железы (ПЖ) принадлежит лабораторным методам исследования, включающим общий анализ крови, серологические методы и ПЦР-диагностику для исключения атипичной внутриклеточной инфекции; общий анализ мочи, посев средней порции мочи, микроскопическое исследование секрета ПЖ, бактериологическое исследование (посев) трёх порций мочи и секрета ПЖ (тест Meaxes—Stamey), а также бактериоскопию мазков из уретры для обнаружения гонококков. Наиболее важные показатели общего анализа мочи — белок, лейкоциты, бактерии. Нормальная моча не содержит белка. В моче здорового человека, обнаруживают 1-2 (до 5) лейкоцита в поле зрения микроскопа. Лейкоцитурия и пиурия (>60—100 лейкоцитов в поле зрения) свидетельствуют о воспалительном процессе в органах мочеполовой системы.
Бактериурия в общем анализе мочи не имеет существенного диагностического значения. Более информативны подсчёт количества микробных тел в единице объёма (степень бактериурии) и бактериологическое исследование мочи.
В норме моча человека, полученная неинвазивным путём, может быть контаминирована микрофлорой из дистальных отделов мочевыводящих путей и кожи промежности. Обнаружение одной и более бактериальных клеток в поле зрения микроскопа свидетельствует о наличии в 1 мл мочи 105 микроорганизмов и более. Определение одного и более лейкоцитов в поле зрения микроскопа — индикатор инфекции. В мазке мочи здорового человека допускается наличие лишь нескольких бактериальных клеток и лейкоцитов. Взятие мочи для бактериологического исследования производят после тщательного туалета наружных половых органов 0,5% раствором марганцовокислого калия или кипячёной водой с мылом. Мочу собирают в количестве 10—15 мл в стерильный контейнер с крышкой. Пробы доставляют в лабораторию в течение 2 ч после отбора или хранят в холодильнике при температуре +4 °С до доставки в лабораторию (не более 18 ч). Для обнаружения скрытой лейкоцитурии, эритроцитурии и цилиндрурии (при единичных лейкоцитах, эритроцитах и цилиндрах в поле зрения) производят исследование мочи по Нечипоренко, при котором подсчитывают их содержание в 1 мл мочи (в норме 4000, 1000 и 500 соответственно). Анализ мочи в трёх порциях с исследованием секрета простаты (рис. 1-5) (трёхстаканная проба, проба Меares—Stamey, четырёхстаканная проба) — ключевой лабораторный метод диагностики и определения категории простатита.
Рисунок 1-5. Проба Meares-Stamey
Перед исследованием больному рекомендуют в течение 2—3 дней не иметь половых сношений и непосредственно перед взятием проб на анализ в течение нескольких часов не мочиться (мочевой пузырь больного должен быть хорошо наполнен). После туалета наружных половых органов и отведения крайней плоти больной начинает мочиться (10-15 мл) в первый контейнер (уретральная проба), затем 100-200 мл — в унитаз, а потом не прерывая струи, 20—30 мл мочи собирают во второй контейнер (пузырная проба); после этого больной должен прекратить мочеиспускание. Для получения секрета предстательной железы в течение одной минуты последовательно производят массаж правой, а затем левой доли предстательной железы от периферии к центру. Выделяющуюся из уретры белесовато-желтую жидкость собирают на предметное стекло или в пробирку Липпендорфа для анализа. Если секрет простаты получить не удаётся, то исследуют осадок мочи, полученной сразу после массажа простаты (не позднее 5 мин). Затем в третий контейнер (простатическая проба) собирают самую первую мочу (10—15 мл), выделенную больным после массажа предстательной железы. Полученные три порции мочи и/или секрет простаты в чистом виде подвергают микроскопии и культуральному исследованию.
Лабораторные признаки простатита при микроскопии — увеличение количества лейкоцитов (более 10—15 в поле зрения микроскопа), уменьшение количества лецитиновьтх зёрен и наличие макрофагов, содержащих жир (овальные жировые тельца) в секрете предстательной железы или в третьей порции мочи.
При бактериальном простатите в секрете предстательной железы или в третьей порции мочи при бактериологическом исследовании выявляют уропатогенную флору: чаще всего кишечную палочку, реже — клебсиеллу, протей, энтеробактер, стафилококк и синегнойную палочку.
Следует учитывать, что отрицательные результаты однократного исследования секрета простаты еще не означают отсутствие воспалительного процесса в предстательной железе.
В то же время исследование только секрета простаты не позволяет выявить воспаление почти у 50%-пациентов с воспалительным синдромом хронической тазовой боли.
Обнаружение более 15 лейкоцитов при исследовании осадка первой порции мочи — подтверждение диагноза уретрита.
При исследовании осадка мочи при любой гистологической форме опухоли обнаруживают два типа эпителиальных клеток: одни тёмные, дегенеративно измененные, нередко вытянутые, расположенные разрозненно, другие крупные, располагающиеся комплексами или в виде папиллярных структур. Ядра с грубым хроматином, в некоторых встречаются ядрышки. Оба вида клеток можно обнаружить у одного и того же больного в различных порциях мочи. Как правило, фон препарата составляют детрит, элементы воспаления, эритроциты. По таким цитограммам в большинстве случаев можно судить только о наличии или отсутствии клеток злокачественного новообразования. Тампон с узким аппликатором вводят в уретру на глубину 3—4 см, осторожно поворачивают и вынимают. Для исследования используют материал, полученный как с наконечника, так и со стержня аппликатора тампона. Для забора материала с целью микробиологического исследования также возможно использование стерильной бактериологической петли.
Достоверный признак уретрита — четыре полиморфноядерных лейкоцита (или более) в одном поле зрения микроскопа (масляно-иммерсионная система). Помимо определения количества лейкоцитов при микроскопии мазка из уретры определяют наличие микрофлоры (в том числе гонококков, трихомонад, грибов).
Соскоб со слизистой мочеиспускательного канала для определения инфекций, передаваемых половым путём, производят с помощью зонда для взятия материала из уретры.
Клинически значимые возбудители — Chlamydia trachomatis, Ureaplasma wealyticum, Mycoplasma hominis, Mycoplasma genitalium, Herpes simplex, Cytomegalovirus, Trichomonas vaginalis, Gardnerella vaginalis, Neisseria gonorrhoeae, Candida spp.
Следует отметить, что наиболее широко используемые методы детекции возбудителей (реакция иммунофлуоресценции — РИФ, полимеразная цепная реакция — ПЦР) не обладают 100% чувствительностью и специфичностью.
Поэтому для повышения достоверности результатов исследования, а также для исключения ложноположительных и ложноотрицательных результатов желательно инфекции, передаваемые половым путём, определять с помощью двух различных методов.
Исследование мочи на опухолевые маркеры — относительно новый метод диагностики, используется для раннего выявления рака мочевого пузыря (тесты Bard-ВТА stat и NMP22) и рака предстательной железы (тест РСА3 — исследуют мочу после массажа простаты).
Основное показание к исследованию эякулята — неспособность пациента, живущего в течение года активной половой жизнью и не предохраняющегося, зачать ребёнка. Материал для исследования обычно собирают посредством мастурбации. Накануне сдачи эякулята пациенту рекомендуют воздержание от интимной жизни, алкоголя и приёма горячих ванн в течение 3—4 дней. Оптимальным считают проведение исследования в течение часа с момента получения эякулята, поскольку при длительном стоянии пробы её физико-химические свойства изменяются, что влияет на активность сперматозоидов и, соответственно, на результаты анализа.
Объём лабораторных исследований включает изучение микроскопических характеристик сперматозоидов (спермограмма), а также ряд физико-биохимических показателей эякулята. Оценку эякулята проводят в соответствии со стандартами Всемирной организации здравоохранения (ВОЗ) (табл. 1-4).
Таблица 1-4. Оценка эякулята в соответствии со стандартами ВОЗ
Исследование эякулята позволяет в некоторых случаях провести дифференциальную диагностику с воспалительным и невоспалительным синдромом хронической тазовой боли, выявить вовлечённость органов репродуктивной системы в воспалительный процесс и определить качество семенной жидкости.
Наиболее часто определяемые при анализе спермы нарушения — олигоспермия ( При лейкоцитоспермии (количество лейкоцитов в семенной жидкости >1,0х106/мл) рекомендуют проведение микробиологического исследования эякулята.
Концентрация патогенных бактерий в эякуляте >103 КОЕ/мл — клинически значимая бактериоспермия. С 90-х гг.
прошлого века большое значение в диагностике рака простаты приобрело определение в сыворотке крови опухолевого маркёра — простатического специфического антигена (ПСА). ПСА — это сериновая протеаза, вырабатываемая почти исключительно эпителием предстательной железы.
Данный маркёр органоспецифичен, поскольку его повышение могут вызвать не только рак, но и гиперплазия, простатит и другие причины (пальцевое ректальное исследование, массаж простаты, катетеризация мочевого пузыря, эякуляция).
Тем не менее по диагностической ценности ПСА превосходит пальцевое ректальное исследование и трансректальное ультразвуковое исследование (УЗИ). Исследование проводят при подозрении на рак предстательной железы, а также всем мужчинам старше 45 лет один раз в год для его раннего выявления. Уровень простатического специфического антигена в норме составляет 0—4 нг/мл.
Однако в настоящее время отмечена тенденция к снижению верхней границы нормы ПСА с 4 до 2,5 нг/мл, поскольку некоторыми исследованиями было установлено, что в этом промежутке величин риск выявления рака простаты составляет более 20%, что ведёт к диагностике клинически не значимых опухолей, которые могли бы привести к летальному исходу. Так, по данным различных авторов, вероятность развития рака предстательной железы в течение 7 лет составляет: при простатоспецифичном антигене 3—6 нг/мл — 34%; 6—10 нг/мл — 44%; >10 нг/мл — 71%. Ложное повышение ПСА продолжительностью около 10 дней может встречаться после произведённого накануне пальцевого ректального исследования или массажа простаты, после семяизвержения, ректального ультразвукового исследования и у больных, страдающих запорами. Известно также, что уровень ПСА напрямую коррелирует с объёмом предстательной железы и степенью активности воспалительного процесса, в связи с чем ПСА может быть повышен при больших размерах простаты и при активном воспалительном процессе.
Для оптимизации диагностической ценности простатоспецифичного антигена разработаны клинические алгоритмы, включающие ряд показателей:
- плотность ПСА (ПСА D);
- плотность ПСА в переходной зоне (ПСА TZ);
- возрастные нормы ПСА;
- свободный ПСА (ПСА F);
- скорость прироста ПСА (ПСА V);
- время удвоения ПСА.
Для более специфичной диагностики, в особенности при показателях простатоспецифичного антигена в «серой зоне» (от 2,5 до 10 нг/мл), определяют соотношение свободного (несвязанного) и общего ПСА (0,75 нг/мл в год — при недоброкачественных изменениях в простате). Все вышеперечисленные показатели призваны отличить рак от доброкачественных процессов, особенно при промежуточном уровне ПСА (2,5—10 нг/мл). По поводу их комбинированного применения единого мнения пока нет. Ю.Г. Аляев
Опубликовал Константин Моканов
Источник: https://medbe.ru/materials/predstatelnaya-zheleza/laboratornye-metody-issledovaniya-predstatelnoy-zhelezy/
Анализы при простатите, ПСА, крови, мочи, нома, обследования
При посещении уролога по поводу подозрений на простатит алгоритм диагностики заболевания врачом начинается со сбора данных, для чего производится опрос о жалобах пациента, ректальная пальпация.
Но без лабораторных и инструментальных способов диагностики точно установить диагноз болезни не удается.
В каких случаях необходимо обследование?
- Простатит в начальной стадии развития проходит с не ярко выраженными симптомами, которые могут указывать на другие, нередко более опасные заболевания для мужчины.
- По этой причине полную клиническую картину можно получить только при использовании комплекса диагностических способов.
- Основаниями для назначения комплексной диагностической методики являются следующие жалобы:
- нарушение опорожнения мочевого пузыря;
- снижение сексуальной активности;
- неоднократные ощущения жжения в области промежности;
- психическая депрессия, связанная с неудовлетворенностью половой жизнью;
- чрезмерная утомляемость при отсутствии повышения обычной нагрузки;
- эректильное снижение функции;
- неоднократные болевые ощущения при опорожнении кишечника;
- участившиеся акты мочеиспускания;
- «скорострельность» — быстрое семяизвержение;
- длительные эрекции в ночное время.
Что могут показать анализы?
Комплексная диагностика при простатите позволяет оценить состояние предстательной железы, наличие в ней инфекционных агентов, присутствие (отсутствие) воспалительной реакции, степень патогенного процесса.
Вспомогательные методики обследования дают возможность для врача выявить:
- общее состояние здоровья мужчины;
- степень вовлечения простаты в процессы развития новообразований;
- способность имеющихся инфекционных агентов к активации;
- степень резистентности организма к воздействию патогенных организмов.
Какие анализы сдают при простатите?
Анализы при подозрении на простатит условно классифицируют на 2 группы:
- Основные – бактериологическое исследование мочи, молекулярно-генетическая диагностика (анализ полимеразной цепной реакции), компьютерная и магнитно-резонансная томография, общий анализ простатической жидкости и мочи.
- Вспомогательные – анализ спермы, после которого проводят расшифровку спермограммы, ультразвуковое исследование мочевого пузыря, выявление в крови онкомаркеров простаты, сонография в виде трансректального ультразвукового исследования предстательной железы.
Мануальное обследование – понятие и процедура
- Функциональное тестирование является основной методикой обследования среди мануальных способов.
- Его уместно проводить при отсутствии симптоматических признаков острого протекания простатита.
- Методика показывает достоверные результаты при хронических формах воспалительных реакций в предстательной железе.
- Одна из тестовых методик в оценке функционирования простаты – массаж железы, проводимый трансректальным способом.
- Врач-уролог имеет возможность оценить степень поражения органа, размер и формы железы, плотность и консистенцию фолликулярной ткани.
- При остром поражении простаты присутствует риск повреждения гнойно-некротических участков и миграция их в кровь, что грозит системной воспалительной реакцией, известной под названием «сепсис».
- При массаже простаты во время острого протекания порог болезненности процедуры снижается значительно, что усиливает страдания пациента во время процедуры.
ПОПУЛЯРНОЕ У ЧИТАТЕЛЕЙ: Расшифровка спермограммы, норма
Анализ ПСА при простатите – понятие и норма
- Показатель простатического специфического антигена (ПСА) – значимый диагностический инструмент, применяемый в диагностике урологических патологий в анализе крови.
- Выявляя количество онкомаркеров в крови, анализ показывает присутствие или отсутствие рака в предстательной железе, а также позволяет отслеживать за уровнем онкомаркеров при терапевтической методике лечения рака.
- Незначительное повышение специфического антигена простаты в крови означает любое повреждение железы или наличие в ней воспалительных процессов, сопровождающихся гиперплазией органа.
- По этой причине мужчина перед сдачей крови на анализ ПСА должен максимально позаботиться о недопущении даже минимальной травмы простаты, чтобы не исказить анализ ПСА.
- Микротравмы можно получить при занятии сексом, мастурбации, трансректальном массаже, ТРУЗИ и цистоскопии.
- Оптимальный срок для воздержания от анализа после указанных процедур 7-11 суток.
- При биопсии простаты длительность интервала между процедурами составляет около 1 месяца.
Неделя перед сдачей анализа на ПСА должна пройти без активных физических тренировок, употребления в пищу продуктов с повышенной жирностью, острых приправ и солью. В это время не употребляют спиртные напитки и не курят.
В день сдачи анализа на специфический антиген питьевой режим составляет только негазированная вода.
Во время развития злокачественной опухоли численность онкомаркеров в крови превышает норму во много раз.
Нормальной концентрацией простатического антигена принято считать концентрацию в 1 мл от 1,5 нг до 6,5. Верхний предел нормы считают для мужчин в возрасте 70 лет.
Каждое десятилетие моложе этого возраста снижает норму:
- у 60-летних пациентов она составляет 3,5 нг/мл;
- 50-летние мужчины имеют нормальную концентрацию ПСА 2,5 нг/мл;
- 40-летние — 2,0 нг/мл;
- 35-летние – не более 1,5 нг/мл.
- Возраст более 70 лет допускает всякое повышение уровня ПСА при условии отсутствия малигнизации здоровых клеток простаты.
- Увеличение концентрации простатического антигена свыше 10 нг/мл указывает на возможное доброкачественное изменение в простате (аденома) или гиперплазию железы, причем уровень связанного ПСА составляет 15% по отношению к свободному антигену.
- В норме концентрация свободного ПСА в крови составляет 90% от общей концентрации антипротеаз.
- В связанной форме в количестве 10% от общего специфического антигена ПСА находится в связи с белками кровяной сыворотки.
При концентрации ПСА до 30 нг/мл рассматривается возможная трансформация доброкачественной опухоли в злокачественную форму. Превышение уровня простатического антигена отметки 1000 нг/мл однозначно указывает на обширное поражение предстательной железы раковой опухолью.
- На бумажном бланке после проведения анализа уровень ПСА следует смотреть в графе, где антипротеаза обозначается латинскими символами PSA.
- Лечение простатита, при котором значение показателя не превышает 7 нг/мл происходит по упрощенной схеме.
- Мужчины старше 55 лет в обязательном порядке проходят обследование на уровень ПСА в крови для предупреждения развития простатита.
Общий анализ крови при простатите и его норма
Для общего анализа крови процедура забора происходит из вены. Показателями для исследования являются концентрация общего гемоглобина, присутствие (отсутствие) гельминтов, наличие воспалительного процесса.
Последний показатель является основой для предположения о возможности развития простатита.
По общему анализу крови нельзя предположить диагноз «простатит», если уровень гемоглобина в крови не снижается ниже отметки 110 г/л. Концентрация лейкоцитов не должна превышать 9х109.
- При расшифровке лейкоцитарной формы крови обращают внимание на количество палочкоядерных лейкоцитов, норма которых составляет не более 4.
- При развитии воспаления в простате СОЭ в крови увеличивается свыше 5 мм/ч.
- Превышение нормы в показателях общего анализа крови пропорционально изменяется со степенью развития воспалительного процесса в предстательной железе: чем больше превышают показатели норму, тем сильнее протекает воспаление.
- Направление на общий анализ крови производит врач-уролог после обследования другими диагностическими методиками.
- Общий анализ крови не является единственным и самостоятельным основанием для установления диагноза.
Анализ мочи при простатите
- Показателями для анализа мочи при простатите служат количественные параметры белка, солей, кетоновых тел и ацетона, форменных элементов крови и патогенных бактерий.
- Разделение анализа происходит на бактериологическую и цитологическую составляющие, общий анализ.
- К сдаче мочи на анализ пациент готовится особенно тщательно, следя за чистотой тела, диетой и процедурой сбора мочи.
Анализ секрета простаты и посев мочи
- Секрет простаты подлежит сбору с последующим определением патологии с использованием микроскопического метода.
- Под микроскопом исследуется наличие патологического содержимого и консистенция секрета.
- Результаты анализа позволяют судить о степени поражения простаты и характере воспалительной реакции.
- Анализ секрета простаты не проводится при течении простатита в острой форме.
- Секрет предстательной железы получают путем выделения из простаты капли прозрачной слизистой жидкости путем трансректальной стимуляции органа.
- Секрет, выделившийся через уретральное отверстие, помещают на предметное стекло в форме мазка и впоследствии рассматривают через окуляр микроскопа.
Предстательный секрет спустя несколько минут начинает приобретать сходство с удаленным изображением папоротника. При наличии патологии на рисунке появляются фрагменты разной формы.
- В случаях отсутствия выделения секрета даже после трансректальной стимуляции пациенту предлагается собрать первую порцию струи при мочеиспускании, в которой присутствует секрет предстательной железы.
- Химический и бактериологический анализ мочи показывает резкие отклонения в показателях при агрессивном развитии простатита и ярко выраженных воспалительных процессах.
- Процесс сбора мочи при бактериологическом анализе отличается высокой степенью стерильности процедуры забора, которая должна исключить попадание инфекционных агентов в лабораторную посуду при выделении из уретры.
- Выделяют 2 метода стерильного забора мочи:
- При помощи стерильного мочевого катетера забор производят, вставляя инструмент через уретру по направлению к мочевому пузырю. Этот способ наиболее стерильный, так как при условии стерильности металлической трубки исключает другие условия обсеменения мочи.
- С использованием стерильного тампона, накладывающегося на отверстие мочеиспускательного канала, после которого начинается мочеиспускание. Первая порция струи обильно смачивает тампон, подлежащий последующему выделению влаги и помещению ее на предметное стекло. Недостатком метода считается высокая вероятность проникновения патогенных микроорганизмов с кожи пениса на тампон и другими способами. В отсутствии мочевого катетера следует кожу пениса, прилегающую к головке, обработать дезинфицирующими материалами.
Результаты бактериологического посева мочи выявляются спустя несколько дней после роста числа особей патогенных микроорганизмов или роста колонии.
Анализ секрета уретры
Для определения уровня лейкоцитов и содержания патогенных микроорганизмов в мочеиспускательном канале используется методика взятия мазка при помощи специального зонда с наконечником в виде ватного тампона.
После зондирования ватный тампон круговыми движениями вытирается о предметное стекло.
Анализ семенной жидкости
- Семенная жидкость является комплексом секретов бульбоуретральных, предстательной желез, яичек и семенных пузырьков.
- По характеру и составу секрета, представленного в обязательном порядке простатой, судят о наличии и степени развития воспалительного процесса, исходя из лейкоцитарного и возможного эритроцитарного присутствия.
- Фрагменты ослабленных и погибших половых клеток мужчины возникают в ходе патогенных метаболических процессов и иммунных реакций.
О воспалительном процессе в простате можно судить также по кислотно-щелочному балансу жидкости. Нормальное рН эякулята имеет небольшой сдвиг в кислую сторону.
- При отклонении рН среды от нейтральной в сторону щелочной подозрение на воспалительный процесс в железе усиливается.
- На простатит указывает 8 из десяти сперматозоидов мертвых или инактивированных.
- Больший процент гамет, не имеющих возможности оплодотворить яйцеклетку, выявляет раковые состояния простаты или патологии, охватившие не только простату, но и яички мужчины.
- Трансформированные сперматозоиды показывают патологии эндокринной функции, развитие злокачественных состояний простаты или генетические отклонения.
- При возникающих трудностях с бактериологическим анализом содержимого простаты, производят посев эякулята.
- Анализ семенной жидкости считается одним из надежных лабораторных методов обнаружения воспалений в предстательной железе.
- По этой причине и вследствие высокой достоверности результатов анализ семенной жидкости врачами урологами используется часто при диагностике простатита.
- ВАЖНО ЗНАТЬ: При острой форме простатита противопоказана процедура цистография.
Дополнительные методы исследования
- Перечисленные выше основные методы обнаружения простатита не дают полной гарантии достоверного положительного результата.
- С целью повышения достоверности результатов используется несколько дополнительных приемов, указанных выше в классификации, если инфицированность простаты, клинические признаки воспаления не купируются даже после начала применения терапевтических методов.
- Дополнительное обследование требуется при обнаружении симптомов простатита, возникшего как следствие развитие злокачественной опухоли в простате или органах малого таза.
- Вспомогательная методика неизбежна при возникновении осложнений после простатита.
Резюме о рейтинге диагностических методик
Несмотря на многочисленность основного и дополнительного комплекса методик при обнаружении простатита, эффективность одной из них превышает остальные по рейтингу как в части частоты использования, так и степени достоверности результатов.
Эта методика – ТРУЗИ, когда датчик, водимый в ампулу прямого кишечника, показывает консистенцию, размер предстательной железы, наличие в ней камней и кальцификатов.
Источник: https://ProstatitMedic.ru/analizy-obsledovanie.html