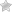Главная › Аутоиммунные заболевания ›
Аутоиммунные заболевания — это патологии, которые возникают при сбое в работе защитных сил организма. С подобными болезнями чаще сталкиваются женщины, чем мужчины.
Что это такое и причины развития
Аутоиммунные патологии возникают по причине нарушений в организме, которые может спровоцировать ряд факторов. Чаще всего в основе лежит наследственная предрасположенность. Иммунные клетки, вместо чужеродных агентов, начинают атаковать ткани различных органов. Часто такой патологический процесс происходит в щитовидной железе и суставах.
Необходимые вещества не успевают восполнять полученные потери от разрушающего воздействия собственной иммунной системы. Спровоцировать подобные нарушения в организме могут:
- вредные условия труда;
- вирусные и бактериальные инфекции;
- генетические мутации во время внутриутробного развития.
Основные симптомы
Аутоиммунные процессы в организме проявляются в виде:
- выпадения волос;
- воспалительного процесса в суставах, органах ЖКТ и щитовидной железе;
- тромбозов артерий;
- многочисленных выкидышей;
- болей в суставах;
- слабости;
- кожного зуда;
- увеличения пораженного органа;
- нарушений менструального цикла;
- болей в животе;
- нарушений пищеварения;
- ухудшения общего состояния;
- изменений веса;
- нарушений мочеиспускания;
- трофических язв;
- усиление аппетита;
- изменений настроения;
- психических расстройств;
- судорог и дрожания конечностей.
Аутоиммунные нарушения провоцируют бледность, аллергические реакции на холод, а также сердечно-сосудистые патологии.
Список болезней
Самые часто встречающиеся аутоиммунные болезни, причины возникновения которых схожи:
- Очаговая алопеция — происходит облысение, так как иммунитет атакует волосяные фолликулы.
- Аутоиммунный гепатит — возникает воспаление печени, так как ее клетки попадают под агрессивное воздействие Т-лимфоцитов. Происходит изменение окраски кожи на желтый, причинный орган увеличивается в размере.
- Целиакия — непереносимость глютена. При этом на употребление злаковых организм отвечает бурной реакцией в виде тошноты, рвоты, диареи, метеоризма и болей в желудке.
- Диабет 1 типа — иммунная система поражает клетки, продуцирующие инсулин. При развитии данного заболевания человека постоянно сопровождает жажда, повышенная утомляемость, ухудшение зрения и т. д.
- Болезнь Грейвса — сопровождается повышенной выработкой гормонов щитовидной железой. При этом возникают такие симптомы, как эмоциональная нестабильность, дрожание рук, бессонница, сбои в менструальном цикле. Может происходить повышение температуры тела и снижение массы тела.
- Болезнь Хашимото — развивается в результате снижения выработки гормонов щитовидной железой. При этом человека сопровождает постоянная усталость, запоры, чувствительность к низким температурам и т. д.
- Синдром Джулиана-Барре — проявляется в виде поражения нервного пучка, соединяющего спинной и головной мозг. По мере прогресса заболевания может развиться паралич.
- Гемолитическая анемия — иммунная система разрушает эритроциты, в результате чего ткани страдают от гипоксии.
- Идиопатическая пурпура — происходит разрушение тромбоцитов, в результате чего страдает свертывающая способность крови. Появляется повышенный риск возникновения кровотечений, длительных и обильных менструаций и гематом.
- Воспалительные заболевания кишечника — это болезнь Крона или неспецифический язвенный колит. Иммунные клетки поражают слизистую оболочку, провоцируя возникновение язвы, которая протекает с кровотечениями, болями, потерей веса и др. нарушениями.
- Воспалительная миопатия — происходит поражение мышечной системы. Человек испытывает слабость и чувствует себя неудовлетворительно.
- Рассеянный склероз — собственные клетки иммунитета поражают оболочку нерва. При этом нарушается координация движений, могут возникнуть проблемы с речью.
- Билиарный цирроз — разрушается печень и желчные протоки. Появляется желтый оттенок кожи, зуд, тошнота и др. нарушения пищеварения.
- Миастения — в зону поражения входят нервы и мышцы. Человек постоянно ощущает слабость, любое движение дается с трудом.
- Псориаз — происходит разрушение клеток кожи, в результате слои эпидермиса распределяются неправильно.
- Ревматоидный артрит — системное аутоиммунное заболевание. Защитные силы организма атакуют оболочку суставов. Болезнь сопровождается дискомфортом во время движения, воспалительными процессами.
- Склеродермия — происходит патологическое разрастание соединительной ткани.
- Витилиго — разрушаются клетки, вырабатывающие меланин. При этом кожа окрашивается неравномерно.
- Системная красная волчанка — в зону поражения входят суставы, сердце, легкие, кожа и почки. Заболевание протекает крайне тяжело.
- Синдром Шегрена — иммунной системой поражаются слюнные и слезные железы.
- Антифосфолипидный синдром — повреждается оболочка сосудов, вен и артерий.
Как проявляется и как лечить аутоиммунный тиреоидит
Какой врач может поставить диагноз
Иммунолог — врач, который специализируется на лечении подобных патологий. Специалист учитывает анализ крови пациента, который подтверждает или опровергает предполагаемый диагноз. Дополнительно могут потребоваться консультации:
- уролога;
- терапевта;
- ревматолога;
- эндокринолога;
- дерматолога;
- невролога;
- гематолога;
- гастроэнтеролога.
Основные методы лечения
Лечение аутоиммунных патологий направлено на облегчение симптомов заболеваний. Для этого нередко назначают обезболивающие медикаменты, такие как: Ибупрофен, Анальгин, Спазмалгон и др.
Важным этапом в лечении является восполнение дефицита необходимых веществ, которые должны вырабатываться в норме.
Например, при сахарном диабете назначают инъекции инсулина, а при снижении функции щитовидной железы соответствующие гормоны.
Главным в лечении таких видов заболеваний является подавление активности иммунитета. Это необходимо для того, чтобы защитные клетки полностью не разрушили ткани органа и не спровоцировали опасных для жизни осложнений.
В данном случае иммуносупрессоры подавляют выработку антител. Такие препараты назначает только врач, так как при неправильном их приеме можно спровоцировать ряд опасных последствий, в том числе и присоединение инфекции.
Профилактика
Для того чтобы снизить риск возникновения аутоиммунных заболеваний, необходимо вести здоровый образ жизни, отказавшись от вредных привычек. Важно не принимать без назначения врача никакие сильнодействующие медикаменты. Необходимо снизить количество стрессов, чаще отдыхать и бывать на свежем воздухе.
Питание в качестве профилактики играет решающую роль. Рекомендуется употреблять больше свежих фруктов и овощей, круп и кисломолочных продуктов. Необходимо отказаться от канцерогенов, жиров и ГМО.
Большую роль играет своевременная терапия инфекционных и вирусных патологий. Не рекомендуется запускать заболевания и заниматься самолечением. Следует больше двигаться и избегать гиподинамии. Если существует генетическая предрасположенность к аутоиммунным заболеваниям, то важно 1 раз в год бывать на приеме у иммунолога и следить за состоянием организма.
Как проявляется и как лечить аутоиммунный тиреоидит Что такое аутоиммунные заболевания простыми словами и список болезней Ссылка на основную публикацию
Источник: https://immunitet1.ru/autoimmunnye-zabolevaniya/spisok-boleznej
Особенности склерита и его опасные последствия
Склерит – воспалительный процесс в фиброзной оболочке глаза или склере. Наружная фиброзная оболочка является защитой глазного яблока. Она плотная, поэтому может фиксировать сосуды, нервны и мышцы. Также склера является каркасом для внутренних оболочек глаза.
Структура склеры
Склера состоит из внешней слизистой (конъюнктива), внутренней плотной теноновой оболочки и эписклеры.
Теноновая оболочка склеры состоит по большей части из коллагеновых волокон, поэтому склера окрашена в белый цвет. Под теноновым слоем располагается эписклера. Это рыхлый слой из кровеносных сосудов.
Под склерой есть еще бурая оболочка. Она плавно переходит в сосудистую оболочку глаза, имея рыхлую структуру.
Особенность склерита заключается в том, что воспаление охватывает все слои склеры. Болезнь опасна тем, что может быть слабо выраженной и постепенно приводить к разрушению структуры склеры. Это чревато полным расслаиванием наружной оболочки глазного яблока и поражением тканей, которые лежат глубже. Подобные нарушения могут привести к потере зрения.
Классификация нарушений
Выраженное, но ограниченное воспаление называют узелковым, а распространенный склерит считается диффузным. Иногда диагностируют некротизирующий склерит (перфорирующая склеромаляция).
Виды склерита:
- Передний, которые развивается в доступной для осмотра оболочке склеры.
- Задний, который развивается в недоступной для осмотра оболочке склеры.
Причины воспаления склеры
Чаще всего заболевание диагностируют у женщин 30-50 лет. У большинства пациентов также имеются болезни, связанные с соединительной тканью. При некротизирующем склерите болезни соединительной ткани бывают у 50% пациентов, а у больных узелковым и диффузным склеритом в 20% случаев. Чаще всего склерит поражает передние сегменты глаза.
Болезнь может развиваться по многим причинам. Ранее считалось, что самыми частыми причинами воспаления склеры являются саркоидоз, туберкулез и сифилис, но сейчас первое место занимают стрептококковые инфекции.
Часто болезнь является симптомом пневмококковой пневмонии, воспаления придаточных пазух, болезней обмена (подагра).
Эндофтальмит (скопление гноя в стекловидном теле) и панофтальмит (гнойное воспаление всего глаза) могут вызывать склерит, как вторичное нарушение.
Главной причиной склерита считаются ревматологические нарушения. Нельзя отрицать связь между склеритом, ревматизмом и полиартритом.
При инфекционном склерите причина кроется в бактериальной инфекции роговицы. Чаще всего воспаление является очагом активности опоясывающего герпеса, Pseudomonas aeruginosa, Staph. aureus, Strept. pneumonaiae. Такое заболевание сложно вылечить.
Иногда причиной воспаления склеры становится механическая или химическая травма. Воспаление может являться результатом удаления птеригиума (треугольный дефект глаза вблизи глазной щели, который состоит из пораженной ткани конъюнктивы). Также склерит могут диагностировать после лечения с применением бета-излучения ультрафиолета и митомицина С.
Основные причины склерита:
- В половине случаев воспаление склеры является признаком системной болезни.
- Реже диагностируют постхирургический склерит, причина которого до конца не изучена. Полгода после операции у пациентов развивается очаг воспаления и некроза. Воспаление склеры после операции развивается только в области, вовлеченной в процесс.
- Инфекционный склерит является следствием распространения инфекции из язвы роговицы.
Воспаление склеры может быть симптомом таких заболеваний:
- гранулематоз Вегенера;
- системная красная волчанка;
- узелковый полиартериит;
- рецидивирующий артрит;
- болезнь Бехтерева;
- ревматоидный артрит.
При обнаружении склерита нужно проконсультироваться с ревматологом и иммунологом. Иногда заболевание развивается после хирургического вмешательства. Постхирургический склерит может сохраняться до полугода после операции.
Воспаление при склерите развивается так же, как и бактериальная аллергия. Считается, что воспаление склеры может иметь аутоиммунную подоплеку, поэтому очень часто рецидивирует.
Симптомы склерита
Симптомы склерита возникают постепенно. Обычно для этого нужно несколько дней. Практически всегда воспаление провоцирует сильные боли, которые распространяются на ближайшие области головы. Пациенты часто описывают болевые ощущения при склерите как глубокие и сверлящие. Интенсивность боли может нарушать сон и аппетит.
Симптоматика воспаления склеры:
- Для склерита характерны болевые ощущения. При слабом воспалении появляется дискомфорт, боль умеренная и непостоянная. При сильном разрушении склеры боль регулярная, интенсивная и стреляющая. Болевые ощущения при выраженном воспалении могут распространяться на висок, челюсть и бровь.
- При склерите наблюдается сильное покраснение глазного яблока. Покраснение имеет фиолетовый оттенок. Нередко покраснение обхватывают всю роговицу. Это обусловлено тем, что кровеносные сосуды расширяются. В зависимости от интенсивности воспалительного процесса покраснение может быть ограниченными или обширным.
- Воспаление нередко провоцирует слезотечение. Это происходит вследствие раздражения нервов. Слезотечение усиливается при резкой боли.
- Бледно-желтые пятна на склере являются признаком некроза или расслоения склеры. Нередко при скрытом склерите пятна являются единственным симптомом, но самым критическим.
- При склерите острота зрения снижается только при поражении центральной зоны сетчатки и при отслойке сетчатки. Также зрение ухудшается при распространении воспаления на глубже лежащие ткани и при расплавлении склеры.
- У некоторых пациентов развивается светобоязнь.
- Пятна гиперемии (переполнение кровью сосудов глаза) располагаются под конъюнктивой, имеют фиолетовый окраску (по этому критерию их отличают от пятен при эписклерите). Гиперемия может быть локальной и охватывать не больше одного квадранта глаза, либо обширной, вовлекать весь глаз. При обширном поражении иногда выявляют отечные узлы или некроз.
- При сильной инфильтрации (проникновение нехарактерных частиц в ткани) в пораженных участках начинается некроз и рубцевание, которые постепенно истончают склеру.
- После воспаления всегда остаются сероватые следы, которые обозначают места истончения склеры. Через эти очаги может просматриваться пигменты хориоидеи и цилиарного тела.
- Иногда происходит выпячивание очагов поражения на склере. Явление называют стафиломой. При выпячивании ухудшается зрение. Острота зрения также снижается при осложнении астигматизмом и другими изменениями в роговом и радужном слоях.
Склерит задней оболочки
Задний склерит – довольно редкое явление. Больной может жаловаться на боль в глазу и напряженность. Иногда возникает ограничение подвижности, отслойка сетчатки, отечность зрительного нерва.
При склерите заднего слоя никаких выраженных симптомов может и не быть. Воспаление будет незаметно даже при осмотре глаза. Опознать задний склерит можно по отечности века и сетчатки, нарушению функциональности глаза.
Выявить склерит задней стенки можно только при томографии и эхографии. Чаще всего заболевание является следствием туберкулеза, герпеса, ревматизма и сифилиса. Нередко осложняется кератитами, иридоциклитами, катарактой и хроническим повышением внутриглазного давления.
Некротизирующий склерит
При запущенном некротизирующем склерите наблюдается перфорация глаза. Если у пациента с некротизирующим склеритом имеется болезнь соединительной ткани, скорее всего причиной воспаления стал системный васкулит. Эта форма склерита редкая, но может протекать без воспаления. Тогда ее называют перфорирующим склеритом.
Если при некротизирующем склерите нет воспаления, стоит проверить пациента на ревматоидный артрит. Отсутствие симптомов приводит к затягиванию лечения, склера истончается и разрывается при любой травме.
Диагностика и лечение склерита
Чтобы распознать заболевание, врач должен проанализировать жалобы пациента и осмотреть глаза. При лечении воспаления склеры используют противовоспалительные препараты местного и общего действия. Если существует большая вероятность развития перфорации, рекомендована пересадка склеры.
При склерите первичная терапия включает глюкокортикостероиды. Если у пациента имеется снижение реакции на глюкокортикостероиды, диагностирован некротизирующий васкулит или болезнь соединительной ткани, требуются иммуносупрессивные препараты (азатиоприн, циклофосфамид). Назначать эти средств должен ревматолог.
Для местной терапии используют кортикостероиды (максидекс, дексазон, гидрокортизон-ПОС, офтан-дексаметазон) и нестероидные противовоспалительные (наклоф, диклофенак, индометацин). Также врачи назначат циклоспорин. Цитостатики отлично снимают симптомы воспалительного процесса.
Для лечения некротизирующего склерита, как симптома системной болезни, нужно использовать иммуносупрессоры (цитофосфамид, кортикостероиды, циклоспорин). При стихании воспаления могут назначаться физиопроцедуры: электрофорез, ультравысокочастотная терапия, ультразвуковая терапия. Так как склерит практически всегда является проявлением другой болезни, нужно провести лечение причины.
Операция при склерите
Хирургическое вмешательство при склерите показано в случае сильного осложнения состояния, когда происходит деформация глубоких слоев склеры, роговицы и радужки. Также операция необходима при абсцессе.
При сильном истончении требуется пересадка донорской склеры. Если также поражена роговица (со значительным снижением зрения), нужна и ее имплантация тоже.
Осложнения при воспалении склеры
Часто бывает, что воспаление склеры осложняется на роговицу, провоцируя склерозирующий кератит или воспаление радужки и цилиарного тела.
Эти осложнения характеризуются спайками между хрусталиком и зрачковым краем радужки. Также образуются преципитаты на задней стенке роговицы, наблюдается помутнение передней камеры глаза.
При склерите конъюнктива соединяется с пораженным участком склеры, возникает отечность.
Осложнения при склерите:
- кератит и ухудшение зрения при переходе на роговицу;
- иридоциклит при распространении воспаление на радужку и цилиарное тело;
- помутнение в стекловидном теле;
- истончение ткани склеры, образование выпячиваний и растяжений;
- рубцевание, деформация глазного яблока;
- астигматизм;
- вторичная глаукома при вовлечении шлеммова канала и цилиарного тела;
- абсцесс склеры;
- отечность;
- отслоение сетчатки;
- помутнение роговицы при нарушении питания;
- эндофтальмит (гнойное воспаление внутренней оболочки);
- панофтальмит (гнойное воспаление всего глаза).
Прогноз
При склерите у 14% больных происходят патологические изменения, провоцирующие сильное ухудшение зрения в первый год течения болезни. У 30% пациентов зрение падает в течение 3 лет. При некротизирующем склерите, обусловленном системным васкулитом, 50% больных гибнут в течение 10 лет, преимущественно от инфаркта.
Профилактика
Предотвратить воспаление склеры можно путем своевременного лечения инфекции любой локализации, диагностики аутоиммунных нарушений инфекционной природы и коррекции нарушений метаболизма.
Источник: https://BeregiZrenie.ru/vospaleniya/sklerit/
Аутоиммунные заболевания: когда защита становится врагом
Сыпь в форме бабочки на переносице и щеках — это распространенный симптом системной красной волчанки (СКВ)
Аутоиммунные заболевания — это группа болезней, характеризующихся нарушениями в работе иммунной системы, которая вырабатывает аутоантитела, атакующие здоровые ткани собственного организма. Эти заболевания чаще встречаются у женщин, чем у мужчин.
Cодержание:
Существует не менее 80 видов аутоиммунных заболеваний, и все они являются хроническими. Точная этиология неизвестна, однако, генетическая предрасположенность доказана. Например, системная красная волчанка может часто наблюдаться у нескольких членов семьи, что говорит о ее генетической основе.
Симптомы аутоиммунных заболеваний
Несмотря на то, что количество различных аутоиммунных заболеваний велико, многие из них имеют похожие симптомы, такие как усталость, головокружение и легкая температура. Симптомы могут быть приходящими и уходящими, а тяжесть проявления отличаться у разных людей.
Приведем пример более подробной симптоматики для некоторых аутоиммунных заболеваний:
- Системная красная волчанка (СКВ) — симптоматика зависит от того, какие органы поражены. Однако отличительным признаком СКВ является покраснение и сыпь на лице в виде бабочки. Другие симптомы: слабость, боль в мышцах и суставах, повышение температуры.
- Ревматоидный артрит — болезненные, опухшие и деформированные суставы, снижение двигательных функций. Также может наблюдаться усталость, лихорадка, потеря веса, воспаление глаз, заболевание легких, малокровие.
- Очаговая алопеция — сопровождается пятнистым выпадением волос на коже головы, лица или других областей тела.
- Антифосфолипидный синдром (АФС) — сгустки крови в венах или артериях, множественные выкидыши; кружевная, сетчатая красная сыпь на запястьях и коленях; отсталость в физическом и психическом развитии.
- Аутоиммунный гепатит — усталость, увеличенная печень, пожелтение кожи или белков глаз, зудящая кожа, боль в суставах, боль в животе.
- Целиакия — непереносимость глютена, вздутие живота и боль, диарея или запор, потеря или увеличение веса, усталость, пропущенные менструации, зудящая кожная сыпь, бесплодие или выкидыш.
- Витилиго — белые пятна на участках, подверженных воздействию Солнца, а также в области подмышек и половых органов. Волосы седеют рано, потеря цвета во рту.
Внезапное и серьезное проявление симптомов называют вспышкой, а их исчезновение — ремиссией.
Витилиго. Белые пятна на коже и седые волосы
Кто имеет повышенный риск заболеть
Заболевания этой группы могут возникнуть у любого человека, тем не менее некоторые люди имеют повышенный риск их приобретения.
Иммунная система женщин подводит в 9 раз чаще, чем мужская.
- Люди, имеющие родственников с аутоиммунными заболеваниями в анамнезе.
Наследование определенных генов может повысить вероятность аутоиммунного заболевания, например, волчанки или рассеянного склероза.
- Люди, подверженные определенным условиям окружающей среды и веществ.
Солнечный свет, химические вещества, называемые растворителями, а также бактериальные и вирусные инфекции связаны со многими аутоиммунными заболеваниями. Они могут быть причиной некоторых из них или усугубить их ход (являться триггером вспышки).
- Люди определенной расы или этнического происхождения.
Несколько аутоиммунных заболеваний встречается чаще или более серьезно проявляется у определенных групп людей. Например, сахарный диабет 1 типа чаще встречается у белых людей. Волчанка наиболее опасна для афроамериканцев и латиноамериканцев.
Виды аутоиммунных заболеваний
Поставить точный диагноз может быть трудной задачей для врача. Распространенные заболевания, которые обычно считаются аутоиммунными, включают:
- Сахарный диабет 1 типа
- Целиакию
- Ревматоидный артрит
- Воспалительное заболевание кишечника
- Рассеянный склероз
- Псориаз
- Болезнь Грейвса
- Системную красную волчанку
- Синдром Шегрена
- Болезнь Крона
Этот список могут дополнить системная склеродермия, синдром Бехчета, тиреоидит Хашимото, синдром Хайнца, псориатический артрит, гломерулонефрит, гнойный гидраденит и множество других. О них мало что известно и неясно, как и откуда они появились, однако доказано влияние генов и факторов окружающей среды.
Генетическая предрасположенность
Аутоиммунные заболевания характеризуются многофакторной этиологией.
Обладание определенными генами значительно увеличивает риск развития некоторых системных заболеваний, однако основным триггером, предположительно, являются факторы окружающей среды, которые способны влиять на эти гены.
Человеческие лейкоцитарные антигены и предрасположенность к аутоиммунным заболеваниям
По теме: Аутоиммунные заболевания у женщин встречаются в 9 раз чаще, чем у мужчин.
Влияние аутоиммунных заболеваний на беременность
Женщины с аутоиммунными заболеваниями могут иметь детей. Однако могут быть определенные риски для матери или ребенка, в зависимости от заболевания и степени его тяжести.
Например, беременные женщины с волчанкой имеют более высокий риск преждевременных родов и мертворождения. У женщин с миастенией могут быть симптомы, которые приводят к проблемам с дыханием во время беременности.
Кроме того, некоторые лекарства, используемые для лечения аутоиммунных заболеваний, могут быть небезопасны для использования во время беременности.
Если вы хотите завести ребенка, то лучше заранее обсудить это с вашим врачом. Врач может посоветовать вам подождать, пока ваше заболевание достигнет ремиссии, или предложит другие лекарственные препараты, которые менее опасны при беременности.
Чем может помочь лечение?
Есть много видов лекарств, используемых для лечения аутоиммунных заболеваний. Тип лекарства зависит от того, какая именно болезнь у пациента, ее тяжести, а также от проявляющихся симптомов. Лечение может сделать следующее:
Облегчить симптомы. При слабых симптомах, например, легкой боли некоторые люди могут использовать безрецептурные препараты, такие как аспирин и ибупрофен. Однако при более серьезных симптомах требуются лекарства, отпускаемые по рецепту или даже операция.
Заменить жизненно важные вещества, которые организм больше не может производить самостоятельно. Некоторые аутоиммунные заболевания, такие как диабет и заболевания щитовидной железы, могут влиять на способность организма вырабатывать вещества, необходимые для его функционирования. При диабете инъекции инсулина необходимы для регулирования уровня сахара в крови.
Подавить иммунную систему. Некоторые лекарства могут подавлять активность иммунной системы, и тем самым контролировать процесс заболевания и сохранность функций органов.
Они применяются, например, для контроля воспаления в почках у людей с волчанкой.
Так, лечение включает химиотерапию, назначаемую в более низких дозах, чем для лечения рака, и препараты для защиты пересаженного органа от отторжения (иммунодепрессанты).
Книга по теме: Программа восстановления иммунной системы
Хотя симптомы могут быть смягчены путем введения иммунодепрессантов, их отрицательный эффект делает организм легко восприимчивым к вирусным инфекциям (грипп, саркоидоз и т. д.), поэтому существуют риски новых, даже банальных инфекций, способных осложнить состояние пациента.
Новые методы лечения аутоиммунных процессов постоянно изучаются.
Источник: https://sci-news.ru/2019/autoimmune-disease/
Склерит
Склерит – это воспалительный процесс, который поражает всю толщу наружной соединительнотканной оболочки глазного яблока. Клинически проявляется гиперемией, инъекцией сосудов, отеком, болезненностью при пальпации зоны поражения или движениях глазного яблока. Диагностика склерита сводится к проведению наружного осмотра, биомикроскопии, офтальмоскопии, визометрии, тонометрии, флуоресцентной ангиографии, ультразвукового исследования (УЗД) в В-режиме, компьютерной томографии. В зависимости от формы заболевания схема лечения включает местное или системное применение глюкокортикоидов и антибактериальных средств. При гнойном склерите показано вскрытие абсцесса.
Склерит – это воспалительное заболевание склеры, характеризующееся медленно прогрессирующим течением. Среди всех форм наиболее распространен передний склерит (98%). Поражение задних отделов склеры наблюдается только у 2% пациентов.
Варианты течения патологии без некроза преобладают над некротизирующими, что ассоциировано с благоприятным прогнозом. При ревматоидном и реактивном хламидийном артритах распространены диффузные варианты заболевания.
В 86% случаев анкилозирующего спондилита диагностируют узелковый склерит. У 40-50% пациентов патологические изменения склеры сочетаются с поражением суставов воспалительного генеза, а в 5-10% случаев артриту сопутствует склерит.
Болезнь чаще встречается у лиц женского пола (73%). Пик заболеваемости приходится на возраст от 34 до 56 лет. У детей патология наблюдается в 2 раза реже.
Склерит
Этиология склерита напрямую связана с системными заболеваниями в анамнезе.
Триггерами поражения склеры являются ревматоидный артрит, гранулематоз Вегенера, ювенильный идиопатический, реактивный хламидийный или псориатический артрит, узелковый полиартрит, анкилозирующий спондилит и полихондрит, характеризующийся рецидивирующим течением.
Реже данная патология развивается в послеоперационном периоде после оперативного удаления птеригиума или травматического повреждения. Описаны клинические случаи инфекционного склерита у пациентов с витреоретинальным хирургическим вмешательством в анамнезе.
К склериту инфекционной этиологии зачастую приводит диссеминация процесса с зоны изъязвления на роговой оболочке. Также источником инфекции может быть воспаление придаточных пазух носа.
Наиболее распространенными возбудителями заболевания являются синегнойная палочка, вирус Варицелла-Зостер и золотистый стафилококк. В редких случаях склерит имеет грибковое происхождение. Медикаментозное поражение склеры чаще развивается при приеме митомицина С.
Факторы риска – костно-суставные формы туберкулеза в анамнезе, системные воспалительные заболевания.
С клинической точки зрения в офтальмологии выделяют передний (не некротизирующий, некротизирующий), задний и гнойный склерит. Не некротизирующее поражение склеры бывает диффузным или узелковым. Некротизирующее может сопровождаться или не сопровождаться воспалительным процессом. В ряде случаев течение склерита характеризуется кратковременными самостоятельно прекращающимися эпизодами.
В то же время, патологический процесс в склере провоцирует ее некроз с вовлечением подлежащих структур. Для данного заболевания свойственно острое начало, реже наблюдаются вялотекущие варианты. При диффузном склерите в воспалительный процесс вовлекается весь передний отдел наружной соединительнотканной оболочки глазного яблока. Узелковое поражение сопровождается снижением остроты зрения.
Для переднего склерита свойственно медленно прогрессирующее течение. Эта форма сопровождается бинокулярным поражением органа зрения. Пациенты отмечают выраженную болезненность при касании к зоне проекции отека, фотофобию.
Длительное течение заболевания приводит к поражению склеры по окружности лимба (кольцевидный склерит) и возникновению тяжелого кератита, ирита или иридоциклита.
При гнойном склерите возможен разрыв оболочек абсцесса, что приводит к развитию ирита или гипопиона.
При некротическом поражении склеры пациенты отмечают нарастающую боль, которая в дальнейшем становится постоянной, иррадиирует в височную область, надбровную дугу и челюсть. Болевой синдром не купируется приемом анальгетиков. Некротизирующий склерит осложняется прободением склеры, эндофтальмитом или панофтальмитом.
При задней форме патологии пациенты предъявляют жалобы на болезненность при движении глазного яблока, ограничение его подвижности. Послеоперационный склерит развивается на протяжении 6 месяцев после хирургического вмешательства. При этом формируется участок локального воспаления, который сменяется некрозом.
Снижение остроты зрения наблюдается только при распространении воспалительного процесса на прилежащие структуры глазного яблока или развитии вторичной глаукомы.
Диагностика склерита включает в себя проведение наружного осмотра, биомикроскопии, офтальмоскопии, визометрии, тонометрии, флуоресцентной ангиографии, ультразвукового исследования (УЗД) в В-режиме, компьютерной томографии.
При наружном осмотре пациентов с передним склеритом обнаруживается отечность, гиперемия и инъекция сосудов. Зона отека имеет очерченные границы. При пальпаторном исследовании отмечается болезненность.
Проведение биомикроскопии при «студенистом» склерите позволяет выявить зону нависания хемозированной конъюнктивы над лимбом. Этот участок имеет красно-коричневый оттенок и желатиноподобную консистенцию. На поверхности роговой оболочки можно обнаружить инфильтраты с выраженной васкуляризацией.
Методом биомикроскопии со щелевой лампой при диффузном склерите определяется нарушение физиологического радиального направления сосудистого рисунка. При узелковой форме проведение визиометрии указывает на снижение остроты зрения.
При гнойном склерите наружный осмотр позволяет выявить гнойный инфильтрат и инъекцию сосудов. Поражение задних отделов склеры сопровождается отечностью век, конъюнктивы и незначительным экзофтальмом.
Методом офтальмоскопии определяется проминирование диска зрительного нерва, субретинальная липидная экссудация, отслоение сетчатки и хориоидеи, вызванное скоплением экссудата.
УЗИ в В-режиме указывает на утолщение задней части наружной соединительнотканной оболочки глазного яблока, скопление экссудата в теноновом пространстве. Изменение толщины склеры также можно подтвердить при помощи КТ.
При некротизирующем склерите при помощи флуоресцентной ангиографии определяется извитой ход, участки окклюзии сосудов, аваскулярные зоны.
Проведение биомикроскопии со щелевой лампой позволяет визуализировать некротические изменения склеры, изъязвление прилежащей конъюнктивы. В динамике обнаруживается расширение зоны некроза.
Методом тонометрии у пациентов со склеритом часто выявляется повышение внутриглазного давления (более 20 мм. рт. ст.).
Схема лечения склерита включает в себя местное использование глюкокортикоидных и антибактериальных капель для инстилляции. Если заболевание сопровождается повышенным внутриглазным давлением, то комплекс терапии необходимо дополнить топическими гипотензивными средствами.
В курс лечения входит прием нестероидных противовоспалительных препаратов. При их непереносимости рекомендовано назначение медикаментов из группы глюкокортикостероидов. При склерите без некротического поражения глюкокортикоиды и антибактериальные препараты необходимо вводить в виде субконъюнктивальных инъекций.
Альтернативой данному методу введения является прием пролонгированных форм глюкокортикоидов.
При развитии некроза склеры показана комбинированная терапия глюкокортикостероидами и иммунодепрессантами. В случаях возникновения аллергической реакции параллельно с данными лекарственными средствами применяются противоаллергические и десенсибилизирующие препараты.
При гнойной форме склерита тактика лечения сводится к проведению массивной антибактериальной терапии. При этом используются пероральный и субконъюнктивальный пути введения препаратов из группы фторхинолонов, аминогликозидов и полусинтетических пенициллинов. Дополнительный способ введения – электрофорез.
При отсутствии эффекта от медикаментозной терапии показано хирургическое вскрытие абсцесса. Также в схему лечения следует включить препараты для лечения основной патологии, на фоне которой развился склерит.
Если этиологическим фактором являются микобактерии туберкулеза, противотуберкулезные средства для местного применения рассматриваются, как вспомогательные.
Прогноз и профилактика склерита
Специфической профилактики склерита не разработано. Неспецифические превентивные меры сводятся к своевременному лечению основной патологии, профилактике воспаления придаточных пазух носа (синусита), соблюдению правил асептики и антисептики во время проведения оперативных вмешательств.
Пациентам с системными заболеваниями в анамнезе необходимо 2 раза в год проходить осмотр у офтальмолога. Прогноз для жизни и трудоспособности зависит от своевременности постановки диагноза, адекватности лечения, вида возбудителя при инфекционном поражении и формы заболевания. Наиболее благоприятным вариантом являются диффузные формы болезни.
Для склерита, вызванного синегнойной палочкой, чаще характерен неблагоприятный прогноз.
Источник: https://www.KrasotaiMedicina.ru/diseases/ophthalmology/scleritis
Склерит: описание, симптомы и лечение
Склерит является воспалением эписклеральных тканей и тканей склеры с обоих поверхностных сторон и с глубоким поражением эписклеральных сосудов.
Воспалительный процесс может включать в себя роговицу, сосудистую оболочку глазного яблока и прилегающие эписклеральные ткани.
Таким образом, осложнения склерита могут привести к нарушению зрения, а в крайне запущенных стадиях к полной потере зрения. У половины больных склерит переходит в хроническую форму и носит сезонный характер.
Описание
Склерит, или воспаление склеры, может проявиться в виде болезненного покраснения глаз. Наиболее распространенной формой склерита, является воспаление с выпрямлением экстраокулярных мышц.
Ранее склерит считался распространенным заболеванием. Клинически данное заболевание можно подразделить на четыре вида: диффузный, узелковый, некротический и задний.
В диффузной форме отек склеры присутствует наряду с расширением глубоких эписклеральных сосудов. В воспалительный процесс вовлечена вся передняя часть склеры.
Узелковая форма заболевания характеризуется тем что, помимо отека склеры, на ней образуются многочисленные или одиночные узелки. Один или несколько узелков могут не быть не видны и не ощущаться при пальпации на начальных стадиях.
Некротический склерит является наиболее тяжелой формой переднего склерита. Он характеризуется сильной болью и повышенной чувствительностью крайней склеры. В основном некротический склерит это следствие системных тяжелых заболеваний, таких как васкулит миокарда и некроз.
Задний склерит редко встречается, но симптоматика его достаточно серьезная. Данная форма характеризуется отслойкой сетчатки и сосудистой складки. Наиболее часто существует потеря зрения, а также боль в глазах при движении.
Этиология (причины возникновения):
- Ревматоидный артрит.
- Травмы.
- Грибок.
- Вирусы, бактерии.
- Послеоперационные осложнения.
- Волчанка.
Факторы риска
Как последствие системного аутоиммунного заболевания, склерит чаще встречается у женщин среднего или пожилого возраста. Это обычно происходит в четвертом-шестом десятилетии жизни. Мужчины имеют больше шансов заболеть инфекционным склеритом, чем женщины.
Пациенты, имеющие в истории болезни крыловидную операцию с добавочной митомицией или бетаадминистрационным облучением, имеют более высокий риск развития инфекционных склеритов из-за дефектов в вышележащих конъюнктивы тканях с образованием кальцинирующего некроза склеры.
Двусторонний склерит чаще наблюдается у больных с ревматической болезнью. Две или более хирургические операции могут способствовать наступлению хирургического, индуцированного склерита.
Общая патология
Гистологически, появления склерита выражаются:
- Гиперемированным поверхностным отеком тканей.
- Инфильтрацией ткани.
- Сосудистыми расширениями с перегруженной кровью, сосудистой сеткой.
Гистологически существует: хронический, и не гранулематозный инфильтрат лимфоцитов и плазматических клеток.
При склерите отек и воспаления присутствует во всех формах болезни. Воспаление имеет гранулематозную реакционную зону, которая может быть двух видов:
- локализованная (точечная) — может привести к полной потере зрения, около склеры в этой области;
- диффузная (обширная) – наиболее распространенное течение заболевания, воспаление начинается в одной области и распространяется по окружности, пока весь передний сегмент не вовлечется в процесс.
По течению заболевания склерит можно разделить на два вида:
- не-гранулематозный процесс (лимфоциты, плазматические клетки, макрофаги)
- гранулематозный процесс (многоядерные гигантские клетки) с или без связанного некроза склеры.
Патофизиология
Патофизиологические признаки также разнообразны. Образование склерита, связанного с аутоиммунным заболеванием, характеризуется некрозом области склеры в окружении гранулематозного воспаления и васкулита.
Может быть фибриноидно – эозинофильное течение с образованием гранулемы в центре воспалительного процесса.
Также для инфекционного склерита характерен фибриноидно — выставочный некроз с глубоким поражением стенок сосудов.
Для всех типов данного заболевания характерно увеличение воспалительных Т-клеток, включая все типы и макрофагов. Т-клетки и макрофаги проникают в глубокие эписклеральные ткани с кластерами В-клеток в периваскулярных областях. Там может развивается клеточно-опосредованный иммунный ответ на Т-клетки , как от HLA-DR, а также от ИЛ-2 рецепторов повышенной экспрессии.
Дифференциальная диагностика
Наступление склерита имеет постепенный характер. Данное заболевание имеет два ключевых симптома, в независимости от типа и формы болезни:
- Боль. Отмечается нарастание боли в глазном яблоке за несколько дней от слабой до очень интенсивной.
- Покраснение склеры. Может включать в себя весь глаз или небольшой локализованный участок.
Объективные данные
Склерит протекает с проявлением характерного фиолетово — голубого оттенка, склеры. Также отмечается отек и растяжения глазного яблока.
Экспертиза в естественном свете дифференцирует тонкие цветовые различия между склеритом и эписклеритом.
Биомикроскопия склеры на щелевой лампе показывает воспаленные сосуды.
Также подчеркивается видимость кровеносных сосудов и раненых капилляров. Наконец, на конъюнктиве и поверхностных сосудах на запущенных стадиях можно пропальпировать неглубокие пораженные сосуды.
Симптомы
Склерит, как уже было сказано выше, протекает с характерным фиолетово-голубоватым оттенком склеры. Другие признаки варьируются в зависимости от расположения и степени вовлеченности склерита.
Также отмечается сильная боль в глазах, которая может быть локализована в области орбиты глаза. Эта боль имеет постоянный характер и усугубляется при движении глаз.
Во время обострения боли, из-за движения глаз, глазные мышцы натягиваются и блокируют вращательные движения глазного яблока.
Это боль может значительно усиливаться, в ночное время и способствовать пробуждению пациента во время сна. Также часто она поражает уши, голову, лицо и челюсти.
Диагностические процедуры
- УЗИ
- Магнитно-резонансная орбитальной томография (МРТ). Может быть использована для обнаружения заднего склерита.
- Ультрасонографические изменения включают утолщение склеры и сосудистой оболочки глаза, узелков склеры, зрительного нерва.
Лечение
- Медикаментозная терапия
- Для лечения данного заболевания назначаются НПВС — нестероидные противовоспалительные препараты, которые являются агентами первой линии при легком и умеренном склерите.
- Неселективные циклооксигеназы ингибиторов или селективных ингибиторы, такие какфлурбипрофен, индометацин и ибупрофен могут быть использованы в качестве дополнительной терапии.
Индометацин может быть назначен в дозировке 50 мг., три раза в день.
Ибупрофен в дозировке 600 мг., трижды в день.
Использование оральных НПВС не желательно, пациенты предупреждаются о побочных эффектах желудочно-кишечного тракта (ЖКТ) (кровотечение желудка).
Пациенты с нарушенной почечной функцией должны быть предупреждены о токсичности препарата.
Для снятия глазного воспаления могут назначаться кортикостероиды, если пациент не реагирует на ЦОГ-ингибиторы. Типичной исходной дозой может быть 1 мг / кг / день преднизолона. Внутривенно струйное введение метилпреднизолона в 0.
5-1 мг может первоначально потребоваться при тяжелом склерите.
Побочные эффекты стероидов включают: снижение устойчивости к инфекции, раздражения желудка, повышения глазного давления, остеопороз, увеличение веса, гипергликемии и изменения настроения.
Помимо основного лечения, настойчиво рекомендуется консультация ревматолога. Пациентам с ревматоидным артритом дополнительно назначают метотрексат.
Пациентам с гранулематозом Вегенера может потребоваться циклофосфамид или мофетил.
Циклоспорин является нефротоксическим и, таким образом, может быть использован в качестве вспомогательной терапии, позволяющей с более меньшими побочными эффектами снять воспалительный процесс.
Тем не менее риск гематологических осложнений достаточно велик, поэтому параллельно с лечением основного заболевания необходимо принимать гепатопротекторные препараты (эсенсиале, гепобене и т.д.).
Также все пациенты на терапии должны принимать иммуномодулирующие препараты и пристально следить за развитием системных осложнений.
Хирургическое лечение
Клинического обследования обычно достаточно для установления диагноза. Формально может быть выполнена биопсия, чтобы исключить опухолевую или инфекционную причину. Небольшие перфорации роговицы могут быть купированными контактными линзами или хирургическим клеем.
Первичные показания для хирургического вмешательства включают перфорацию склеры или наличие чрезмерного истончения склеры с высоким риском разрыва.
Осложнения
- Периферический кератит.
- Катаракта.
- Глаукома.
- Центральный стромальный кератит.
- Непрозрачный фиброз.
- Склерит с опоясывающим герпесом.
Особенности склерита у детей
У детей данное заболевание развивается достаточно редко. И зачастую родители путают его с конъюнктивитом и другими воспалительными заболеваниями глаза, тем самым усугубляя течение болезни. Поэтому при первых признаках, таких, как отек, характерный оттенок и боль необходимо немедленно обратиться к офтальмологу для точной диагностики и незамедлительного лечения.
Источник: http://r-optics.ru/information/sklerit_opisanie_simptomy_lechenie-276